患者女性,80岁,因“意识不清1天”入院。患者1天前口服缬沙坦及排尿后突发意识不清,持续近1分钟后意识自行恢复,无抽搐,无二便失禁及舌咬伤,清醒后觉乏力、冷汗、胸闷气短。心电图(图1):窦性心律,HR 84次/分,电轴-35°,QT间期392毫秒,V1导联呈QR型,各导联均未见ST-T段改变,心肌酶正常。急诊给硝酸酯类药物治疗,后患者拒绝留院观察而离院。回家后上述症状再发5次,每次均在排尿后。
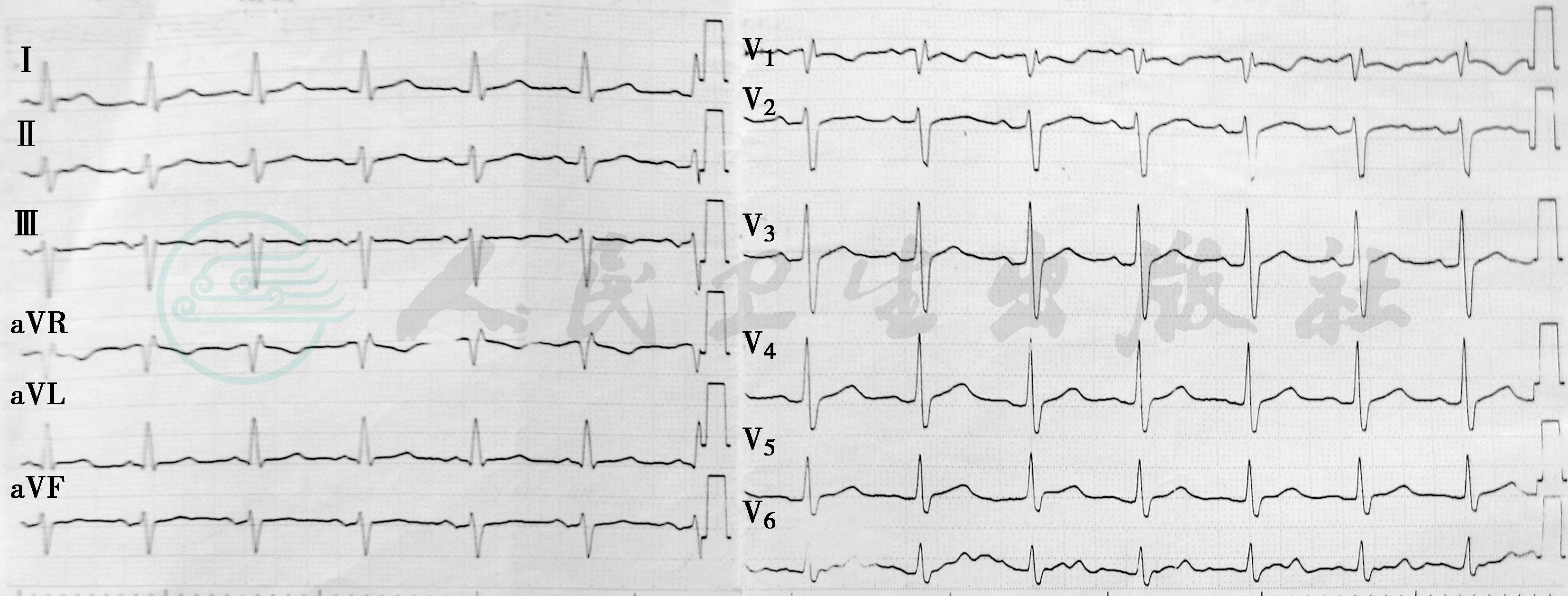
图1 心电图 (2010年6月22日急诊)
窦性心律,HR 84次/分,电轴-35°,V1导联呈QR型
既往史:高血压、胸闷30年,最高170~180/80~90mmHg,服用缬沙坦,血压130~140/70~80mmHg。双下肢静脉曲张、肺结核(已治愈)50余年;白内障、慢性萎缩性胃炎30余年;子宫肌瘤、子宫切除术后30余年;糖耐量异常1年余。
入院查体:T 35.8℃,HR 72次/分,BP 80/0mmHg↓,R 20次/分,SpO2 91%↓。神志清,面色及睑结膜苍白,四肢发凉,颈静脉略怒张,双肺呼吸音粗,未闻及干湿啰音,心音弱,心律不齐,各瓣膜听诊区未闻及病理性杂音,双下肢不肿,双小腿浅表静脉突出于皮肤表面。
入院辅助检查:cTnI 1.22ng/ml↑。
心电图:窦性心律,电轴-26°,V1~V3导联ST段下移0.05mV,Ⅱ、Ⅲ、aVF、V1~V3导联T波倒置(图2)。
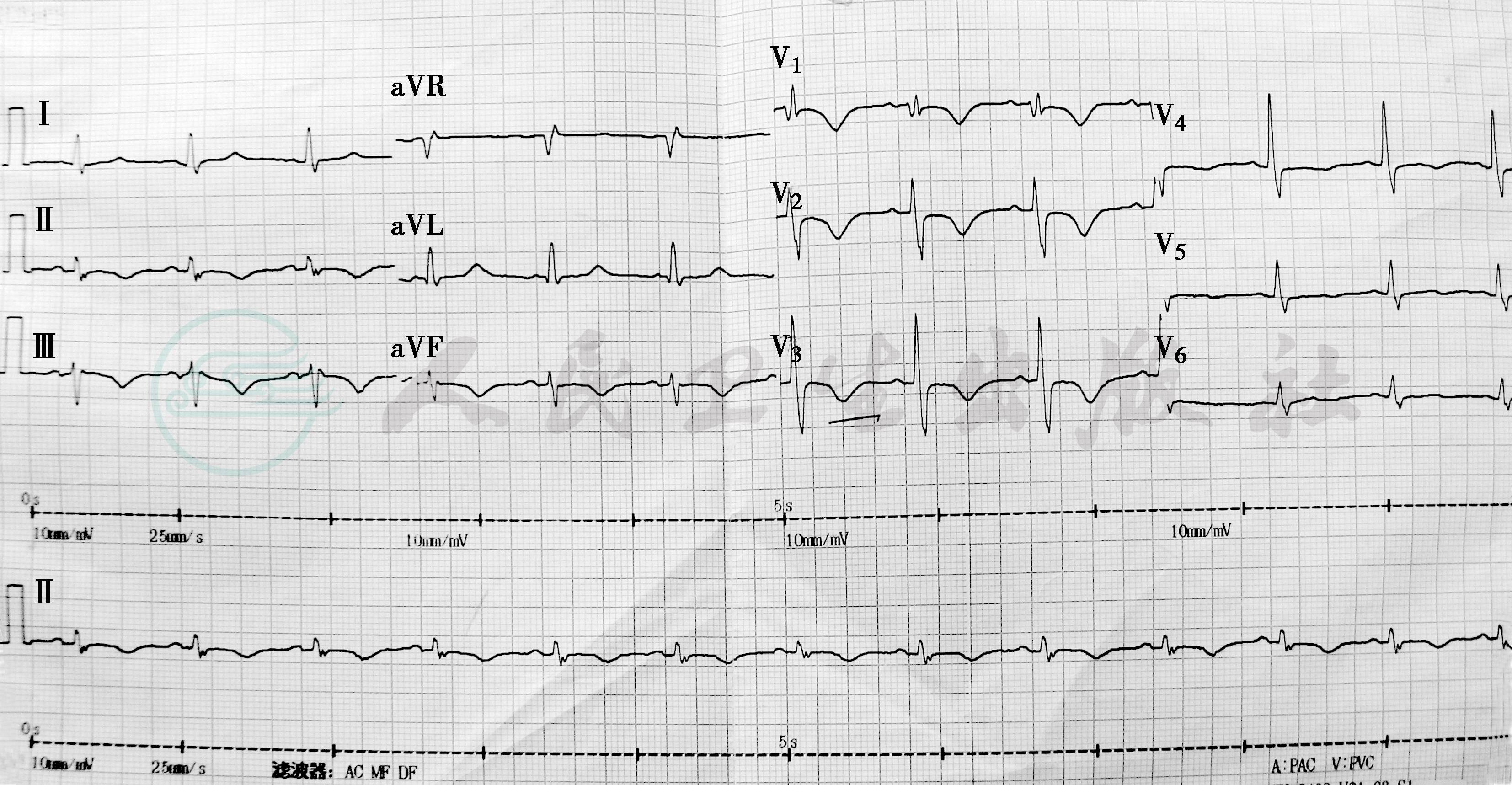
图2 心电图 (2010年6月23日)
窦性心律,HR 75次/分,电轴-26°,V1~V3导联ST段下移0.05mV,Ⅱ、Ⅲ、aVF、V1~V3导联T波倒置0.1~0.3mV
入院诊断:急性非ST段抬高性心梗 心源性休克。
紧急抢救:①吸氧、心电监护;②建立静脉通道,给予扩容、升压、稳定细胞膜等治疗;③抗凝(低分子肝素4000IU皮下注射,1次/日,疗程7天)、抗血小板聚集 (阿司匹林+氯吡格雷);④稳定斑块(他汀)及营养心肌;⑤保护胃黏膜;⑥抗炎。6小时后患者各项生命指征渐趋平稳:BP 124~105/105~71mmHg,HR 82~87次/分,SaO2 91%~95%。
病情变化:入院第3天,患者于清晨排便后自觉心前区不适。BP 125/80mmHg,HR 160次/分。听诊双肺呼吸音清,未闻及干湿啰音,心律齐。cTNI较前下降0.51ng/m l,BNP 1971pg/ml。心电图(图3):阵发性室上性心动过速,左前分支阻滞,考虑为心功能异常所致。因血压稳定,予小剂量β-受体阻滞剂后心率降至90次/分。
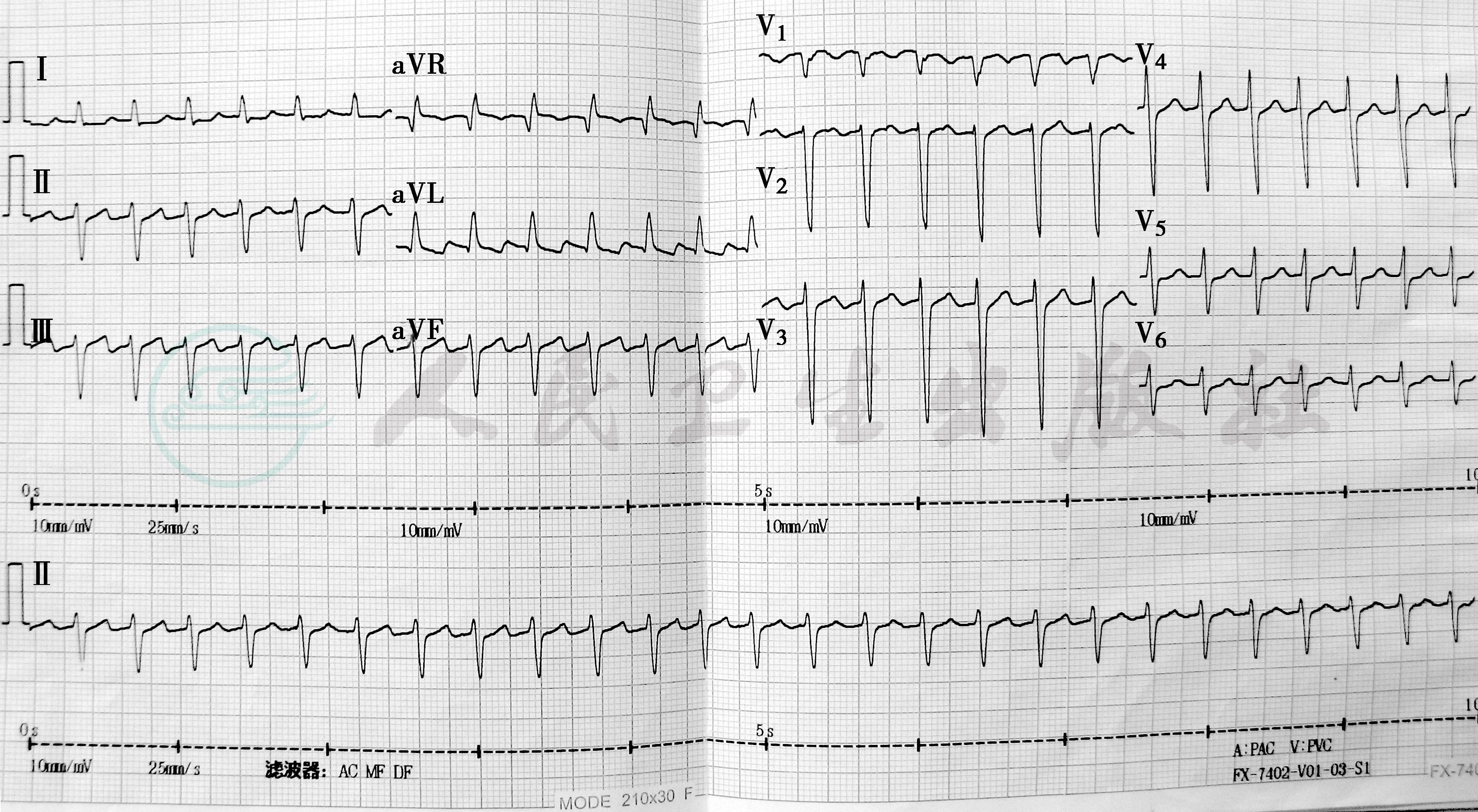
图3 心电图 (2010年6月25日)
HR 160次/分,电轴-72°,阵发性室上性心动过速
入院第12天:患者被动改变体位时突发胸闷气短、心前区不适。HR 70次/分,BP 63/ 34mmHg,R 35次/分,神志清楚,面色苍白,四肢冰凉,双肺呼吸音粗,心律不齐。动脉血气:PaO2 61.1mmHg,PaCO2 36.3mmHg,pH 7.373,D-二聚体>20μg/ml,cTnI 0.22ng/ml,CK 82U/L,CK-MB 26U/L,LDH 1085U/L。心电图:紊乱性房性心律失常(最高心率160次/分)。
经胸超声心动图示:肺动脉压力升高(中度),左室下壁心内膜回声增强,左室舒张功能减低,EF 57%。
双下肢深静脉彩超示:双小腿肌间静脉可见血栓形成。
肺动脉CTA示:右肺上叶、中叶肺动脉栓塞,左肺上叶肺动脉局部分支栓塞(图4、图5)。
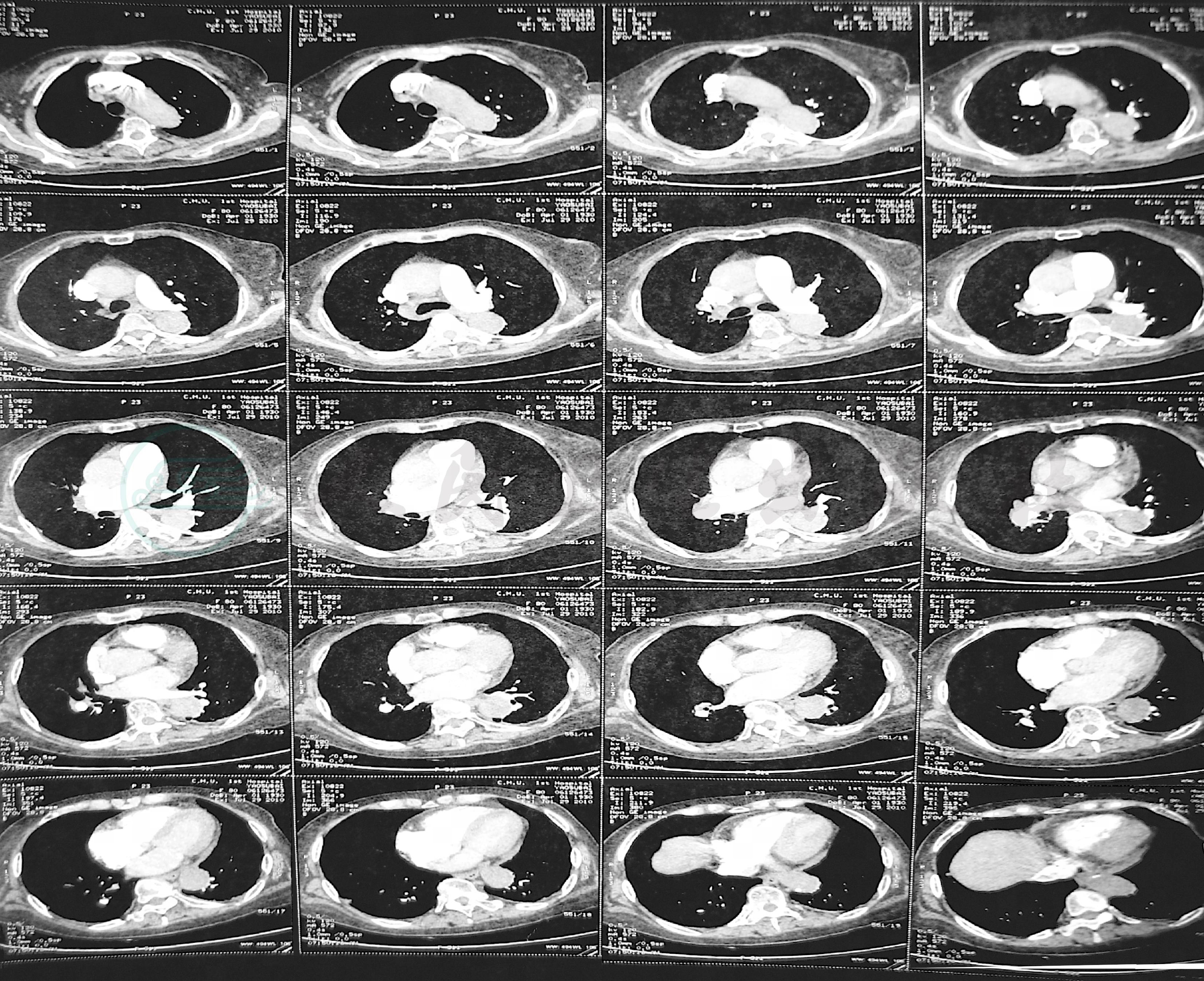
图4 肺动脉CTA(2010年7月29日)
右肺上叶、中叶肺动脉栓塞,左肺上叶肺动脉局部分支栓塞
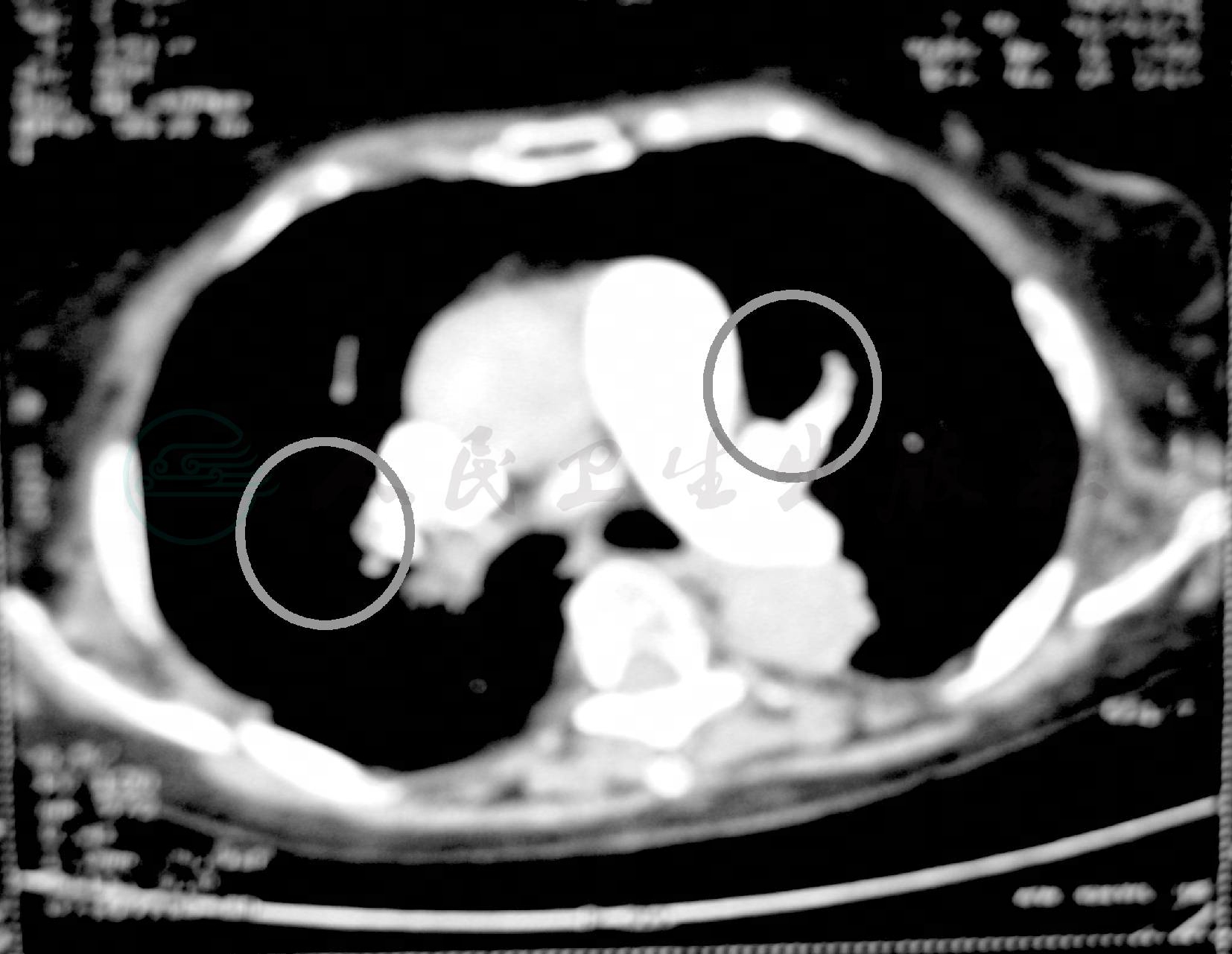
图5 肺动脉CTA(2010年7月29日)
右肺上叶、中叶肺动脉栓塞,左肺上叶肺动脉局部分支栓塞
冠脉CT:两侧冠状动脉未见明显异常(图6、图7)。
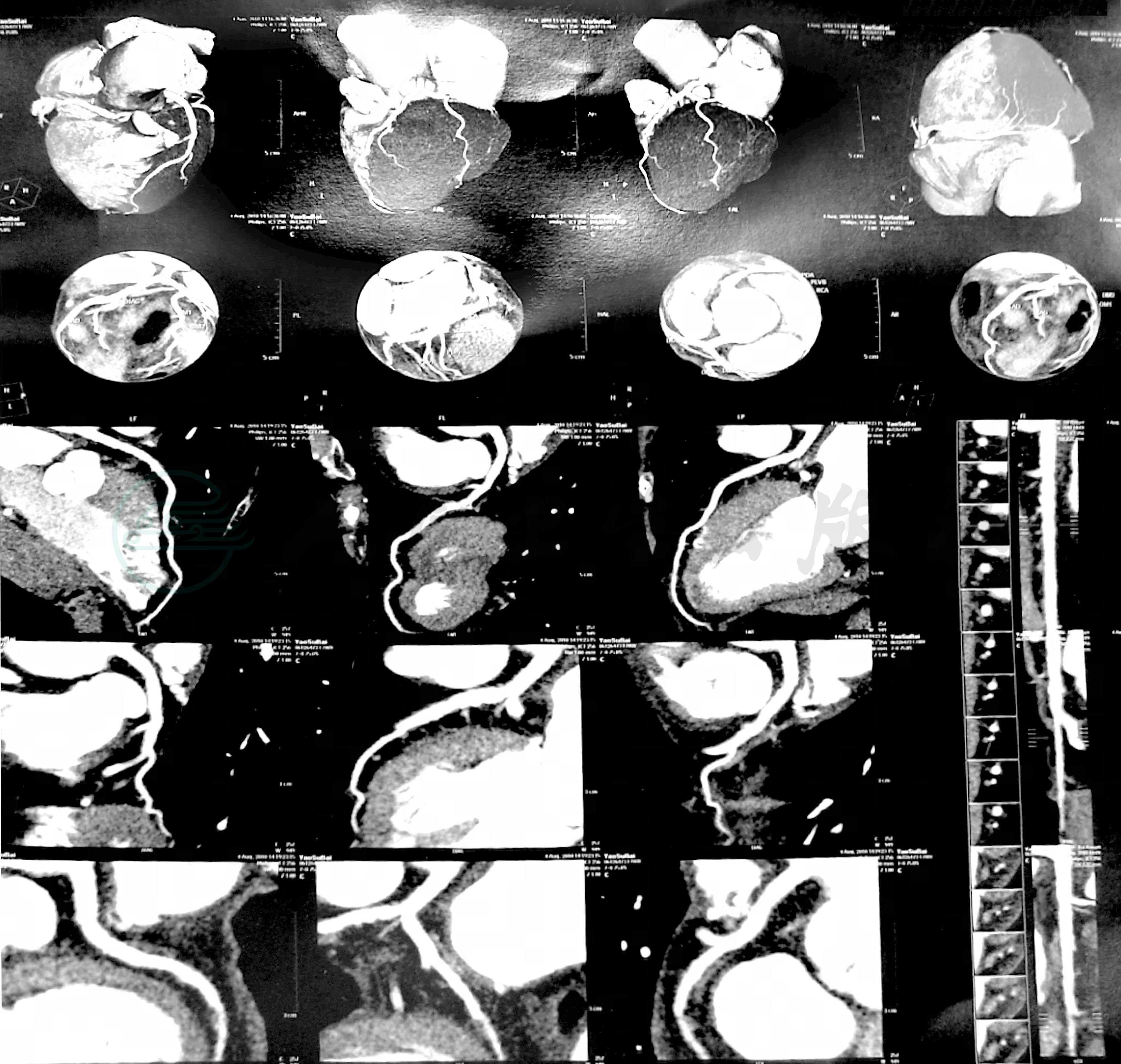
图6 冠状动脉CT(2010年8月4日)
左冠:未见异常
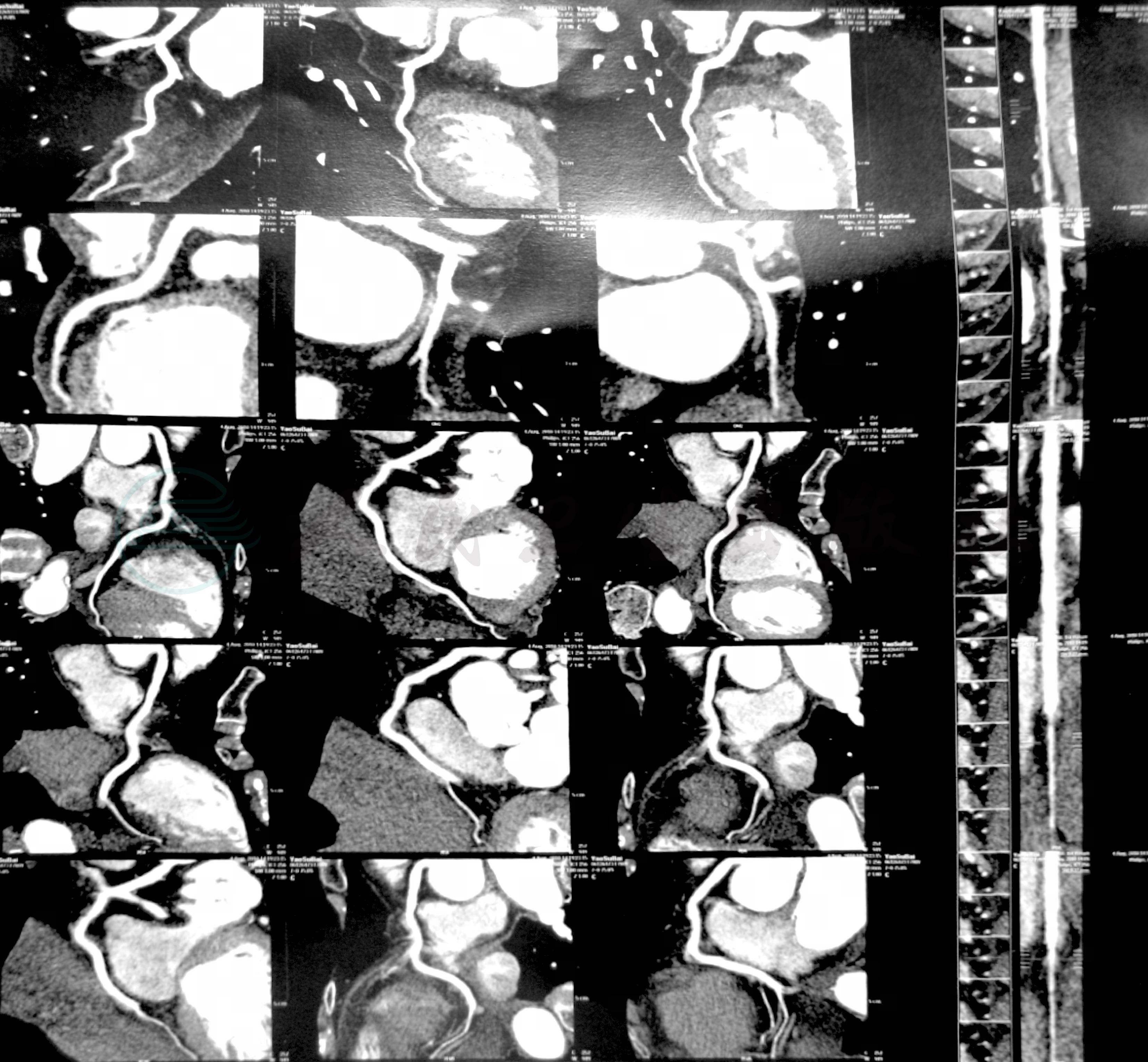
图7 冠脉CT(2010年8月4日)
右冠:未见异常
通气-血流灌注 (异常):右肺:上叶后段、中叶见显像剂分布缺损,左肺:部分上叶尖后段、部分下叶背段、前底段见显像剂分布稀疏缺损区,肺血流比异常:左肺/全肺= 59.1%,右肺/全肺=40.9%(图8)。
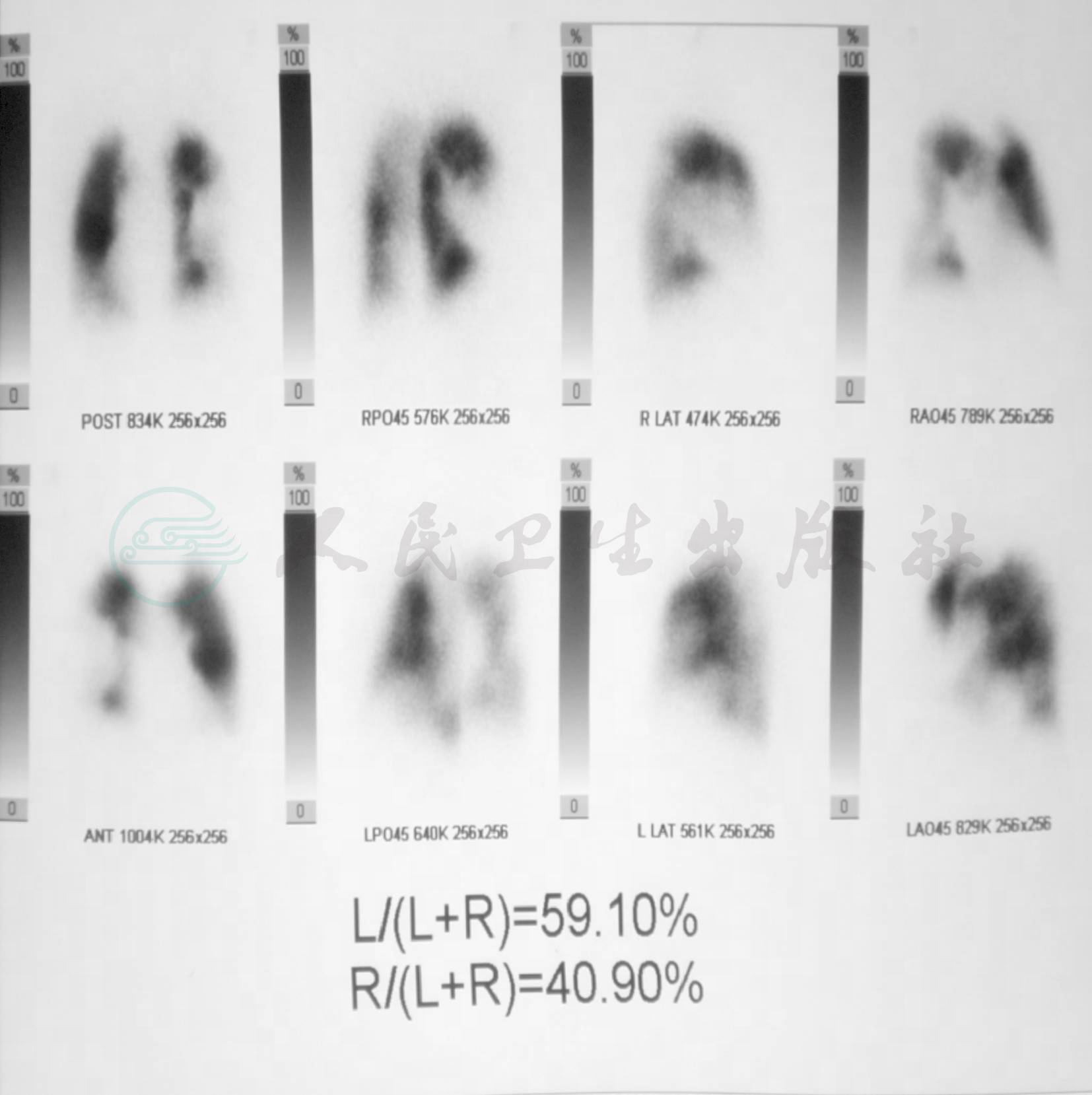
图8 通气-灌注显像 (2010年8月9日)
右肺:上叶后段、中叶见显像剂分布缺损,左肺:部分上叶尖后段、部分下叶背段、前底段见显像剂分布稀疏缺损区,肺血流比异常:左肺/全肺=59.10%,肺/全肺=40.90%
修正诊断:1.急性肺动脉栓塞;2.低血容量性休克;3.下肢静脉曲张(双侧) 深静脉血栓(双小腿肌间静脉);4.高血压3级(极高危);5.阵发性室上性心动过速。
第12天病情变化时:立即给予呼吸循环支持,绝对卧床,并加强抗凝(华法林2.5mg每日1次口服+低分子肝素4000IU每日1次皮下注射)。17天后停用低分子肝素,以0.125mg为单位调整华法林的剂量,使INR维持于1.6~2.4。为防止再次发生肺动脉栓塞,植入下腔静脉滤器(图9)。
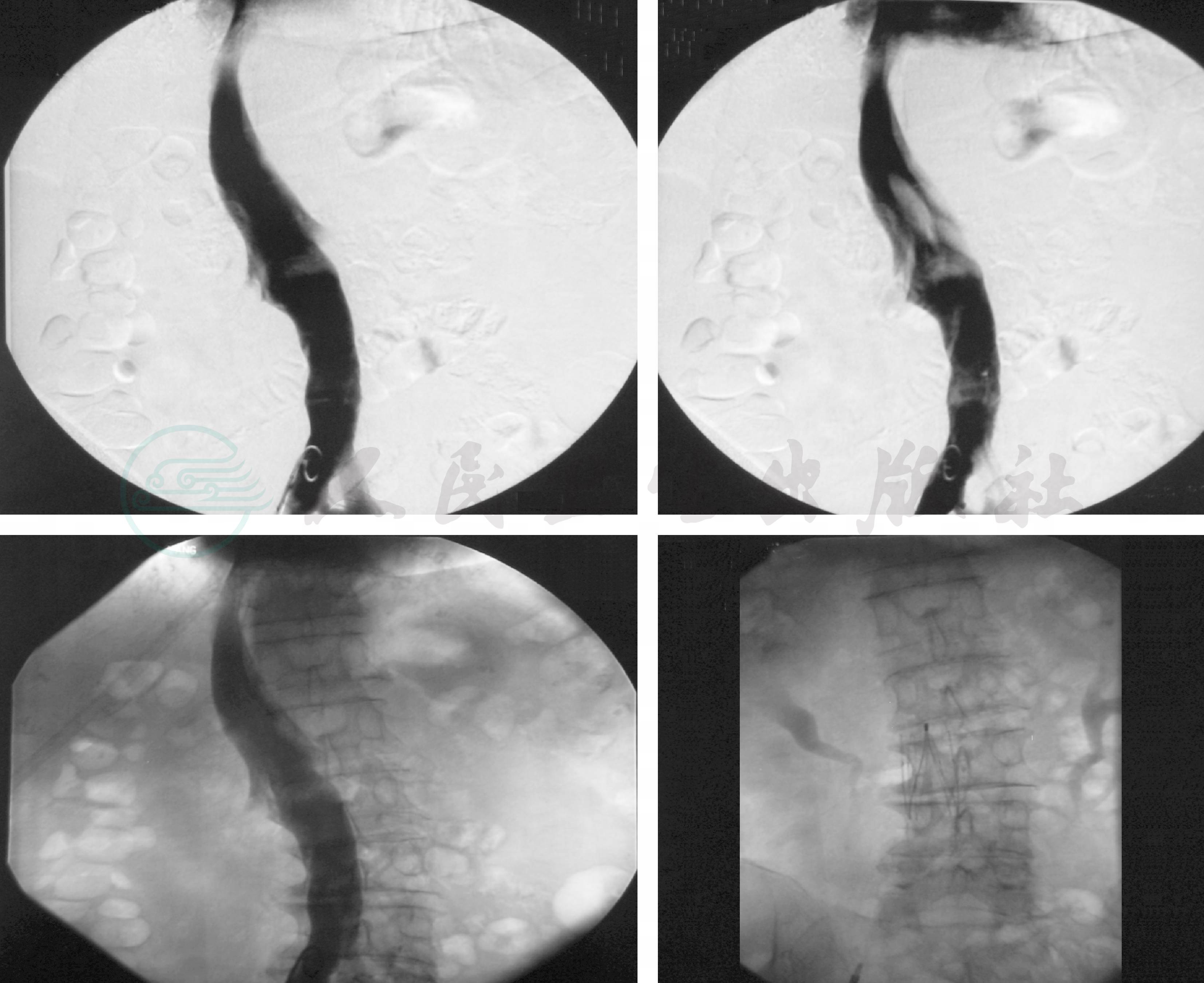
图9 下腔静脉滤器植入后 (2010年8月24日)
出院1年半,病情平稳,生活自理,坚持应用华法林抗凝,维持INR于1.6~2.4。













