腹部闭合性损伤中,脾破裂最为常见。但其可合并其他脏器的损伤。十二指肠水平部由于位于腹膜后,如果手术中探查不仔细,该部位的损伤容易漏诊。
十二指肠破裂诊断延误,可致腹膜后和腹腔组织坏死、严重感染、出血、器官衰竭,如果处理不当可致死亡。
器官功能的维持、及时得当的手术处理方式、手术后各种并发症的正确防治是抢救成功的关键。
患者,男性,36岁,因“外伤脾破裂切除术后10天,病情逐渐加重”由外院转入。
患者10天前因车祸追尾,头、胸、腹受伤送当地医院。急诊CT检查提示脾破裂、多发肋骨骨折并进行急诊剖腹探查手术。术中见腹腔内1200ml血液和凝血块,脾破裂行脾切除术。术后,患者在当地医院ICU治疗,病情逐渐加重,出现发热,呼吸急促,腹痛和腹胀及少尿等,于伤后第10天转入我院。
体格检查:T38℃,P 126次/分,R 30次/分,BP 98/68mmHg。神志淡漠,呼吸急促,切口有大量黄色混浊样液体流出,腹部压痛伴腹肌紧张(图1)。
实验室检查:血常规:WBC 46×109/L,N 94%。

图1 切口有大量黄色混浊样液体流出
初步诊断:外伤脾破裂切除术后;感染性休克;肠瘘;多器官功能不良
(一)手术过程
入院后患者急诊在全麻下行剖腹探查术,术中情况如图所见(图2~图7)。
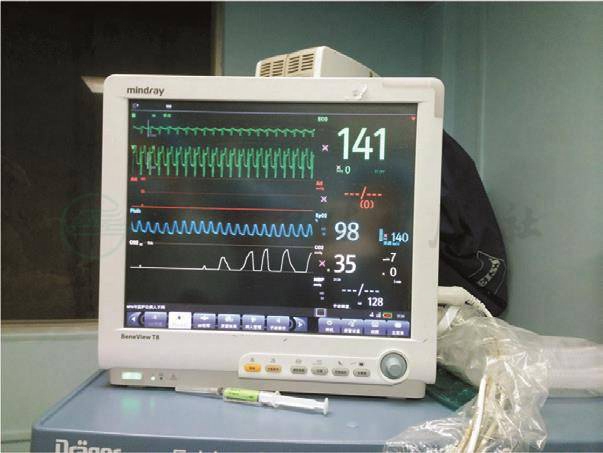
图2 麻醉前生命体征

图3 原切口进入腹腔,见腹壁和大网膜广泛皂化斑并有黄褐色混浊液体

图4 腹膜后脂肪组织广泛坏死、皂化斑并破裂入腹腔
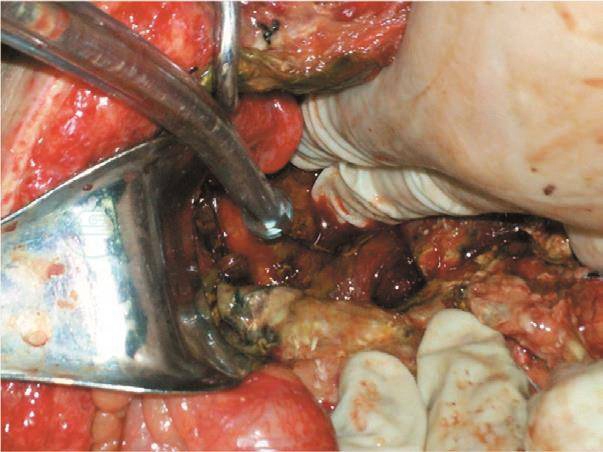
图5 十二指肠水平部脂肪组织坏死和皂化斑

图6 十二指肠水平部穿孔,裂口1.2cm,壁水肿,组织脆

图7 手术结束,多管引流
术中由于十二指肠水平部破裂口组织脆,只能用4-0可吸收缝线间断缝合使破口变小,但并不能关闭。
术中取坏死组织做病理检查,结果为纤维脂肪组织伴大量中性粒细胞浸润和粪胆素(图8)。

图8 坏死组织病理为纤维脂肪组织伴大量中性粒细胞浸润和粪胆素
(二)术后情况
手术后第一天血常规:WBC 53.51×109/L,N96.2%。PICCO(pulse indicator continuous cardiac output) 为高排低阻型休克提示感染性休克。APACHE Ⅱ 评分17。患者尿少和多器官功能不良,行CRRT 治疗,双套管生理盐水冲洗(图9)。

图9 术后第1天,CRRT 治疗和双套管生理盐水冲洗
术后第4天开始,肠内营养管滴注生理盐水。术后第6天,尿量恢复正常,停 CRRT,进行肠内营养(20ml/min),并逐渐增量。腹部切口大量渗出,每日换药。腹腔引流管引出液较多。CT检查提示胸腔积液、右下肺感染和腹腔积液(图10、图11)。术后第9天,腹部切口感染裂开(图12)。
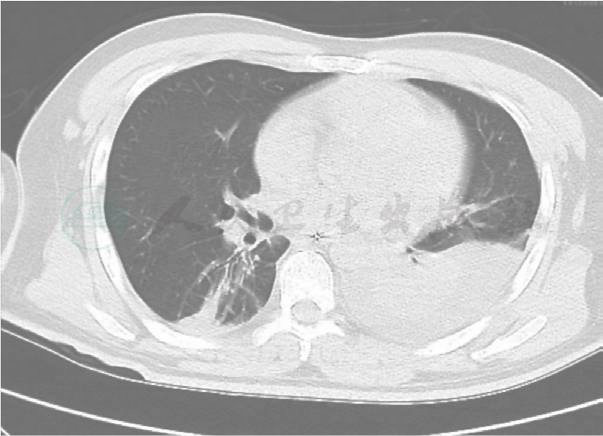
图10 术后第6天,右下肺感染和胸腔积液

图11 手术后第6天,腹腔积液
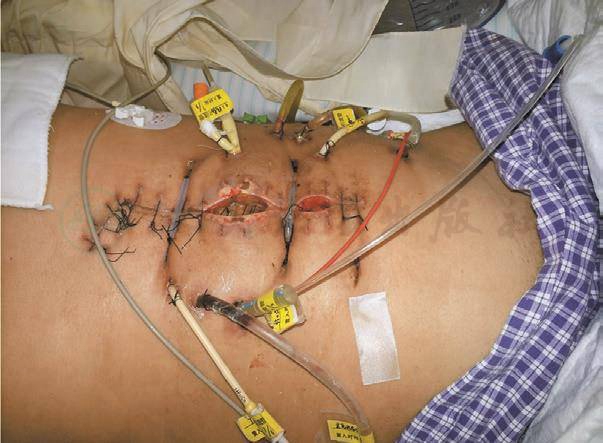
图12 术后第9天,腹部切口感染裂开
术后第10天,T 37℃,P 91次/分,R 20次/分,BP 100/80mmHg,患者转回普通病房。术后第13~20天,患者体温再次升高,心率增快,血白细胞和中性粒细胞再次增高,考虑腹腔感染,决定B超引导下穿刺引流,分别在肝肾间隙和脾窝穿刺吸出脓液并置管引流(图13、图14)。穿刺引流后,患者的体温和心率下降,血白细胞数下降。术后22天,约400ml 新鲜血液从右侧腹腔引流管流出。考虑引流管压破水肿的炎症血管,将其向外拔出2cm后,出血止。
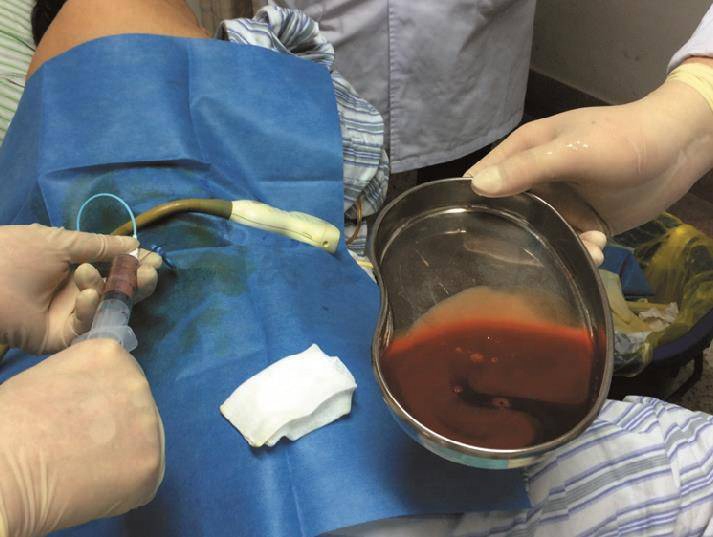
图13 术后第20天,B超引导下右侧肝肾间隙穿刺并置管引流
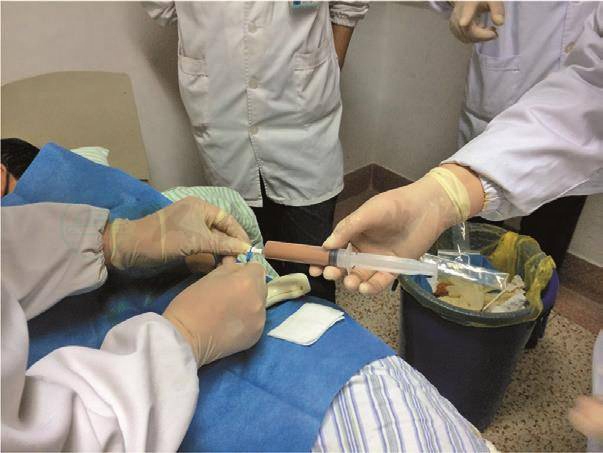
图14 术后第20天,B超引导下脾窝穿刺并置管引流
术后第23天,将切口裂开的皮肤两端缝合,防止肠管膨出,造成皮肤缺损以致后期需要植皮(图15、图16)。
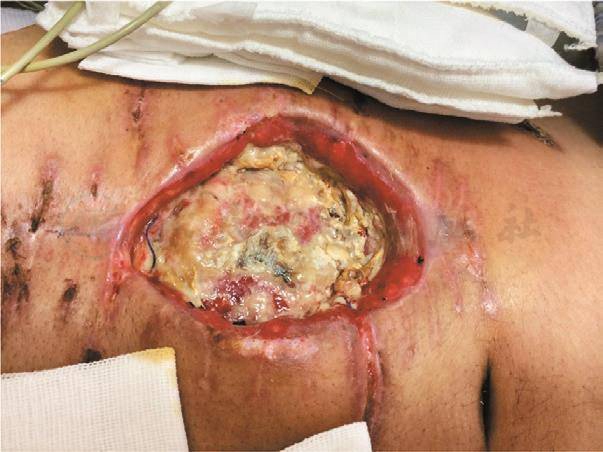
图15 术后23天,裂开的切口伴腹腔组织感染和坏死
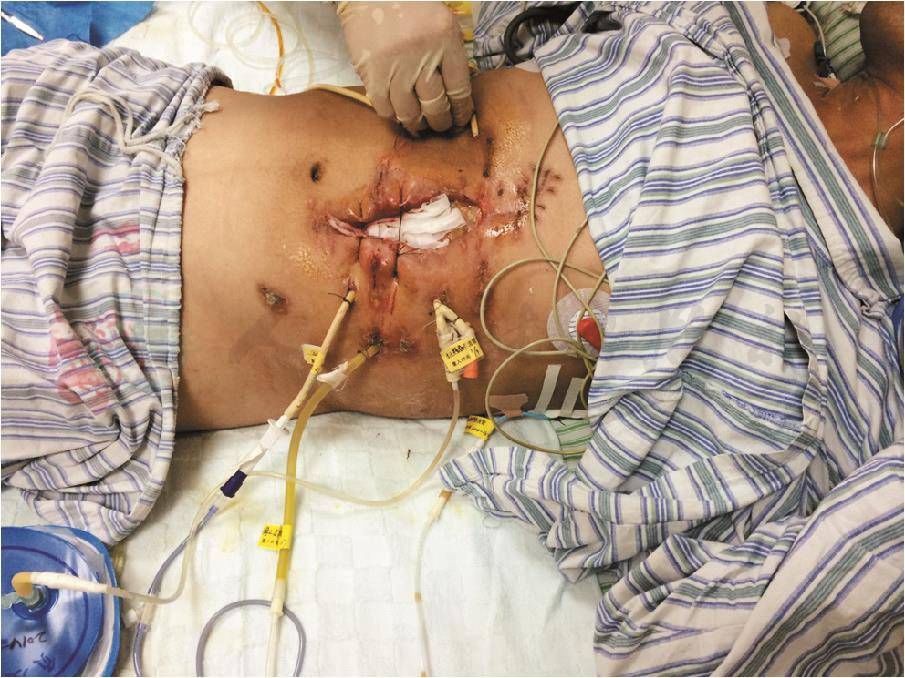
图16 术后24天,将切口两端缝合,防止肠膨出和皮肤缺损
术后第28天,原右颈内静脉中心静脉导管拔出,重新置管,患者出现发热,心慌,体温升高、心率增快(图17)。予CT检查,腹腔液体明显减少(图18),经十二指肠内引流管造影,仍有造影剂渗漏入腹腔(图19)。因不能确定发热原因,加强抗感染治疗。术后第35天,患者仍持续高热,由于找不到引起发热的明确原因,考虑导管败血症,拔除颈内静脉置管,体温逐渐降至正常(图20)。
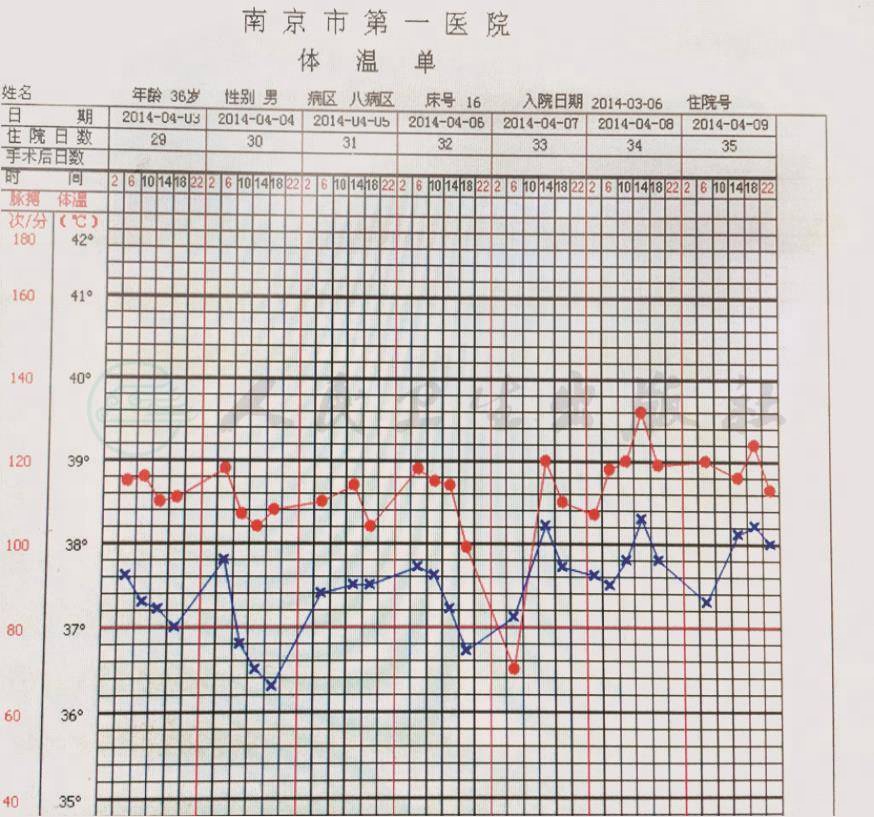
图17 术后28~34天,体温升高、心率增快

图18 术后33天 腹部CT示腹腔积液明显减少

图19 术后33天,十二指肠内引流管造影仍有造影剂渗漏入腹腔

图20 术后35~41天,拔除颈内静脉置管,体温和心率逐渐下降
术后第51天,患者再次出现体温升高和心率增快。予腹部CT 检查,腹腔内无明显积液(图21)。拔除右侧引流管并挤压右侧肝肾间隙,挤出约40ml 脓液(图22),患者体温和心率又恢复正常。
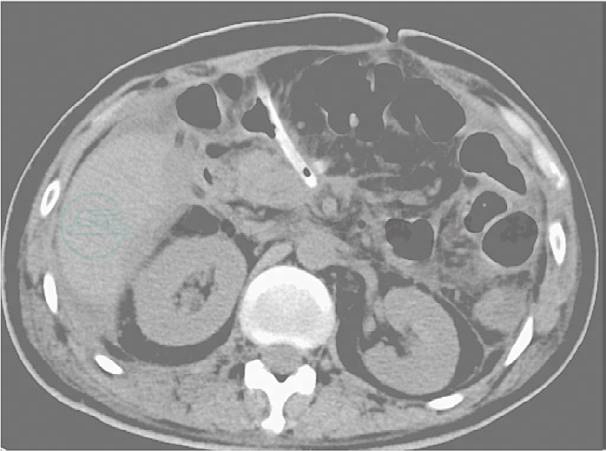
图21 术后57天,腹部CT示腹腔内无明显积液

图22 术后第58天,肝肾间隙挤出40ml脓液,切口逐渐缝合收缩
术后第69天,患者口服碘伏醇造影剂,造影剂进入空肠,无外漏(图23),开始进水和无渣流质。术后第71天,每天约50ml清亮淡黄色液体从右侧引流管流出,后逐渐减少。术后第78天,患者再次口服碘伏醇造影剂和经十二指肠内引流管注入造影剂无渗漏(图24)。患者口服亚甲蓝,腹腔引流液无蓝染液体流出,开始进半流食。

图23 术后第69天,患者口服碘伏醇,造影剂进入空肠,无外漏
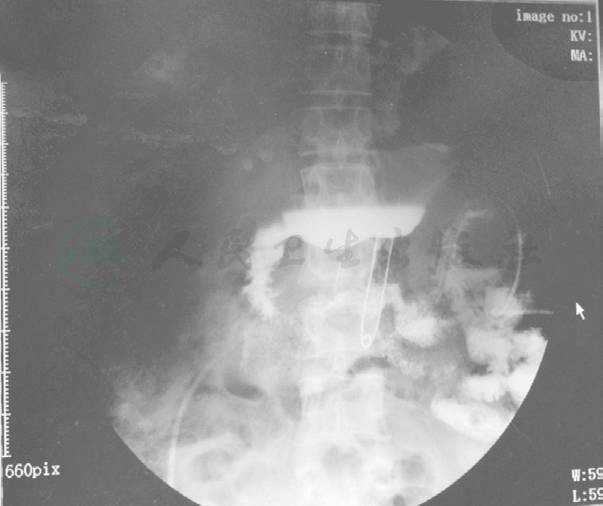
图24 术后第78天,再次口服造影剂和经十二指肠内引流管注入造影剂无渗漏
术后第83天,患者又出现高热(体温达39℃)和腹胀。血常规示白细胞14.06×109/L,中性粒细胞82.10%。予CT检查示左侧腹腔大量液体(图25),穿刺抽出970ml黄色清亮液体(图26),患者腹胀减轻,但仍有高热。
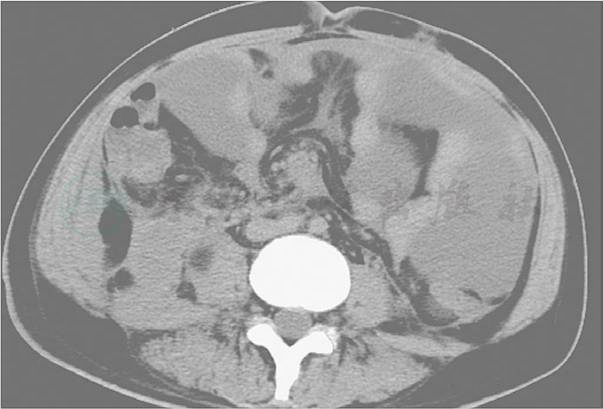
图25 术后第83天,CT左侧腹腔大量液体

图26 术后第83天,左侧腹穿抽出970ml清亮淡黄色液体
术后第87天仔细查体,患者空肠营养管处皮肤红热,考虑皮下蜂窝织炎,切口已愈合(图27),拔出空肠营养管后,患者体温逐渐降至正常。复查腹部CT检查未见明显异常(图28)。
术后第95天,痊愈出院。
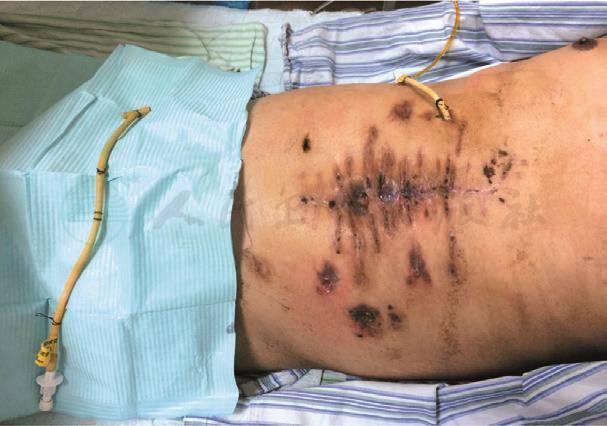
图27 术后第87天,肠内营养管处皮肤红热,予拔除。切口已愈合

图28 术后第87天,腹部CT无明显异常













