胃癌根治术后并发症是导致患者围术期死亡的重要原因,其中胃癌根治术后吻合瘘是较严重的并发症,可由多种原因引起,发生率在3%~21%,处理不当将增加患者死亡风险及住院费用,延长住院时间,耽误后续治疗,同时加大患者及医务人员的压力。
患者,男,66岁,因“中上腹部隐痛2月余”于2015年1月入院。
患者2月前无明显诱因出现中上腹隐痛不适,间歇性发作,进食后加重,偶有腹胀,无恶心、呕吐,无黑便。外院行胃镜检查示:胃体巨大溃疡;病理结果示:(胃体)中分化腺癌。近1月体重下降3公斤。既往血吸虫病史10余年,已治愈,否认高血压、糖尿病病史,余无特殊。
体格检查:身高 171cm,体重65kg,BMI:22.23kg/m2。皮肤黏膜正常,锁骨上淋巴结未触及肿大,腹平软,无压痛,无反跳痛,未触及包块,听诊肠鸣音正常,直肠肛门指诊未见明显异常。
实验室检查:
(1)血常规、血生化:RBC 4.23×1012/L,Hb 127g/L,血生化正常。
(2)肿瘤标志物:AFP 2.05ng/ml,CEA 1.74ng/ml,CA199 3.23U/ml。
胃镜:提示胃体小弯见3cm×3cm巨大溃疡,病理为中分化腺癌。
影像学检查:
胸片:心肺膈未见异常。
腹部CT:胃体小弯及胃角处胃壁增厚,考虑胃癌,胃周多发淋巴结肿大,腹膜后见肿大淋巴结(图1)。
诊断:胃体癌 cT3N1M0期,血吸虫病病史
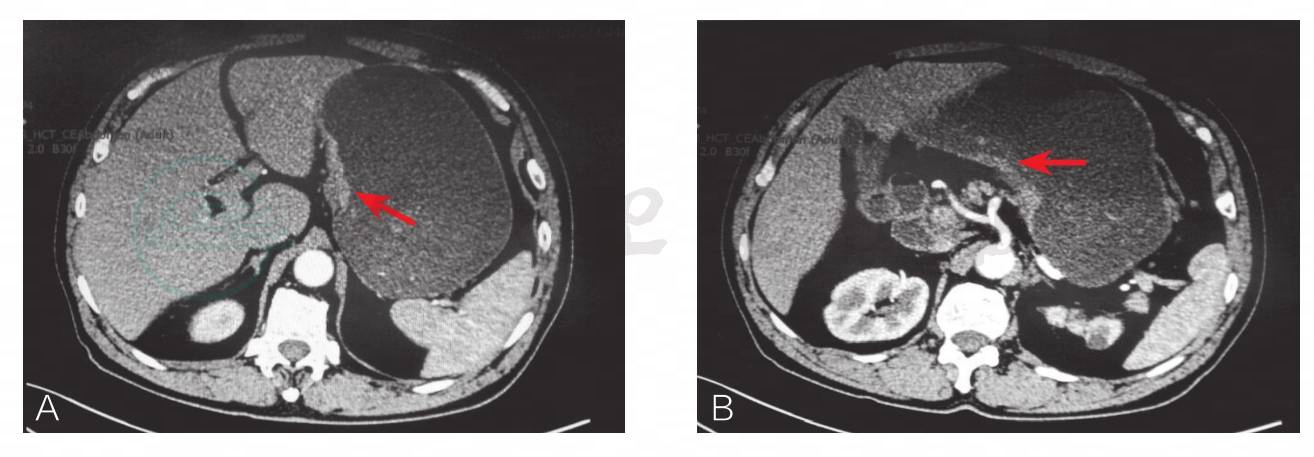
图1
CT提示胃体小弯及胃角处胃壁增厚,考虑胃癌,胃周多发淋巴结肿大,腹膜后见肿大淋巴结(箭头所指为病灶处)。临床分期cT3N1M0
(一)第一次手术过程
患者在全麻下行腹腔镜辅助下根治性全胃切除+食管-空肠Roux-en-y吻合+D2淋巴结清扫术。术中探查发现肿块位于胃体小弯近贲门处,明显侵出浆膜,胃周可见多发肿大淋巴结,术后沿胃大弯剖开标本见肿块为溃疡型,约5cm×6cm,质硬,侵出浆膜。
术后病理:①胃中分化腺癌,浸润胃壁全层,未突破浆膜层;②淋巴结见3枚转移(3/44);③远、近切缘未见癌。病理分期:pT3N2M0。
(二)第一次术后情况
术后患者返回病房,手术当晚出现高热:体温 39℃,经物理降温后降至38℃,术后第一天,左侧腹腔引流管引出约500ml淡红色液体;当天下午再次出现高热,体温39.5℃,突发呼吸急促并呼吸困难,面罩给氧SpO2 88%~90%,急查血常规:WBC 1.3×109/L,中性粒细胞比值89.7%,Hb 117g/L,综合患者情况,考虑肺部感染,低氧血症,转入ICU治疗,予以呼吸机辅助通气。术后第二天,左侧腹腔引出淡绿色引流液200ml,引流袋内含大量气体,体温38.2℃,腹部膨隆,听诊肠鸣音弱,腹部有压痛、反跳痛,叩诊鼓音。考虑吻合口瘘、腹腔感染可能,遂决定急诊行剖腹探查术。
(三)第二次手术指征
根据患者腹腔引流出胆汁样物,腹痛和腹膜刺激征进行性加重,腹胀明显,肠鸣音弱,考虑有吻合口瘘,有急诊剖腹探查指征。
(四)第二次手术过程
术中探查:左膈下约400ml黄绿色液体,食管-空肠吻合口后方可见一长约0.5 cm的组织不完整区域,未见明显组织缺损(图3),吻合口水肿明显,空肠-空肠吻合口及十二指肠残端未见明显异常。考虑吻合口瘘口微小,术区炎症水肿,再次行食管-空肠吻合条件差,亦无法缝合修补,术中决定行腹腔冲洗+腹腔三套管置入+空肠营养管置入术。
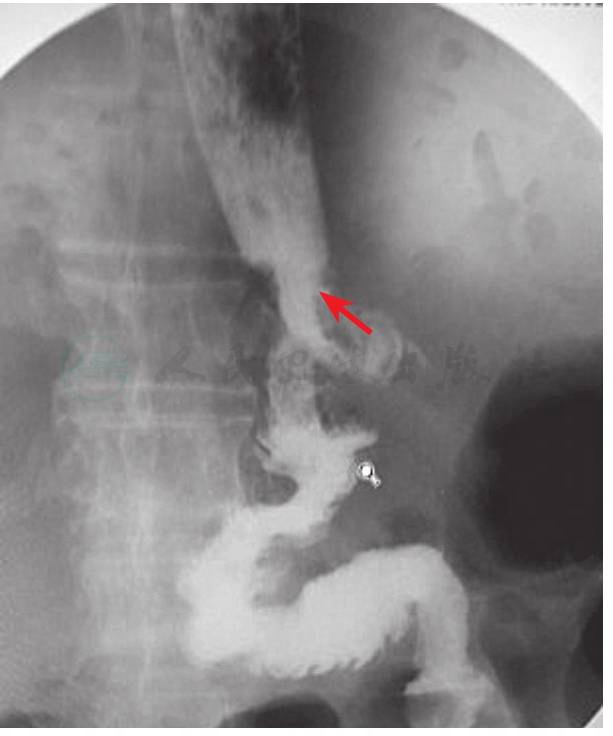
图3 上消化道碘伏醇造影
食管下段-小肠吻合口造影剂通过顺利,未见明显充盈缺损及瘘口(箭头示食管空肠吻合口处)
(五)第二次术后情况
术后第3天,患者气管插管辅助呼吸,生命体征平稳,尿量1995ml,左侧腹腔引流约200ml,右侧引流约300ml,皆为淡黄色清亮液体,双侧腹腔三套管冲洗有淡黄色胆汁样液体引出,术后第5天患者体温较前有所好转,试脱机失败,WBC 11.83×109/L,中性粒细胞比值 88.5%,因亚胺培南西司他丁钠(泰能)使用时间过长,头孢哌酮过敏,遂改用“美罗培南”抗感染治疗。术后第11天脱机,腹腔冲洗液较前清亮。术后第14天左侧引流管引出约100ml淡黄色清亮液体,拔除右侧腹腔引流管。术后15天患者转回胃肠外科,予肠内营养混悬液(SP)肠内营养辅以静脉营养支持治疗,腹腔冲洗液清亮。口服“亚甲蓝”腹腔引流液未见蓝染,嘱少量饮水,停三套管冲洗,改被动引流。术后19天拔除右侧三套管、左侧腹腔引流管。术后25天,患者再次出现发热,38.5℃,左侧三套管被动引流液混浊,量少,5~10ml/d。考虑腹腔残余感染,予以亚胺培南西司他丁钠(泰能)抗感染治疗,取腹腔引流液细菌培养,结果提示金黄色葡萄球菌及肺炎克雷伯杆菌感染,药敏试验提示对亚胺培南西司他丁钠(泰能)敏感。术后30天,患者开始出现腹胀、腹泻(10余次/天,量少),腹腔引流液混浊,约5ml,腹部膨隆呈蛙状腹,肠鸣音亢进,触诊腹部轻压痛,无反跳痛,叩诊鼓音。请扩大会诊,考虑广谱抗菌药使用时间过长,肠道菌群失调所致,行大便真菌检测,予氟康唑抗真菌,口服双歧杆菌、嗜酸乳杆菌、肠球菌三联活菌胶囊调节肠道菌群,芒硝外敷等对症支持治疗。术后32天,腹胀、腹泻明显好转,大便每天2次,左侧三套管无液体引出,遂拔管,停用氟康唑,继续口服双歧杆菌、嗜酸乳杆菌、肠球菌三联活菌胶囊调节肠道菌群,改流质饮食。术后35天行上消化道造影未见明显瘘(图3),患者于术后第37天出院。













