腹腔脓肿是腹腔内某一间隙或部位的局部积脓,是腹部手术后常见并发症,死亡率高。因此,积极预防与及早诊断治疗具有重要意义。腹腔脓肿治疗主要包括脓肿引流,抗生素治疗及支持疗法,应遵循个体化原则选择适宜治疗方法。
患者,女性,54岁,因“阑尾及胆囊切除术后1周,腹胀3天,发热1天”入院。
患者1周前因腹痛在外院行腹腔镜阑尾并胆囊切除术,术后诊断为急性单纯性阑尾炎并慢性结石性胆囊炎。3天前呕吐含胆汁液,腹胀明显、未排气。CT检查示肠胀气、胸腔积液。给予对症支持治疗,症状改善不明显。1天前开始出现高热(39.7℃),为求进一步诊治入院。
体格检查:神志清晰,精神较萎,皮肤巩膜无黄染,腹饱满,全腹压痛可疑阳性,无肌紧张及反跳痛,移动性浊音阴性,肠鸣音弱。
实验室检查:
(1) 血常规:白细胞计数15.13×109/L,中性粒细胞比值93%。
(2) 肝功能:谷草转氨酶66.18U/L,谷丙转氨酶73.09U/L,白蛋白28.91g/L。
(3) 其他:降钙素原4.44ng/ml,血淀粉酶363.73U/L,尿淀粉酶2193U/L。
影像学检查:
腹部立卧位平片及全腹CT:双侧胸腔积液,右肺下叶炎性实变;腹腔前壁巨大包裹性积气积液,其内可见气-液平面,部分肠管积气(图1、图2)。

◎图1
腹腔前壁巨大包裹性积气积液,其内可见气-液平面

◎图2
腹腔前壁巨大包裹性积气积液,其内可见气-液平面,部分肠管积气
诊断:阑尾及胆囊切除术后;腹腔感染;腹腔脓肿;不全性肠梗阻;肺部感染
(一)外院手术及术后情况
患者急诊在全麻下行腹腔镜下阑尾+胆囊联合切除术,术中见腹腔无积液,无明显占位,阑尾远端充血水肿,胆囊呈慢性炎症改变。手术顺利,术后诊断为急性单纯性阑尾炎并慢性结石性胆囊炎。
术后患者腹胀明显,术后第4天呕吐含胆汁液,未排气。CT检查示肠胀气、胸腔积液。给予胃肠减压、抗感染及补液支持治疗,腹胀缓解不明显,每日引出胃液约700ml。术后第6天患者出现高热,遂转入我院治疗。
(二)术后并发症的治疗
患者转入我院后,给予禁食、胃肠减压及灌肠,静脉抗感染,抑酸抑酶,补液及输注白蛋白支持治疗。
入院后1天:体温38.5℃,上腹部隆起,全腹压痛,无肌紧张及反跳痛。降钙素原3.42ng/ml;白细胞计数17.28×109/L,中性粒细胞比例91.7%;血淀粉酶247U/L。更换抗生素并加用抗厌氧菌抗生素。行B超引导下腹腔穿刺置管,抽出约300ml气体及10ml脓性液,引流物送细菌培养和药敏试验。余治疗同前。患者症状有所缓解。
入院后4天:体温37.2℃,腹腔引流量500ml/d。上腹部隆起,全腹压痛,无肌紧张及反跳痛。引流物细菌培养示大肠埃希菌(++++)。给予敏感抗生素治疗,持续腹腔通畅引流。进流食。腹部立卧位平片示:腹前壁包裹性积气积液,积气有吸收(图3)。

图3 腹前壁包裹性积气积液,积气有吸收
入院后10天:体温36.5℃,腹腔引流量少。上腹部略饱满、轻压痛,无肌紧张及反跳痛。肠鸣音正常。复查CT:中上腹腹腔内包裹性积气积液,腹腔积气较前吸收好转,积液稍增多(图4)。每日冲洗引流管,保持引流通畅。停止抗感染治疗,积极营养支持治疗。逐渐过渡饮食。
入院23天复查CT:中上腹脓肿明显吸收(图5)。
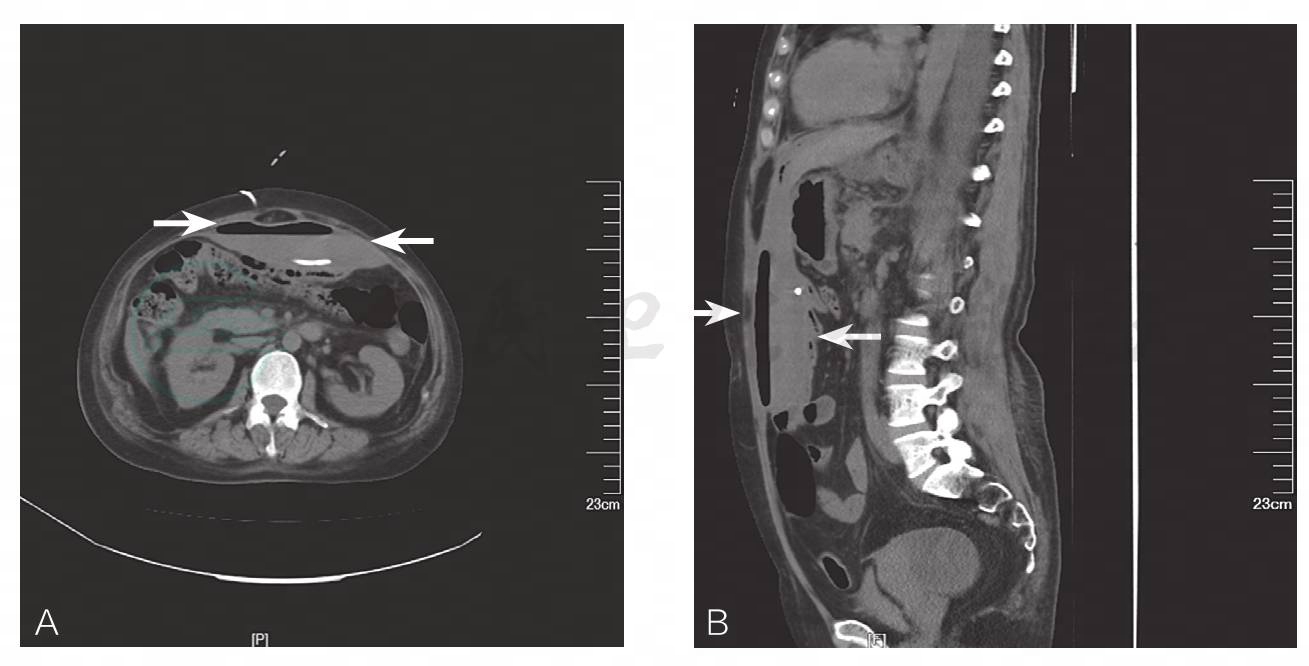
图4 腹腔内包裹性积气积液,腹腔积气较前吸收好转,积液稍增多

图5 中上腹脓肿明显吸收
患者拔管出院,出院后1个月随访恢复良好,影像学检查提示脓肿完全消失。













