胆囊管残余结石是腹腔镜胆囊切除术后常见的并发症之一,发生率约0.2%~1.5%。其发生常与胆囊管直径、胆囊管汇入胆总管方式、结石大小、胆囊三角炎症状况、胆囊切除顺序及术者的经验等有关。术前完善B超、CT、MRI等检查多可明确胆囊管是否存在结石,术中仔细解剖胆囊管并预放置钛夹可预防胆囊管残余结石的发生。胆囊管残余结石存在术后腹痛、继发胆总管结石,甚至残余胆囊管癌变风险。因此临床上一旦发现应积极处理,通过再次腹腔镜手术、开腹手术或ERCP等治疗措施可有效治疗胆囊管残余结石。
患者,男性,74岁。以“反复中上腹胀痛1个月”入院。
患者1个月前食用油腻食物后出现中上腹胀痛伴右肩背部放射痛,未予重视,自服胃药、胆宁片后可缓解。入院前20天腹痛加重,伴恶心、小便色深,于外院急诊就诊,当时无呕吐、畏寒发热、皮肤瘙痒等症状。外院查CT示“胆囊多发结石,胆总管下段结石”,予以对症治疗,腹痛缓解。患者至我院门诊复诊,查MRCP提示“胆囊多发结石,胆囊炎,肝内胆管轻度扩张,胆总管下段可疑小结石”,拟“胆总管结石,胆囊结石”收治入院。
体格检查:神志清晰,精神可,皮肤巩膜无黄染,腹部平软,无压痛,无肌抵抗,无反跳痛。
实验室检查:肝功能:谷丙转氨酶154.5U/L,总胆红素25.30μmol/L,其余肝酶指标正常。血淀粉酶173U/L;血常规:白细胞计数8.81×109/L,中性粒细胞百分比84.8%,红细胞3.91×1012/L,血红蛋白128g/L,血小板计数149×109/L。
B超:胆囊多发结石,胆总管扩张。
上腹部CT平扫:胆囊多发结石,胆总管下段结石。
上腹部MRI+MRCP:胆囊多发结石,胆囊炎,肝内胆管轻度扩张,胆总管下段可疑小结石(图1、图2,箭头所指处为可疑胆总管结石)。
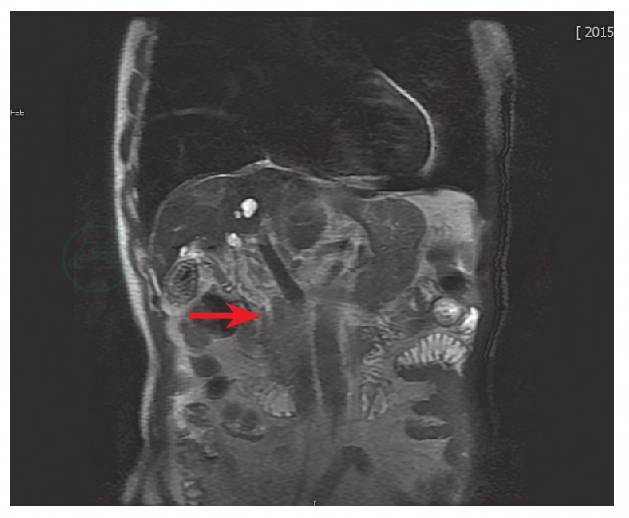
图1 MRI示胆囊多发结石,胆囊炎,胆总管下段可疑小结石(箭头所指处为可疑胆总管结石)
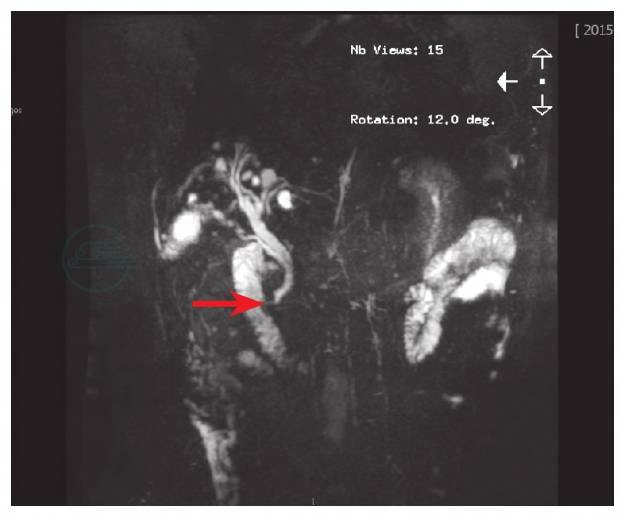
图2 MRCP示胆囊多发结石,胆囊炎,肝内胆管轻度扩张,胆总管下段可疑小结石(箭头所指处为可疑胆总管结石)
诊断:胆囊多发结石,胆总管下段结石。
(一)ERCP手术过程
顺利进镜至十二指肠降部,见直径2cm憩室旁乳头,裂隙样开口,插管进入胆管,造影示肝内外胆管显影,未见明显扩张和充盈缺损,置入鼻胆管于肝门胆管处(图3、图4)。
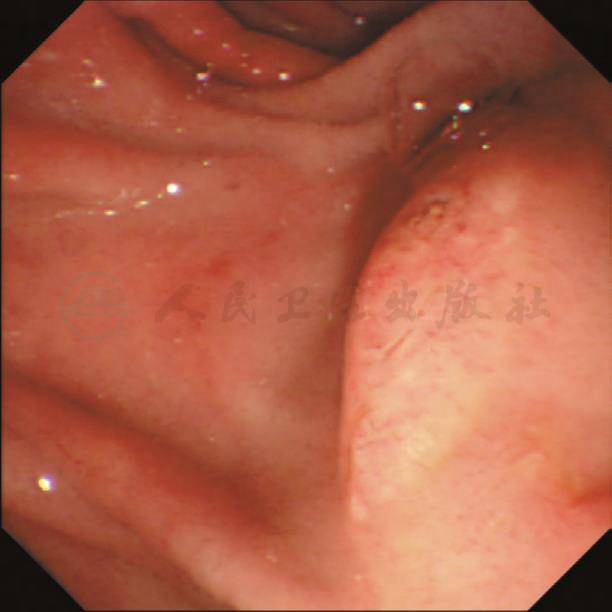
图3 ERCP术中内镜至十二指肠降部,见直径2cm憩室旁乳头,裂隙样开口
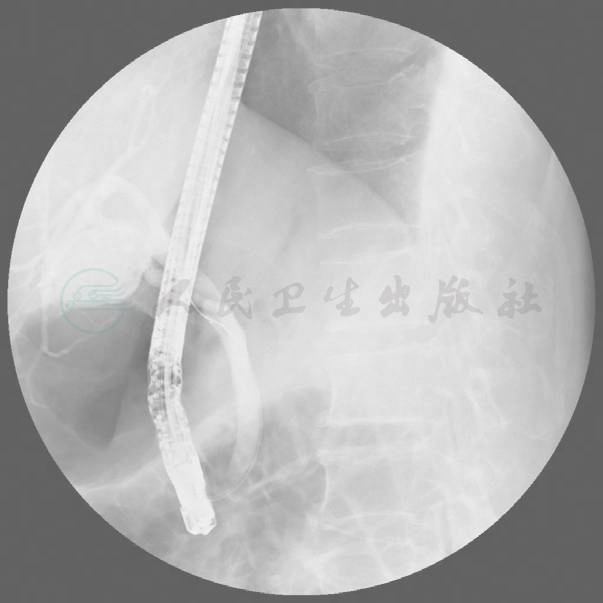
图4 ERCP术中造影示肝内外胆管显影,未见明显扩张和充盈缺损
(二)LC手术过程
1.取平卧位,喉罩通气静脉麻醉下常规消毒铺巾。
2.脐上切开皮肤1.5cm,完成气腹后(腹腔内压力为12mmHg),置入12mm穿刺鞘,引入腹腔镜,探查见肝脏纤维化,左肝肥大,肝脏右旋,胆囊大小约8cm×6cm×3cm,内含20余枚直径约0.3~0.6cm黑色结石,胆囊管直径增宽,直径约0.7cm,胆总管直径约1.0cm,胆囊管与胆总管并行,开口过低。
3.直视下依次于腋前线平脐(5mm)、锁骨中线肋缘下(5mm)及剑突下(12mm)置入Trocar。
4.改变体位为头高足低(约30°),左倾位。
5.分离右上腹粘连,钳夹胆囊底,向右上牵引,暴露胆囊三角区。
6.认清胆囊管和胆总管汇合处,向右下牵引胆囊颈部,解剖Calot三角,分离出胆囊管和胆囊动脉,分别用Hemlock夹或钛夹夹闭后切断之。
7.用电凝刀从肝脏胆囊床上剥离胆囊,移去标本,电灼胆囊床止血。
8.冲洗手术区域,胆囊床仔细止血,清点器械纱布无误,经腋前线平脐Trocar孔置入腹压引流管1根并固定。
9.退出各套管,检查各戳孔,确定无活动性出血。
10.缝合剑突下及脐上戳孔的腹膜及白线,钛钉关闭各皮肤切口。
(三)术后情况和并发症处理
患者术后第1天即进食半流质,同时经鼻胆管逆行造影。造影提示胆囊管残留过长,胆囊管残余结石(图5)。
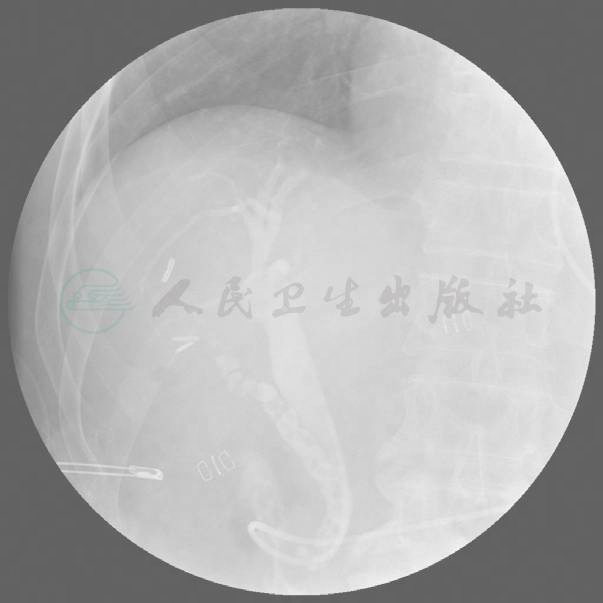
图5 术后第1天经鼻胆管逆行造影,提示胆囊管残留过长,胆囊管残余结石
术后第7天患者经ERCP取尽胆囊管残余结石(图6、图7),再次造影未见结石残余(图8),顺利出院。
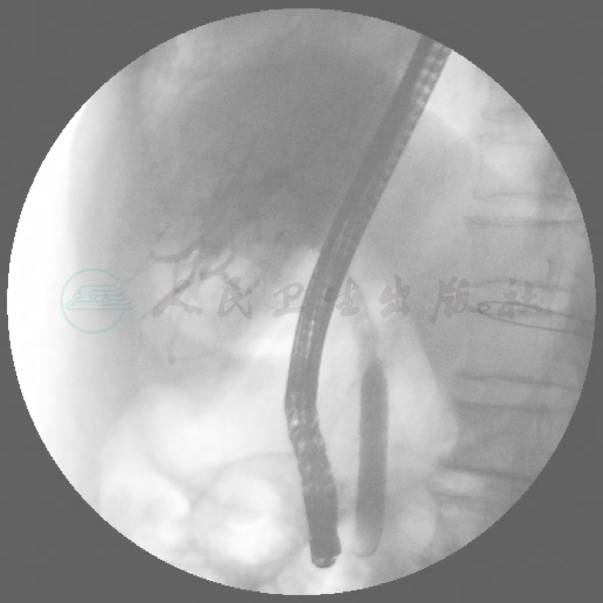
图6 术后第7天ERCP
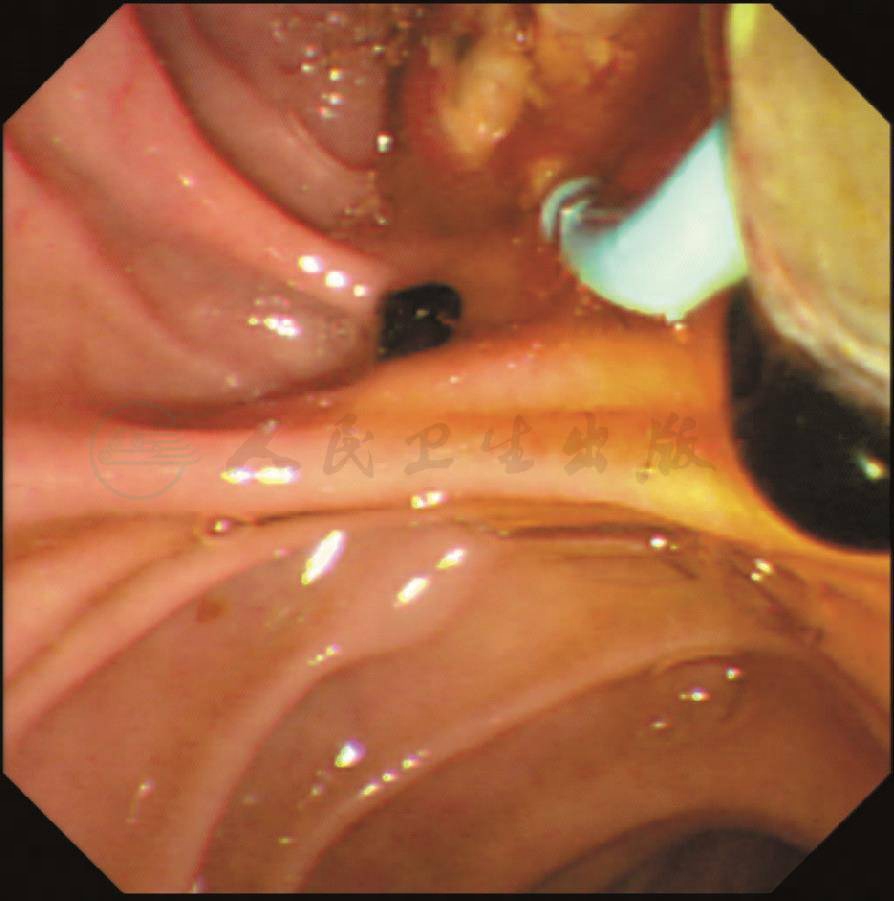
图7 术后第7天经ERCP取尽胆囊管残余结石
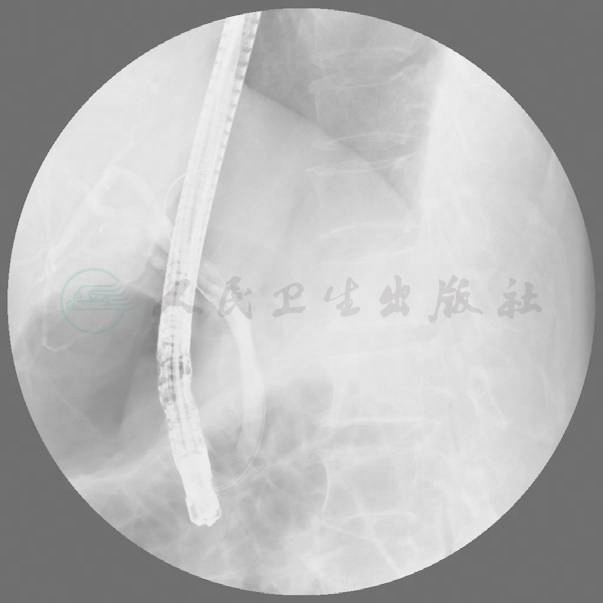
图8 术后第7天患者经ERCP后再次造影未见结石残余
患者出院后3个月复查上腹部MRI及MRCP,胆囊管和胆总管未见明显结石。













