胆道探查术后胆道出血是胆道手术的严重并发症,产生原因较多,临床处理较为棘手,如不能及时明确出血部位,采取正确处理策略,常会危及患者生命。
患者,女性,67岁,因“反复中上腹胀痛4个月”入院。
患者4月前无明显诱因下出现中上腹痛,向腰背部放射,伴恶心、呕吐,无畏寒、发热,B超及CT诊断为“肝内外胆管多发结石”,为进一步治疗收治入院。
体格检查:神清,体温37℃,皮肤巩膜无黄染,腹部软,无压痛,无反跳痛,腹部未及包块。
既往史:1995年行胆囊切除术。
实验室检查:
血常规:白细胞计数3.39×109/L,中性粒细胞百分比45.3%。
肝功能:总胆红素22μmol/L,结合胆红素19μmol/L,谷丙转氨酶19.5U/L,谷草转氨酶29.9U/L,G-GT 164U/L,碱性磷酸酶294U/L。
影像学检查:
(1)上腹部增强CT
肝内外胆管多发结石伴胆管扩张,胆囊已切除(图1)。
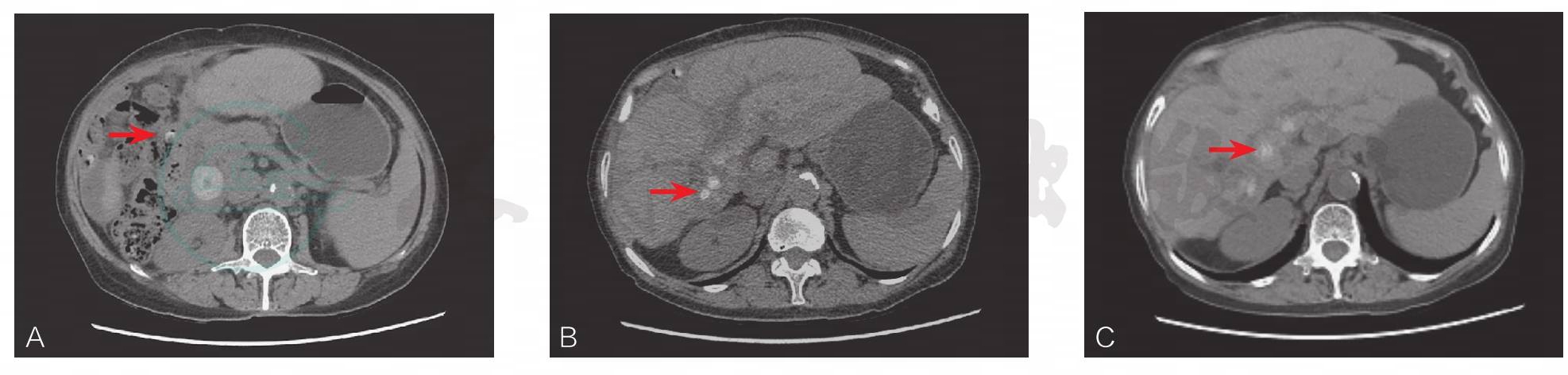
图1 上腹部增强CT
肝内外胆管多发结石伴胆管扩张,胆囊已切除(箭头所指处为结石)
(2)上腹部MRI+MRCP
胆囊切除,肝内胆管及胆总管下段多发结石伴肝内外胆管扩张(图2)。
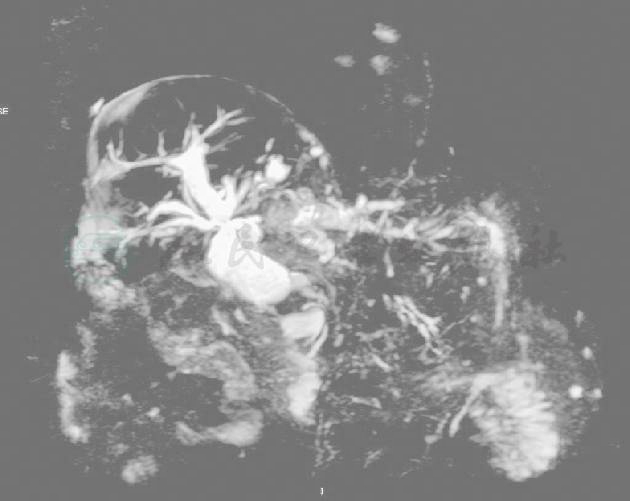
图2 上腹部MRI+MRCP
胆囊切除,肝内胆管及胆总管下段多发结石伴肝内外胆管扩张
诊断:
胆总管下段结石
Ⅴ、Ⅷ段肝内胆管及左肝管肝内胆管结石(中华医学会分型Ⅱb型)
(一)手术过程
患者在全麻下行“胆总管切开+胆道镜下微爆破碎石+肝内外胆管取石+T形管外引流术”,术前制订的“Ⅴ、Ⅷ段肝段切除术”因术中只要解剖游离肝脏,患者即出现血压及心率均持续下降,无法完成肝周韧带的游离,最终选择行胆总管切开+胆道镜下微爆破碎石+肝内外胆管取石。术中温生理盐水反复冲洗胆道,因患者肝内胆管狭窄未予以解决,存在肝内胆管结石残留与复发的风险,故留置T形管,为术后胆道镜复查及取石保留通路。
(二)术后情况及手术并发症
患者术后第2天肠功能恢复,拔除胃管后进食流质,第3天进食半流质,进食后无明显不适。术后每日T形管引流量约400ml,金黄色,术后肝功能正常。术后第11天,患者在无外力牵拉T形管等情况下突发T形管内持续引流出鲜红色血性液体约800ml,无凝血块,无呕血与黑便。即刻予以卧床制动、扩容、静脉输注酚磺乙胺、氨甲环酸、注射用白眉蛇毒血凝酶(邦亭)等止血药,同时予以冰生理盐水+去甲肾上腺素、经T形管冲洗胆道,同时行腹腔B超及腹部CT检查排除腹腔内出血,动态观察生命体征及血红蛋白变化,经保守治疗后,出血很快控制,出血后12小时T形管即引流出金黄色胆汁。距第一次出血后第4天,患者再次出现T形管内引流出1000ml鲜红色血性液体,即刻HR 120次/分,BP 80/50mmHg,因生命体征不稳定,遂急诊行DSA,胆道切开放置T形管处发现胃十二指肠动脉一分支见造影剂外溢(图3),将该分支动脉弹簧圈栓塞,出血立刻停止。术后患者一般情况可,生命体征平稳,未见T形管继续引流出血性液体,顺利出院。
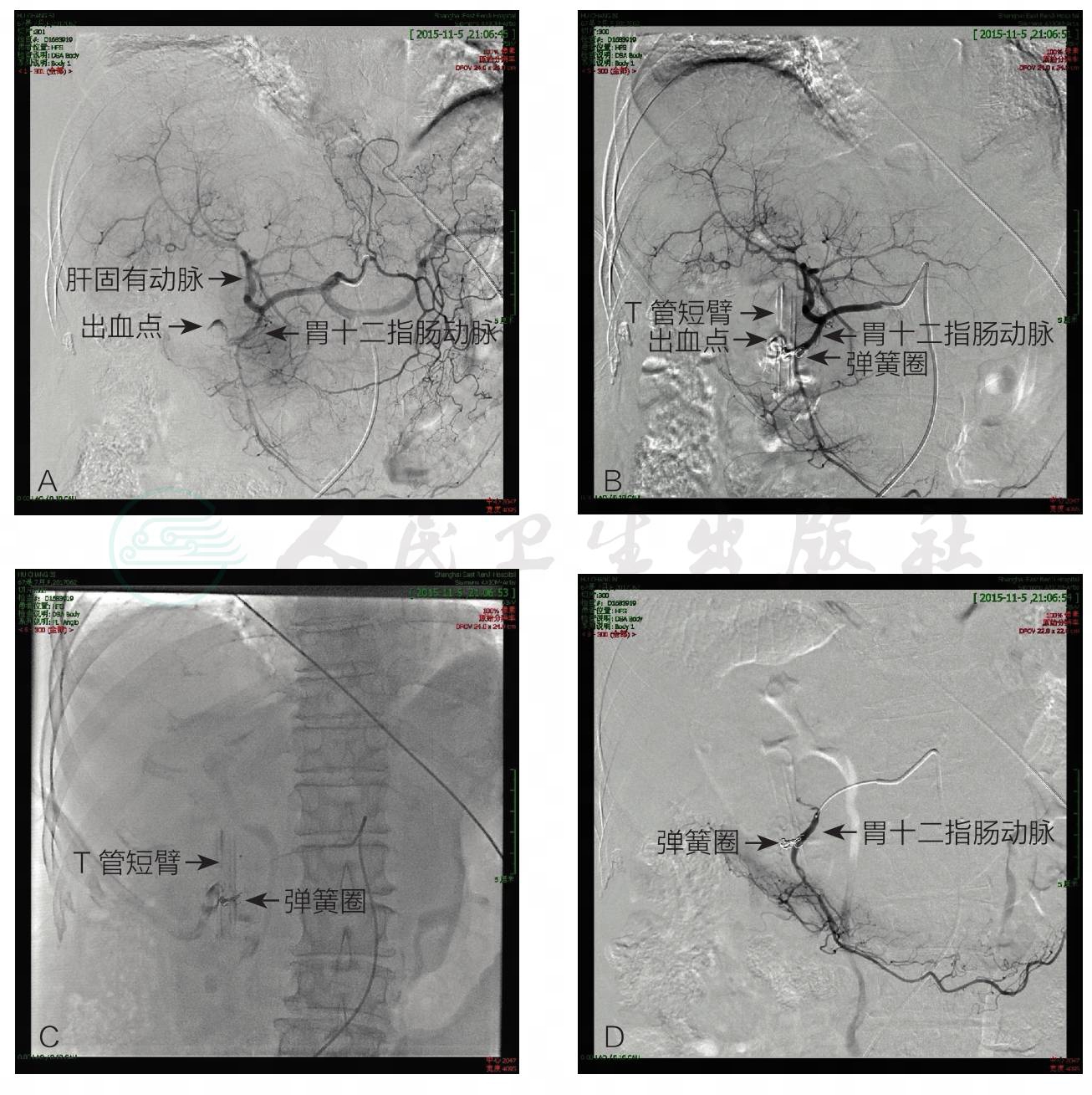
图3 患者第二次出血时DSA
患者于术后1个月顺利出院,出院后两周行T形管造影示胆道通畅,带T形管随访2个月,未再有出血。













