女,26岁,右利手。
主诉
右胸背部针刺样疼痛,右下肢麻木无力近一月。
丙种球蛋白最灾难性的并发症是导致IgA缺乏症患者出现的过敏,可以致死,因此在应用丙种球蛋白之前应常规检查IgA。当然也可能有其他的制剂反应和过敏问题。
病史
患者于2007年2月27日无明显诱因出现右胸部乳头上至锁骨下处及右侧肩胛区掌心大小针刺样痛,搔抓后出现细小皮疹,一天后能消退。第二天上午洗澡时用澡巾擦洗,觉右胸前局部皮肤刺痛,下午痛痒面积扩大至整个前胸和后背部,触摸该处皮肤则有向肩背部放射样的疼痛。在洗澡时,患者感觉右侧脐部以下、从上而下麻木感,约1~2天时间麻木症状蔓延至脚趾,伴右腿活动力弱,右脚趾不能活动,但尚能在搀扶下走路。无胸闷及胸腰部束带感,无明显尿便障碍。3月6日前往当地医院求治,行胸椎MRI(图1):下颈段、上胸段脊髓异常,炎症或脱髓鞘可能大。考虑脊髓炎,给予丙种球蛋白20g静滴,患者用药后出现呼吸困难,血压升高,高热等过敏反应,输用一次后停用。住院期间患者未同意使用激素治疗,给予“小牛血”制剂等药物,住院6天患者自觉病情有所好转,右侧足趾稍能活动,胸部麻木感及胸背部刺痛感有所减轻。患者出院后症状继续好转,右侧足趾活动基本正常,麻木刺痛感亦好转。为明确诊断,患者于3月2日来北京协和医院神经科门诊就诊,查体:脑神经检查阴性,双上肢肌力正常,右下肢腱反射强于左侧。右侧可引出不持续的踝阵挛,右下肢病理征(+)。右胸5~6以下,针刺觉减退;右胸4~6,针刺觉过敏。行胸髓MRI(图1):胸髓多发异常信号影。为进一步诊治,门诊以胸髓病变待查收入院。
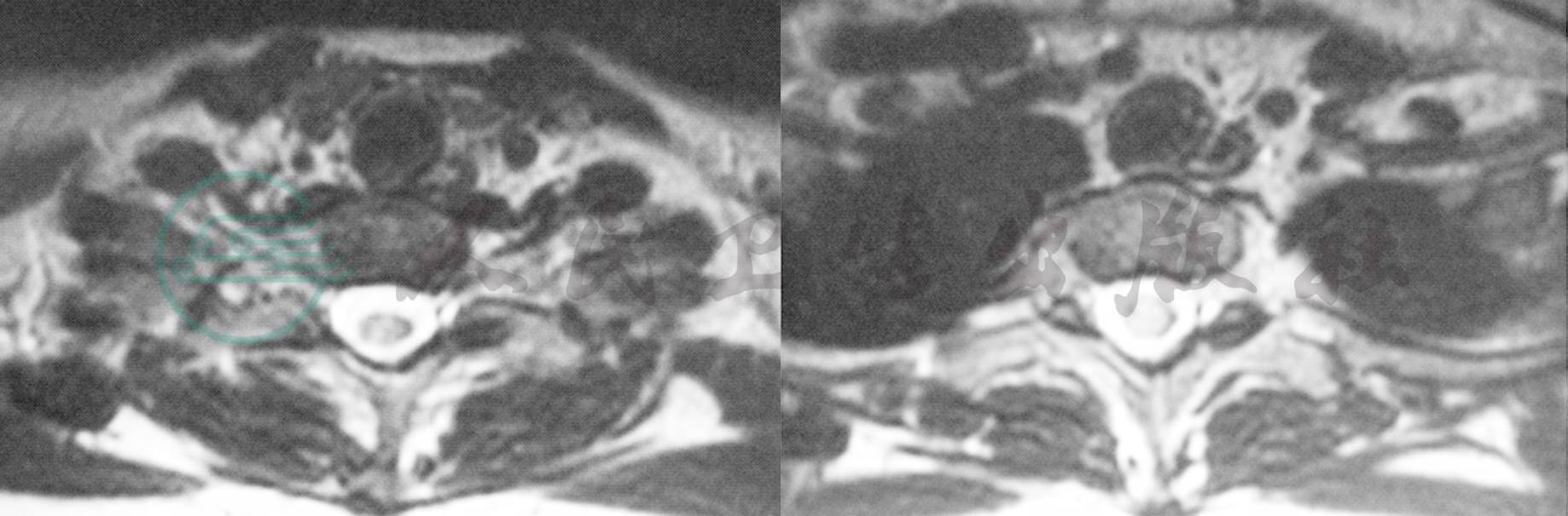
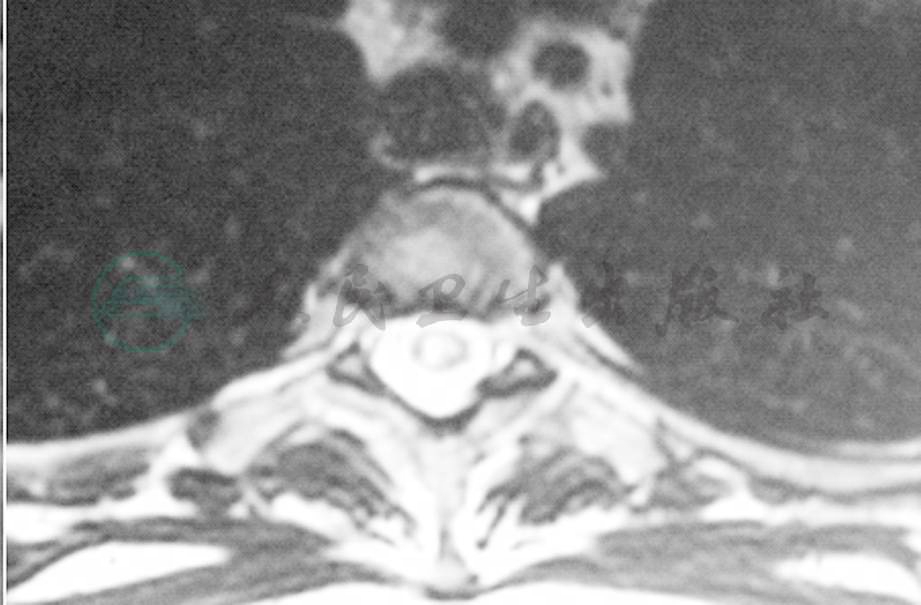
图1 脊髓MRI T2像提示约C7和T1水平偏右后侧多个层面的长T2病灶,呈片状,该病灶在T1像呈稍长T1信号
患者发病6个半月前剖腹产子,产后较劳累,常觉右侧肩背部酸痛。病来无发热,无皮疹、口干眼干、口腔溃疡、关节肿痛、光过敏、雷诺现象等。发病以来精神、食欲、睡眠可,无体重减轻。在症状最重时(3月6日左右)曾有4天未大便,后二便正常。
既往史
否认肝炎、结核等传染病史。否认外伤及输血史。否认药物及特殊食物过敏史。常规预防接种史。
个人史
生于原籍,久居当地,否认疫区居留史。否认毒物、农药、放射性物质接触史。无偏食异嗜史。无吸烟、饮酒嗜好。
诊断
带状疱疹感染后脊髓炎。
入院后完善相关检查:血常规(-);生化:Glu 4.6mmol/L,LD 146U/L,TC 6.23mmol/L,TG 8.76mmol/L,Lp(a)404mg/L,LPa 513mg/L。血TORCH:RV-IgG 1∶160,HSV-IgG 1∶64。CSF常规、生化(-),TORCH(-),细胞学:轻微淋巴细胞炎性反应。心电图基本正常。B超肝胆胰脾未见明显异常。胸片未见异常。血带状疱疹病毒抗体IgG为1∶400,IgM(-);复查血脂TC 6.23mmol/L,TG 8.76mmol/L。VEP:双侧VEP未见异常。B超:右乳外上象限囊性结节,良性可能性大。乳腺外科会诊:暂停哺乳,排净乳汁,局部热敷。入院后追问病史,患者曾有胸背部疱疹出现,并最终结痂。给予阿昔洛韦抗病毒,营养神经及止痛对症治疗。患者疼痛及肢体麻木无力感继续好转,遂出院随诊。患者至出院时,仍常因肩部皮肤疼痛而失眠。
本例脑脊液的带状疱疹IgG没能同时送检,否则可以比较脑脊液和血液中IgG来计算病毒抗体的鞘内合成状况。
病史的询问很重要,要根据患者的文化水平进行沟通,本例患者询问“皮疹”时患者否认,但是后来的询问发现患者将皮疹后结痂这一现象不视为皮疹。
同样嗜神经的疱疹病毒还包括单纯疱疹病毒1型和2型。后者目前被认为是Mollaret’s脑膜炎的重要原因。













