胡晓丹、接英
蜂蜇伤是指蜂的尾部毒刺蜇人,刺入人体(多见于身体暴露部位,如头面部),释放毒液而引起的局部或全身反应,甚至引起严重过敏反应和多脏器功能障碍而危及生命。眼部蜇伤多为毒刺刺入角膜或前房,可引起一系列眼部病变。由于蜂刺纤细,极易隐匿而引起漏诊。
32岁男性患者,因左眼被蜜蜂蜇伤,眼痛,红肿,视物不清14h就诊于我院眼科,眼部检查见左眼角膜中央上皮缺损,基质层弥漫性水肿、混浊,后弹力层皱褶,伤口达全层,未见明显异物。给予抗炎、抗感染、营养角膜治疗,患者左眼角膜上皮修复,基质层水肿和后弹力层褶皱均减轻。2个月后,患者再次于我院复诊,眼部检查见左眼角膜中央白斑,角膜上方尖刺样异物紧贴内皮面。行左眼前房异物取出+前房冲洗术,术后予抗炎、抗感染治疗,患者左眼情况平稳。
角膜、蜂蜇伤
患者男性,32岁,因左眼被蜜蜂蜇伤,眼痛,红肿,视物不清14h,于2018年12月18日就诊于我院眼科。患者被蜜蜂蜇伤后即至当地医院就诊,具体诊断及用药不详,行左眼角膜异物取出术。眼部检查:左眼视力手动/眼前,眼压Tn,结膜充血水肿,角膜中央上皮缺损,基质层弥漫性水肿、混浊,后弹力层皱褶,伤口达全层,荧光素染色(-),未见明显异物,前房中深,虹膜纹理清,瞳孔圆,余窥不清(图1)。诊断为:左眼角膜蜂蜇伤,左眼角膜异物取出术后。治疗:妥布霉素地塞米松滴眼液点眼,每天4次;加替沙星眼用凝胶点眼,每天3次;重组人表皮生长因子滴眼液点眼,每天4次;妥布霉素地塞米松眼膏涂眼,每晚1次,并配戴角膜绷带镜。3日后,患者左眼角膜上皮部分修复,基质层水肿减轻,晶状体中央混浊,余大致同前(图2)。1周后,患者左眼结膜充血减轻,角膜上皮修复,基质层水肿和后弹力层褶皱均减轻,余大致同前(图3)。2个月后,患者再次于我院复诊,眼部检查:左眼视力0.3,眼压Tn,角膜中央白斑,角膜上方尖刺样异物紧贴内皮面,角膜白斑相应处晶状体前囊混浊,瞳孔散大欠圆,余前节未见明显异常(图4)。治疗:行左眼前房异物取出+前房冲洗术,术后予妥布霉素地塞米松滴眼液点眼,每天4次,氟米龙滴眼液点眼,每天2次,加替沙星眼用凝胶点眼,每天3次。术后复查,患者左眼情况平稳。
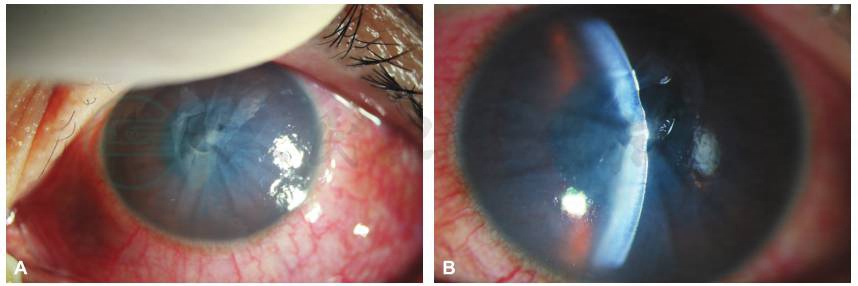
图1 首次于我院就诊时,患者左眼前节照相
A、B.左眼结膜充血水肿,角膜中央上皮缺损,基质层弥漫性水肿、混浊,后弹力层皱褶,伤口达全层。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
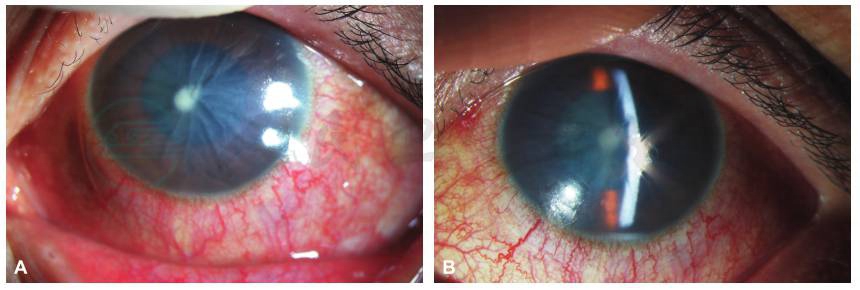
图2 治疗3日后,患者左眼前节照相
A、B.左眼角膜上皮部分修复,基质层水肿减轻,晶状体中央混浊。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
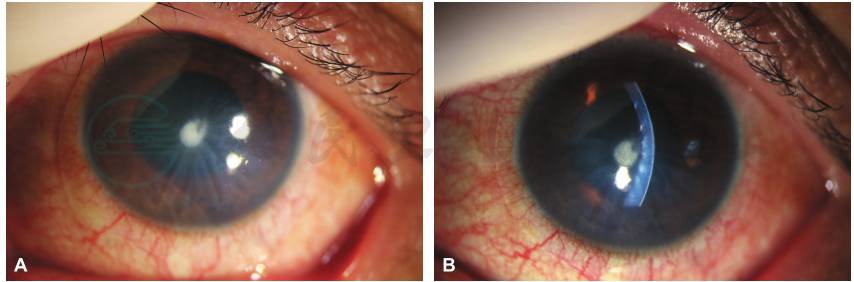
图3 治疗1周后,患者左眼前节照相
A、B.左眼结膜充血减轻,角膜上皮修复,基质层水肿和后弹力层褶皱均减轻。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
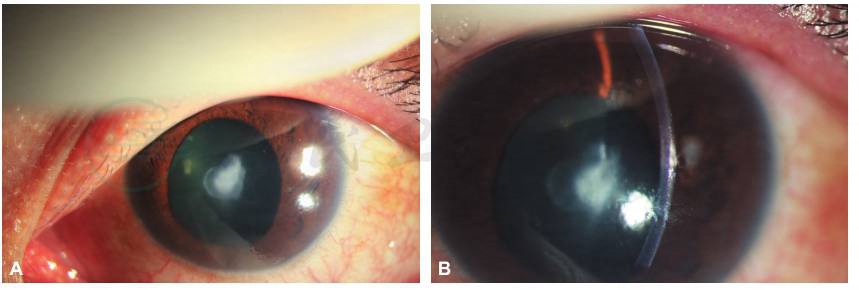
A、B.左眼角膜中央白斑,角膜上方尖刺样异物紧贴内皮面,角膜白斑相应处晶状体前囊混浊,瞳孔散大欠圆;
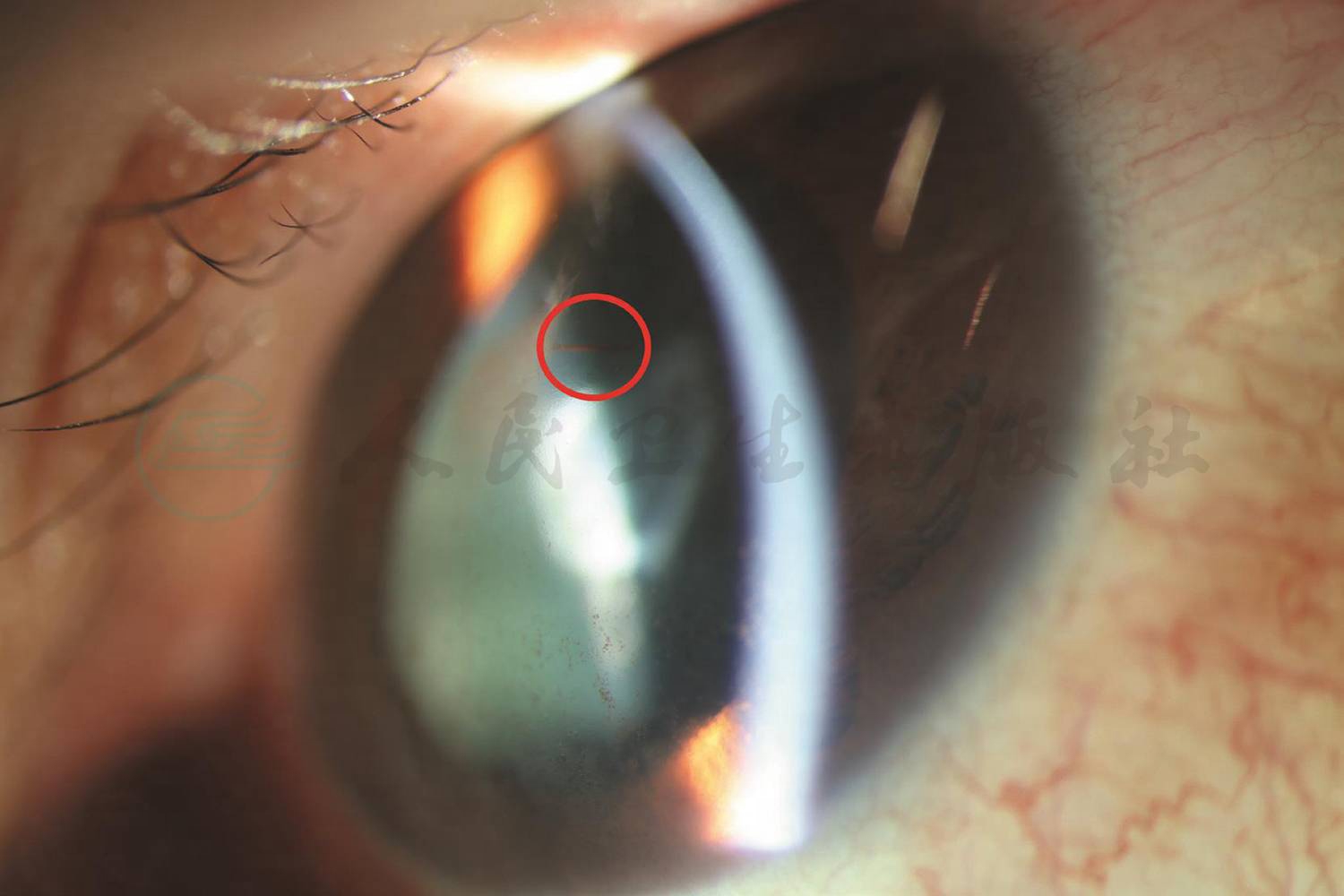
C.左眼角膜上方尖刺样异物紧贴内皮面(红圈)。
、
图4 2个月后,患者左眼前节照相
随着生态环境的改变,蜂蜇伤的病例明显增多,据报道大约56%~94%的人的一生中至少有一次被蜂类(蜜蜂、黄蜂等)中的一种所蜇。由于蜂类的生活习性为夏秋季生长、发育、筑巢、觅食,所以在每年7~11月蜂蜇伤发生率最高。常见的蜜蜂毒液为酸性,而黄蜂、马蜂的毒液为碱性。
1.致病机制
蜂蜇伤眼部是指蜂的尾部毒刺蜇入后,蜂尾毒腺分泌的毒液通过毒刺进入眼内。蜂毒的主要成分有蚁酸、蜂毒的多肽组织、组织胺、血清毒素、乙酰胆碱,以及透明质酸酶等。角膜蜂蜇伤后,不但有蜂尾刺所致的角膜异物伤,而且蜂毒对角膜的各层均有化学性腐蚀作用。蜂毒作为一种抗原在角膜内扩散,与角膜内抗体相遇,发生变态反应。①蚁酸和组胺可引起虹膜等的炎症性反应。②透明质酸酶具有很强的生物活性,可促使蜂毒成分在眼部组织中更快地弥散和渗透。③溶血素具有溶血及抑制血管运动的作用,进一步加重眼内炎症反应过程,最终导致眼内炎的发生。④蜂毒的多肽组织有显著的亲神经特性,主要表现为神经节阻滞效应,抑制神经系统冲动的传导;蜂毒肽及其水解产物长时间残留于视神经,可对视神经产生不可逆损伤,导致视神经萎缩。
因此,蜂蜇伤眼部的致病机制可能为:①蜂刺对眼内组织的机械性损伤;②蜂毒所导致的变态反应;③血管内溶血作用及抑制血管运动的作用;④神经毒性作用;⑤细胞信号传导的阻滞及细胞凋亡。
2.眼部症状和体征
(1)轻度
症状:眼睑红肿触痛,视力无明显下降。体征:眼睑皮肤红肿,结膜充血。病变部位仅在眼睑未伤及眼球。
(2)中度
症状:眼部红肿疼痛,视力进行性下降,伴畏光、流泪等症状。体征:眼睑皮肤肿胀,角膜局限性水肿混浊,上皮可见蜘蛛网样划痕或有点状剥落;或角膜实质层水肿混浊,角膜上皮剥落范围扩大。未造成眼内损伤,治愈后角膜无明显后遗症或仅残留角膜薄翳、白斑。
(3)重度
症状:视物不见。体征:眼压升高,球结膜中度或重度混合充血,角膜变性混浊,或遗留角膜白斑,角膜内皮有大量色素颗粒附着,瞳孔麻痹性散大,房角广泛粘连,前房内见灰白色物质,Tyndall现象强阳性,虹膜萎缩褪色,余结构窥不清。可形成三联征:弥漫性角膜炎、严重虹膜睫状体炎及继发性青光眼,若还有白内障则为四联征。
(4)极重度
在重度的基础上并发眼内炎、球后视神经炎或视神经视网膜炎,眼球萎缩,甚至发生交感性眼炎及对侧视神经炎。
3.全身并发症
蜂蜇伤可导致局部红肿、痒感和荨麻疹,全身可有头痛、恶心、呕吐、畏冷;严重时导致血压下降、休克、喉头水肿及肺水肿、紫癜、肾脏损伤,并可发生脑水肿、脑膜出血、神经系统的炎症及出血。据报道过敏性休克、喉头水肿、肺水肿是本病患者早期死亡的主要原因。
4.诊断要点
蜂蜇伤史或眼部检查见蜇刺残留。但对于蜂蜇伤史不明确,亦未见蜂刺残留者,可依据以下几点进行诊断:① 起病急,详细检查眼睑或角膜可见细小伤口;② 角膜水肿与缺损呈昆虫蜇伤特征,或角膜上皮可见蜘蛛网状划伤痕,角膜染色阳性;③ 眼部刺激症状持续存在,予常规抗炎抗感染药物治疗病情无明显缓解;④ 可伴有全身过敏症状。
5.治疗
蜂蜇伤眼部后应早期诊断并及时正确地处理。
(1)蜂刺残留
尽早行异物取出术。可局部切开将蜇刺取出,但切忌挤压蜂刺,因蜂毒毒液常与蜇刺相连,挤压时可能导致毒液进一步在伤口内扩散。
(2)怀疑有蜂毒进入眼内
早期及时反复冲洗前房或联合玻璃体切除以尽量减少毒液在眼内残留。
(3)眼睑被酸性蜂毒所伤
眼表局部用高锰酸钾溶液洗涤,或用碳酸氢钠、氨水等涂擦患部。
(4)眼睑被碱性蜂毒所伤
用醋酸等酸性溶液湿敷,以起到一定的中和作用。
(5)蜂毒性角膜炎
激素静滴及糖皮质激素滴眼液局部点眼,以达到抗炎、抑制变态反应的目的,同时予维素C等支持治疗,角膜营养剂促进角膜修复。
(6)累及虹膜睫状体
充分散瞳,以防虹膜粘连。
(7)蜂毒性白内障
待角膜水肿及葡萄膜炎症消退后(一般为3个月后)行白内障摘除+人工晶状体植入术。
(8)继发青光眼
予降眼压、缩瞳等治疗,保守治疗眼压仍不能控制者,应积极施行眼外引流术,尽量避免因眼压升高导致视神经损伤。
(9)视神经毒性反应
大剂量激素冲击治疗3~5天,避免交感性眼炎的发生,同时予营养神经药物。
6.注意事项
蜂刺纤细,仅为睫毛1/3,位于睫毛丛中,隐匿在睑缘或睑板沟下沿的不易发现。因此,行裂隙灯检查时要严格按照操作规程,认真仔细地由上到下,由左到右,由外到内,由低倍到高倍,对睑缘、泪小点、睑板沟等部位仔细检查,不留死角。
综上,蜂蜇伤的眼部并发症是由于机械、免疫及毒性毒液效应共同作用所致。在行裂隙灯检查时要养成良好的操作习惯,要有步骤、有顺序的对眼部进行仔细检查,不留死角,以减少误诊、漏诊的发生,避免蜂刺残留。尽早采取适当有效的治疗方法以最大可能地恢复患者视力。本病例患者蜂蜇伤早期角膜水肿、混浊明显,影响对于残留蜂刺的观察,应密切随访,尽早发现残留蜂刺进行治疗,减少并发症的发生。
[1]汪红霞,刘兴.蜂蜇伤早期局部处理对预后的影响.中外医学研究,2016,14(13):149-151.
[2]ITTYACHEN A M,ABDULLA S,ANWARSHA R F,et al.Multi-organ dysfunction secondary to severe wasp envenomation.Int J Emerg Med,2015,8:6.
[3]曹晖,陆玉晓.蜂蜇伤治疗进展.中国中医药现代远程教育,2016,14(10):148-149.
[4]刘艳,李波,彭清华.黄蜂蜇伤眼部1例临床分析及文献回顾.中国中医眼科杂志,2011,21(5):303.













