陈前坤、梁庆丰
Blau综合征是一种罕见的常染色体显性遗传病,其临床特征为多发性肉芽肿性关节炎、皮炎和葡萄膜炎三联征,由Blau于1985年首次报道。Miceli-Richard证实该病由位于16q12的NOD2突变所致。
患儿女性,5岁,因双眼红、畏光、流泪10天就诊,经病理及基因检测,确诊为系统性肉芽肿性炎症、Blau综合征、双眼葡萄膜炎。局部给予氟米龙滴眼液点眼,全身应用英夫利西单抗和甲氨蝶呤后好转。
Blau综合征;系统肉芽肿性炎症;葡萄膜炎
患儿女性,5岁,因双眼眼红、畏光、流泪10天就诊首都医科大学附属北京同仁医院。一年前有类似病史,诊断为双眼角膜上皮病变,使用自家血清治疗2周,痊愈。患儿眼部发病3周前无明显诱因出现发热,同时出现全身皮疹,就诊当地医院,给予阿奇霉素口服(具体剂量不详)1周后热退、皮疹减少。双腕关节及肘关节肿胀半年,双踝关节包块1个月。
眼部检查:裸眼视力右眼0.8,左眼0.6。眼压:右眼11mmHg,左眼12mmHg。裂隙灯显微镜检查可见双眼混合充血,球结膜下可见散在、半透明小水泡样病变(图1A、B),角膜透明,角膜后未见沉积物,前房可见少许灰白色浮游细胞,虹膜表面和实质层可见数个散在Busacca结节(图1C、D)。前节相干光断层扫描(optical coherence tomography,OCT)发现双眼前房点状高反光物(图1E、F);眼底检查未见明显异常。
全身体格检查:患儿四肢红色丘疹,部分融合成片,躯干皮肤粟粒样红色充血性丘疹,压之褪色,无瘙痒、无压痛(图2);肘关节及腕关节变形(图3A)。双下肢核磁共振成像可见:双踝关节腔积液,左足诸骨周围滑膜高信号影,右侧胫骨周围肌肉条片样高信号(图3B)。颈部、腹部血管超声提示多发大动脉炎累及腹主动脉、双肾动脉、双颈总动脉、锁骨下动脉、腋动脉。
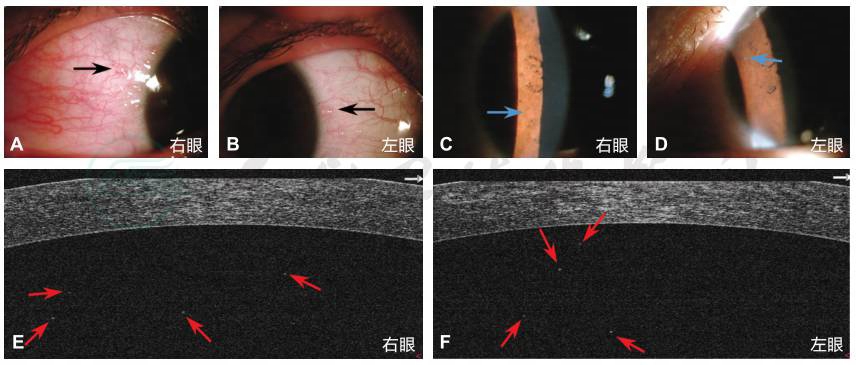
图1 外眼像及眼前节OCT
A、B.双眼球结膜下散在、半透明小水泡样病变(黑色箭头所示,A为右眼,B为左眼);C、D.双眼虹膜表面和实质层可见Busacca结节(蓝色箭头所示);E、F.眼前节OCT 可见双眼前房点状高反光浮游物(红色箭头所示)。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
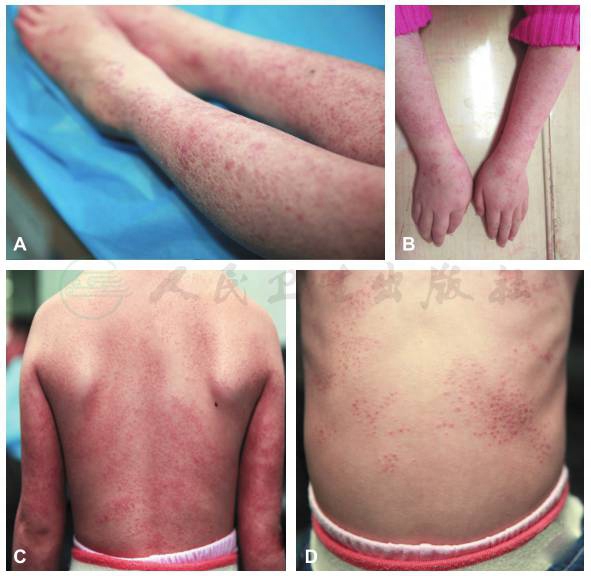
图2 四肢及躯干体格检查
A、B.患儿四肢红色丘疹,部分融合成片;C、D.躯干皮肤粟粒样红色充血性丘疹。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
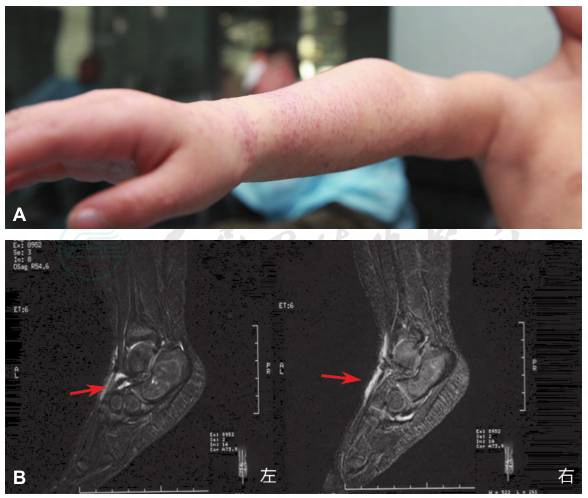
图3 关节体格检查及下肢核磁共振成像
A.患儿右侧肘关节、腕关节变形;B.双侧踝关节核磁共振示左足诸骨周围滑膜高信号影,右侧胫骨周围肌肉条样高信号(红色箭头所示)。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
实验室检查:血常规白细胞10.13×109/L,中性粒细胞22.4%,淋巴细胞68.9%,血红蛋白123g/L,血小板370×109/L;红细胞沉降率32mm/h,CD4/CD8比值2.53(1.1~2.0);C-反应蛋白、类风湿因子、抗链球菌溶血素O、补体系列均正常;单纯疱疹病毒-IgM、巨细胞病毒-IgM、风疹病毒-IgM、弓形虫-IgM均为阴性。躯干病变皮肤组织病理学检查可见多核巨细胞聚集结节,血管周围炎症细胞聚集(图4)。
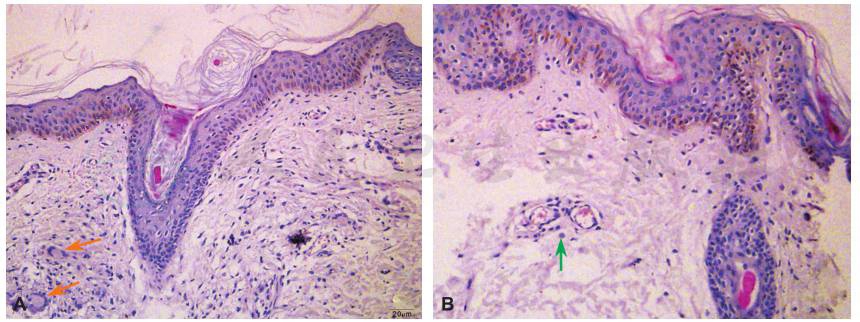
图4 躯干皮肤病理活体组织检查
A.躯干及皮下组织可见多核巨细胞聚集成团(橙色箭头所示);B.血管周围炎症细胞聚集(绿色箭头所示)。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
根据患儿有发热病史,皮肤、关节、大血管及双眼前节存在肉芽肿性炎症,考虑系统性肉芽肿性炎症。回顾家族史,其父亲、两名姑姑及奶奶均有视力下降病史,其父亲双手关节变形,双眼慢性葡萄膜炎、双眼并发性白内障。为明确诊断,对患儿及其家属外周血行基因检测,发现患儿编码核苷酸结合寡聚物化结构域蛋白2(nucleotide-binding oligomerization domain-containing protein,NOD2)的基因发生了C/T杂合突变(图5),即位于16q12的4号外显子第1000个碱基由胞嘧啶突变为胸腺嘧啶,致使第334号氨基酸的精氨酸被色氨酸取代;其父亲、两位姑姑和奶奶的NOD2也发生了C/T杂合突变,据此画出该家族遗传系谱图(图6)。最终明确诊断:系统性肉芽肿性炎症,Blau综合征,双眼葡萄膜炎。给予0.1%氟米龙滴眼液,3次/日点眼;英夫利西单抗5mg/kg静脉输液1次/月,联合甲氨蝶呤7.5mg口服,1次/周。2周后眼部症状消失,双眼视力1.0,虹膜表面结节全部消退,随诊3年,无复发。
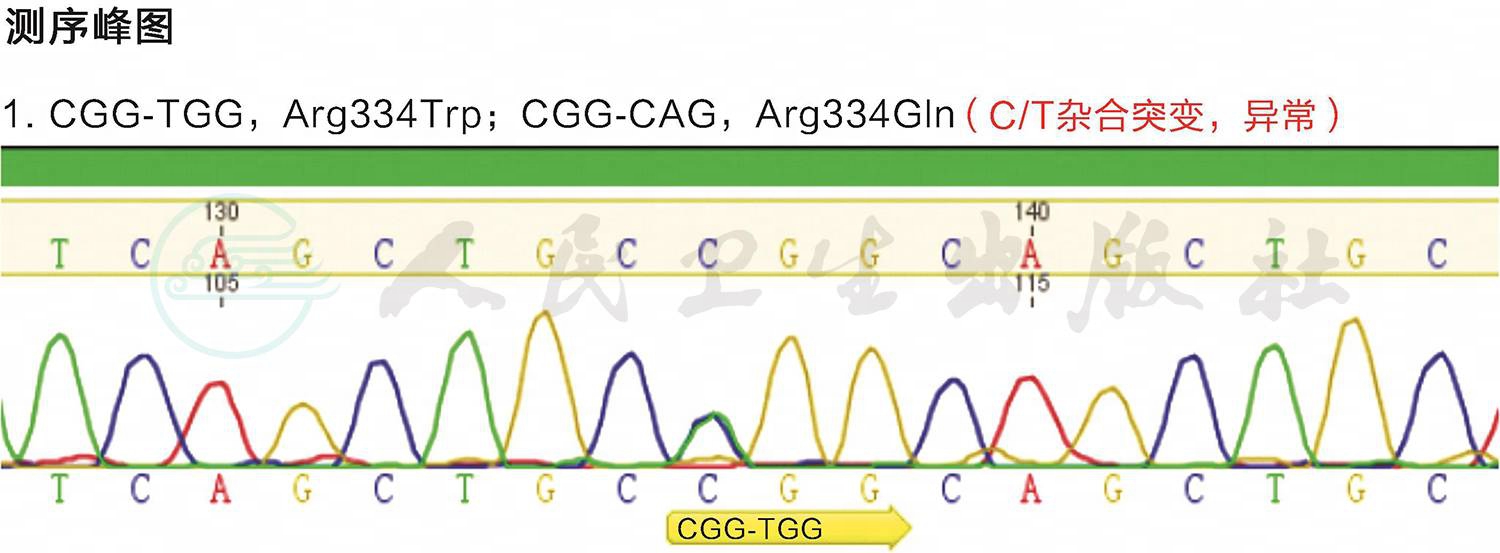
图5 患儿基因测序峰图
基因测序结果示NOD2基因发生了CGG-TGG C/T杂合突变。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
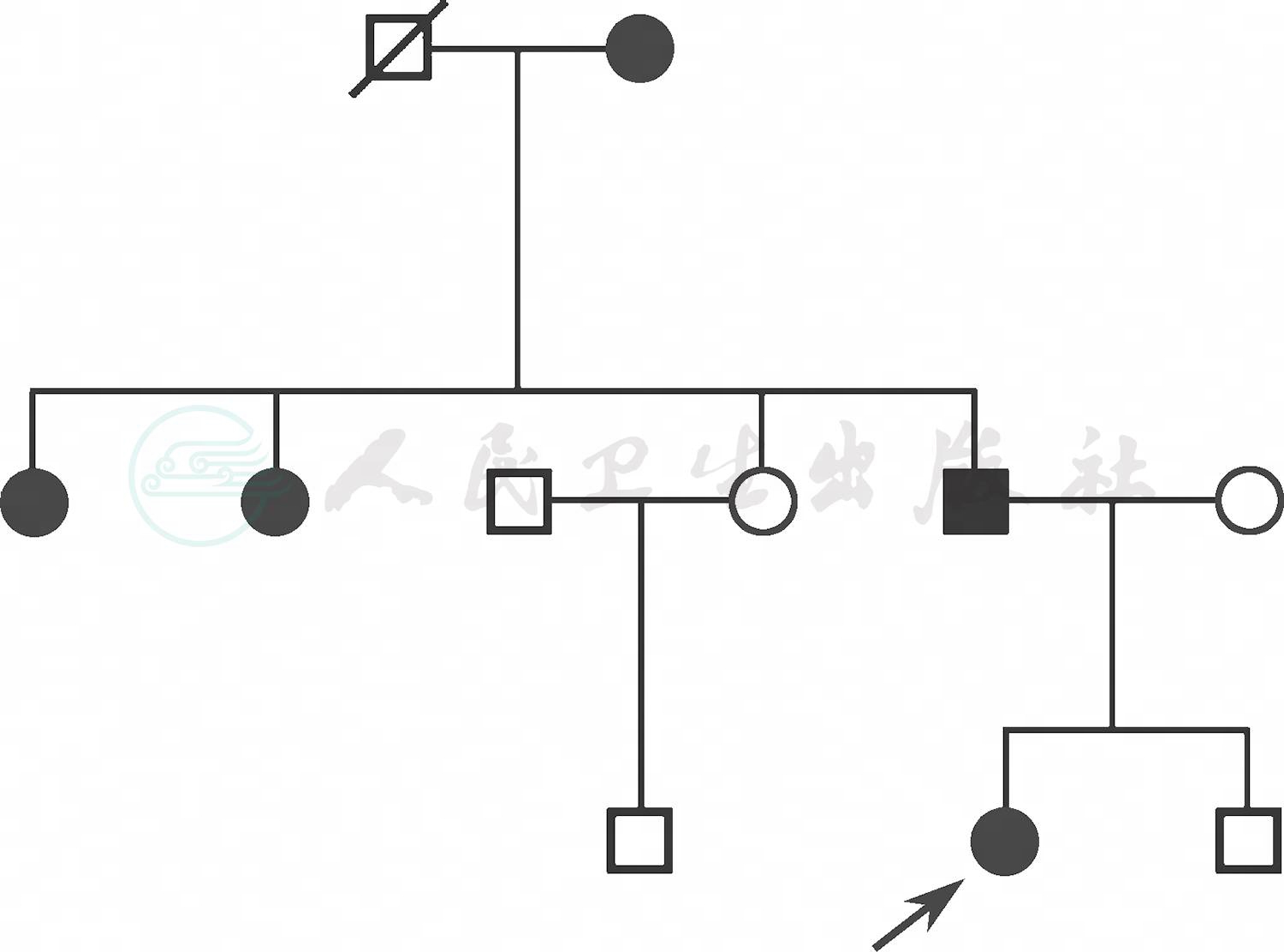
图6 遗传系谱图
 :女性患病;●:男性患病;■:女性正常;○:男性正常;□:已故男性;
:女性患病;●:男性患病;■:女性正常;○:男性正常;□:已故男性; :先证者。
:先证者。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
临床表现
Blau综合征患者几乎都存在关节炎,最常累及腕关节、膝关节、踝关节和指关节。皮肤的受累较关节略少,是Blau综合征的早期表现之一,典型的皮疹是全身性红斑或棕褐色丘疹,累及躯干和四肢,随年龄增长皮疹逐渐消退,之后可再次表现为湿疹样、鱼鳞样或丘疹性皮疹,无瘙痒、压痛。眼部受累常晚于关节炎和皮炎,发生频率也少于二者,多呈各种类型的双眼慢性葡萄膜炎,也可出现多灶性角膜混浊、结膜结节、虹膜肉芽肿性结节、多灶性脉络膜炎、视网膜血管炎、视盘水肿或萎缩,以及长期的慢性炎症引起的带状角膜变性、白内障、青光眼、黄斑水肿、视网膜脱离和视神经萎缩等并发症。部分病例OCT可发现角膜后沉积物、前房浮游细胞、带状角膜变性、视网膜前膜。除关节炎、皮炎、眼部症状外,Blau综合征患者也可出现发热、肝肾受累、多发大动脉炎等。在本病例中,患儿眼部表现为球结膜结节、前房灰白色浮游细胞以及虹膜肉芽肿性结节,提示活动性前葡萄膜炎。结合肉芽肿性关节炎、皮炎以及NOD2基因检测结果最终明确诊断。
鉴别诊断
Blau综合征临床表现复杂,常被误诊为其他炎症性疾病,如幼年特发性关节炎(juvenile idiopathic arthritis,JIA)、少年结节病(juvenile sarcoidosis,JS)等。其中,蒋博等已详细阐述了JIA与Blau综合征的鉴别诊断,JIA的眼部表现发生率较低,常表现为隐匿性的慢性前葡萄膜炎,视力损害轻;而60%~80% Blau综合征患者出现眼部受累,反复发作,视力预后差,二者可通过组织病理学检查和基因检测加以鉴别。JS的眼部表现也可为肉芽肿性前葡萄膜炎、结膜结节和多灶性脉络膜炎,组织学上表现为非干酪样肉芽肿,极易与Blau综合征混淆。区别在于,JS发病较晚,通常在15岁左右,常有肺部和肺门淋巴结受累,且与NOD2突变无关。
治疗方案
目前尚无详细指南来指导Blau综合征的治疗。总体上,Blau综合征的治疗目标是控制关节炎和避免葡萄膜炎反复发作所引起的并发症。全身或局部应用糖皮质激素是一线治疗药物;必要时,也可使用甲氨蝶呤、霉酚酸酯和硫唑嘌呤等抗代谢药物;此外,肿瘤坏死因子-α抑制剂英夫利西单抗、阿达木单抗,白介素-1受体拮抗剂阿那白滞素、卡那单抗,白介素-6受体拮抗剂托珠单抗等,均可用于Blau综合征的治疗。眼部结合全身用药,可明显改善患者症状,提高生活质量。
[1]BLAU E B.Familial granulomatous arthritis,iritis,and rash.J Pediatr,1985,107(5):689-693.
[2]MICELI-RICHARD C,LESAGE S,RYBOJAD M,et al.Card15 mutations in Blau syndrome.Nat Genet,2001,29(1):19-20.
[3]ROSÉ C D,PANS S,CASTEELS I,et al.Blau syndrome: cross-sectional data from a multicentre study of clinical,radiological and functional outcomes.Rheumatology (Oxford),2015,54(6):1008-1016.
[4]SURESH S,TSUI E.Ocular manifestations of Blau syndrome.Curr Opin Ophthalmol,2020,31(6):532-537.
[5]SARENS IL,CASTEELS I,ANTON J,et al.Blau syndrome-associated uveitis:preliminary results from an international prospective interventional case series.Am J Ophthalmol,2018,187:158-166.
[6]MATSUDA T,KAMBE N,UEKI Y,et al.Clinical characteristics and treatment of 50 cases of Blau syndrome in Japan confirmed by genetic analysis of the NOD2 mutation.Ann Rheum Dis,2020,79(11):1492-1499.
[7]CONCILIO M,CENNAMO G,GIORDANO M,et al.Anterior segment-optical coherence tomography features in Blau syndrome. Photodiagnosis Photodyn Ther,2021,34:102278.
[8]WOUTERS CH,MAES A,FOLEY KP,et al.Blau syndrome,the prototypic auto-inflammatory granulomatous disease. Pediatr Rheumatol Online J,2014,12:33.
[9]蒋博,张永鹏,李继鹏,等.以慢性葡萄膜炎首诊的Blau综合征一例.中华眼科杂志,2019,(07):543-545.
[10]POLINE J,FOGEL O,PAJOT C,et al.Earlyonset granulomatous arthritis,uveitis and skin rash:characterization of skin involvement in Blau syndrome.J Eur Acad Dermatol Venereol,2020,34(2):340-348.
[11]SHETTY AK,GEDALIA A.Childhood sarcoidosis:a rare but fascinating disorder.Pediatr Rheumatol Online J,2008,6:16.
[12]YAO Q,ZHOU L,CUSUMANO P,et al.A new category of autoinflammatory disease associated with NOD2 gene mutations.Arthritis Res Ther.2011;13(5):R148.
[13]AGARWAL K,BARUA S,ADHICARI P,et al.Earlyonset sarcoidosis and juvenile idiopathic arthritis:a diagnostic dilemma .Indian J Dermatol Venereol Leprol,2016,82(5):542-545.
[14]KAUFMAN KP,BECKER ML.Distinguishing Blau syndrome from systemic sarcoidosis.Curr Allergy Asthma Rep,2021,21(2):10.
[15]WU S,ZHONG L,SUN Z,et al.Ocular features in chinese patients with Blau syndrome.Ocul Immunol Inflamm,2020,28(1):79-85.
[16]KITAGAWA Y,KAWASAKI Y,YAMASAKI Y,et al.Anti-TNF treatment corrects IFN-γ-dependent proinflammatory signatures in Blau syndrome patientderived macrophages.J Allergy Clin Immunol,2022,149(1):176-188.
[17]ACHILLE M,ILARIA P,TERESA G,et al.Successful treatment with adalimumab for severe multifocal choroiditis and panuveitis in presumed (early-onset)ocular sarcoidosis.Int Ophthalmol,2016,36(1):129-135.
[18]FABIANI C,SOTA J,TOSI G M,et al.The emerging role of interleukin (IL)-1 in the pathogenesis and treatment of inflammatory and degenerative eye diseases.Clin Rheumatol,2017,36(10):2307-2318.













