郝怡然、臧云晓、接英
穿透性角膜移植术后的角膜水肿临床较为常见,可由多种原因引起,最常见为角膜移植术后内皮排斥反应,但也可由病毒感染所导致的角膜内皮炎所致,或者角膜植片内皮细胞数量过低也会引起植片持续水肿,临床上诊断较为棘手,部分情况下需要抽取房水进行病毒学检查明确诊断。本文中为一例穿透性角膜移植术后巨细胞病毒感染所致植片水肿,现将其临床特点和诊疗经过进行报道。
60岁女性患者,因双眼斑状角膜营养不良,行左眼穿透性角膜移植手术,术后半年植片清亮,裸眼视力0.3,矫正视力0.6,术后8个月无明显诱因出现左眼红痛伴畏光流泪,查体可见植片混浊水肿,眼压正常。给予激素冲击抗排斥治疗7天后,患者诉视力无明显好转。取前房水行病毒学检查,结果示巨细胞病毒感染。局部联合全身抗病毒治疗1周后植片恢复透明,患者视力恢复至裸眼0.3。
角膜水肿;角膜移植术;巨细胞病毒;角膜内皮炎
患者女性,60岁,双眼视力进行性下降40余年,诊断为双眼斑状角膜营养不良(图1),视力手动/眼前,行左眼穿透性角膜移植手术(图2),术后半年裸眼视力0.3,矫正视力0.6。术后8个月无明显诱因出现左眼红痛伴畏光流泪10天。眼科检查:视力指数/眼前,眼压16mmHg;植片弥漫性水肿,前房深度正常,KP(-),Tyn(-),细胞(-);瞳孔圆,对光反射正常,晶状体轻混(图3)。共聚焦显微镜可见内皮细胞数量减少,体积增大,可见细小高反光颗粒附着(图4)。
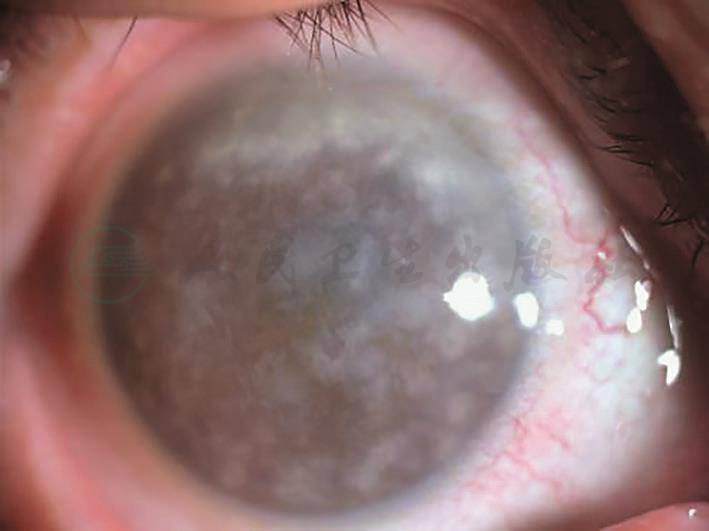
图1 左眼角膜移植术前,斑状角膜营养不良
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
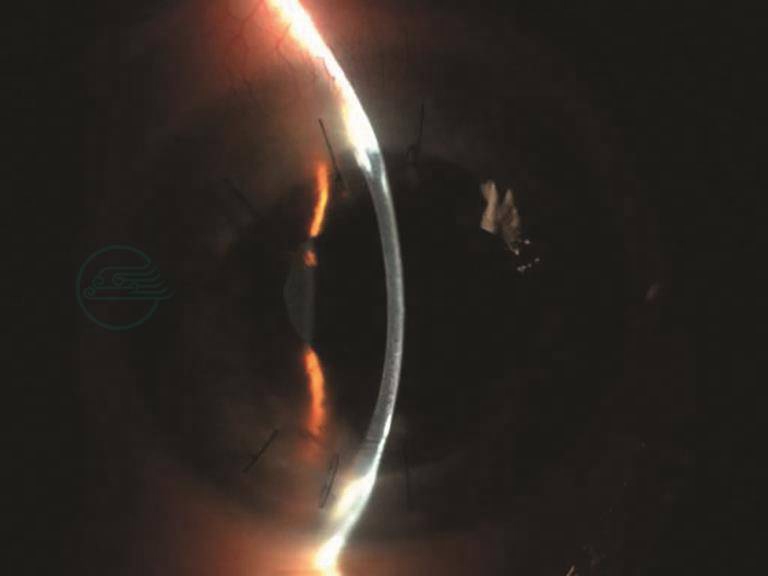
图2 左眼角膜移植术后半年,植片清亮
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
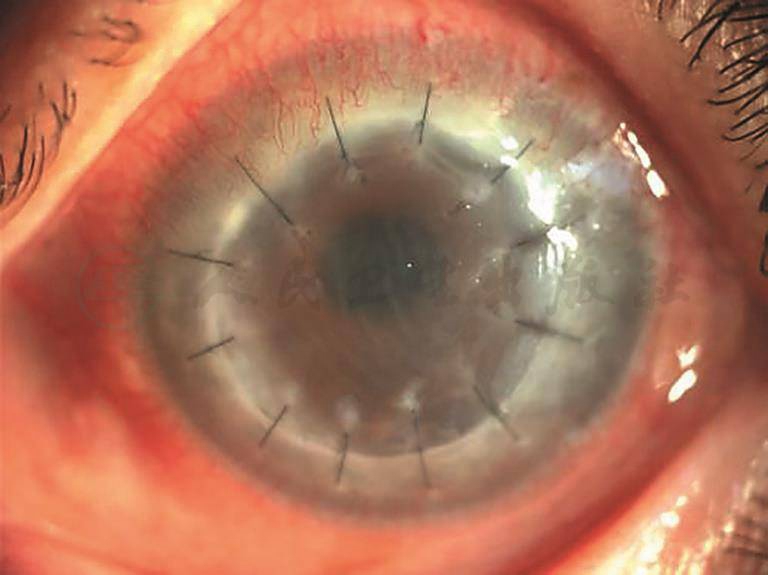
图3 外眼弥散光照片,可见植片弥漫混浊水肿
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5

图4 共聚焦显微镜显示内皮细胞增大,高反光颗粒附着
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
临床诊断为左眼角膜移植术后免疫排斥反应(内皮型),给予地塞米松磷酸钠2.5mg结膜下注射每天1次×7天,醋酸泼尼松龙眼药水1次/小时×7天,妥布霉素地塞米松眼膏每晚1次×7天。治疗7天后,患者诉视力无明显好转。眼科检查视力仍为指数/眼前,植片混浊水肿,眼压正常,前房深度可(图5)。根据目前临床特点,患者植片水肿在激素冲击治疗无效的情况下,应考虑病毒感染所导致的角膜内皮炎的可能性,需要进一步进行相应病毒学检查。
取前房水0.1mL,行RT-PCR检查。结果:HSV (-),VZV(-),CMV(+)。调整治疗为:醋酸泼尼松龙眼药水4次/天×7天;更昔洛韦凝胶4次/天×7天;妥布霉素地塞米松眼膏每晚1次;口服更昔洛韦胶囊1.0g,每天3次×7天。治疗1周后植片恢复透明,患者视力恢复至裸眼0.3,眼压正常(图6)。
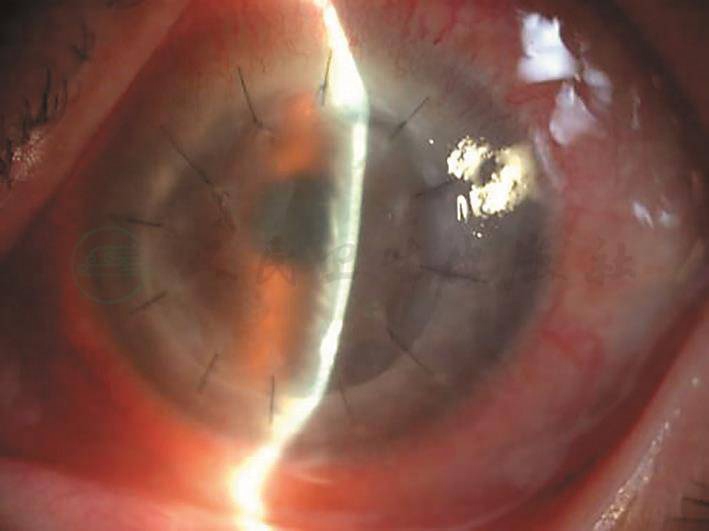
图5 裂隙灯外眼像可见激素冲击治疗后植片混浊水肿
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
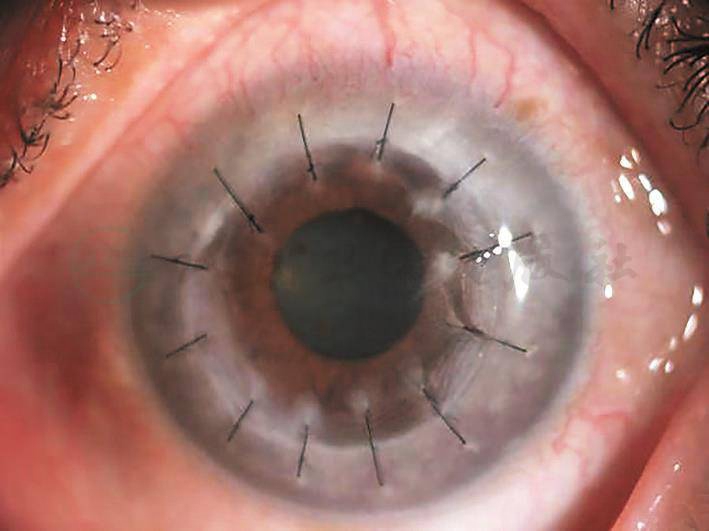
图6 抗病毒治疗1周后植片恢复透明
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
疾病概述
巨细胞病毒(cytomegalovirus,CMV),是一种普遍存在的淋巴细胞疱疹病毒,巨细胞病毒属疱疹病毒科,它是一种双链 DNA 病毒,直径 150~200nm,由内向外有核心、衣壳、皮层、脂质双层包膜等结构。巨细胞病毒感染可分为2个阶段。① 原发感染:巨细胞病毒原发感染多见于6个月~4周岁的儿童,感染后绝大多数不发病,只有少数人群发病。成人血清中半数以上可检测出巨细胞病毒的 IgG 抗体,证明曾感染过巨细胞病毒,因此成人的多数“初发感染”实为复发。② 潜伏感染:机体感染巨细胞病毒两周后便进入潜伏期,病毒产生多种逃逸机制,不被宿主的防御和免疫系统彻底杀灭,从而长期潜伏于宿主细胞内。巨细胞病毒潜伏感染的部位有三叉神经节(trigeminal ganglion,TG)、角膜基质细胞、睫状神经节,在机体免疫抑制或角膜损伤等条件下,可激活潜伏的巨细胞病毒,活跃的病毒经轴浆运输达到角膜引起复发感染。此病毒可感染人体各组织器官,使人体长期甚至终生带毒,当机体免疫力下降时,可激活巨细胞病毒而发病。
临床表现
巨细胞病毒可导致各种全身和眼部的临床疾病,眼部CMV感染的表现有角膜内皮炎,前葡萄膜炎以及视网膜炎。免疫缺陷患者中,有报道发生CMV相关的角膜基质和内皮的病变。近年来的研究表明,在健康个体中,发生CMV相关的眼前部炎症(包括前葡萄膜炎,角膜内皮炎)的患者逐渐增加。角膜内皮炎的临床表现主要包括KP和角膜水肿;可伴有或者不伴有前葡萄膜炎;可有眼压升高,与小梁网炎症有关;也可表现为慢性反复发作的前葡萄膜炎或青睫综合征(Posner-Schlossman syndrome)或者Fuchs异色性虹膜睫状体炎(Fuchs heterochromic iridocyclitis,FHI);根据水肿形态分为线性、扇形、盘状和弥漫性。通常根据临床表现做出诊断,但采用PCR方法检测出的阳性结果是金标准。房水可用来检测病毒DNA或者抗体,可以联合应用,应同时检测单纯疱疹病毒(herpes simplex virus,HSV)、水痘-带状疱疹病毒(varicella zoster virus,VZV)和CMV。部分患者在共聚焦显微镜检查中可发现角膜内皮假性赘疣或猫头鹰眼样改变。
病例特点
本病例特点:① 角膜移植术后植片急性混浊水肿;② 共聚焦显微镜可见内皮细胞数量减少,体积增大,内皮面可见高反光物质附着,但未见典型猫头鹰眼样改变。根据目前临床特点,应首先考虑为角膜移植免疫排斥反应,但不能完全排除病毒感染所致角膜内皮炎的可能性,首先给予抗排斥反应治疗,观察治疗效果。
治疗方案
治疗策略为全身抗病毒治疗和局部抗炎、抗病毒治疗,更昔洛韦通过抑制DNA聚合酶可以有效抑制病毒复制,局部使用更昔洛韦有很好的角膜穿透性,可以在房水中达到治疗浓度;盐酸缬更昔洛韦片可迅速大量地转化成更昔洛韦,生物利用度比更昔洛韦胶囊高10倍。但应告知患者全身应用更昔洛韦对造血系统的副作用,应定期检查,如发生骨髓抑制和全血细胞减少,应停止治疗。大部分患者及时采用抗炎和抗病毒治疗后角膜可恢复透明,但部分患者由于不可逆的内皮损害造成角膜持续水肿,需要进一步手术治疗。本例患者经过局部和全身应用更昔洛韦联合治疗后角膜植片恢复透明。本例特殊之处在于角膜移植术后的植片水肿,除了考虑排斥反应所致外,应考虑病毒感染所致,以便进行及时有效的诊疗。
[1]何小周,王晓芳,王世文.先天性巨细胞病毒感染状况及检测方法的研究进展.病毒学报,2012(1):73-77.
[2]何世坤.关于单纯疱疹病毒在角膜潜伏感染的研究综述[J].眼科新进展,1991,11(04):55-57.
[3]ALFAWAZ A.Cytomegalovirus-related corneal endotheliitis: a review article. Saudi J Ophthalmol,2013,27(1):47-49.













