患者女性,46岁。因“头痛20余天,发热6天”于2011年2月18日入院。
现病史
患者20余天前无明显诱因出现全头胀痛,于当地医院就诊,予阿莫西林0.5g(3次/d)、利巴韦林2片(3次/d)等药物治疗,症状无改善。头部CT及MRI检查显示左侧外囊及顶叶条片状稍低密度影,以及脑内多发异常信号(图1)。颈椎MRI扫描C3~T1椎间盘向后不同程度突出。血常规、肝肾功能、凝血功能均于正常值范围;血旋毛虫、弓形虫及囊虫抗体阴性;肝炎病毒、梅毒抗体、丙肝抗体、HIV抗体等阴性;腹部B超、胸部X线及CT检查未见明显异常。腰椎穿刺脑脊液压力于正常值范围,外观无色透明,潘氏试验呈阳性;白细胞计数8×106/L;蛋白0.57g/L,氯化物121mmol/L,葡萄糖1.70mmol/L;抗酸染色、墨汁染色、囊虫阴性。给予青霉素、甘露醇(剂量不详)静脉滴注连续治疗5天,症状无明显缓解。入院前6天出现发热,体温高达38.9℃,午后及夜间加重,无大汗、面色潮红等症状;1天前出现呕吐,非喷射性,呕吐物为内容物,与进食无关。发病以来纳差,精神萎靡,小便正常,便秘,体重减少约2.5kg。
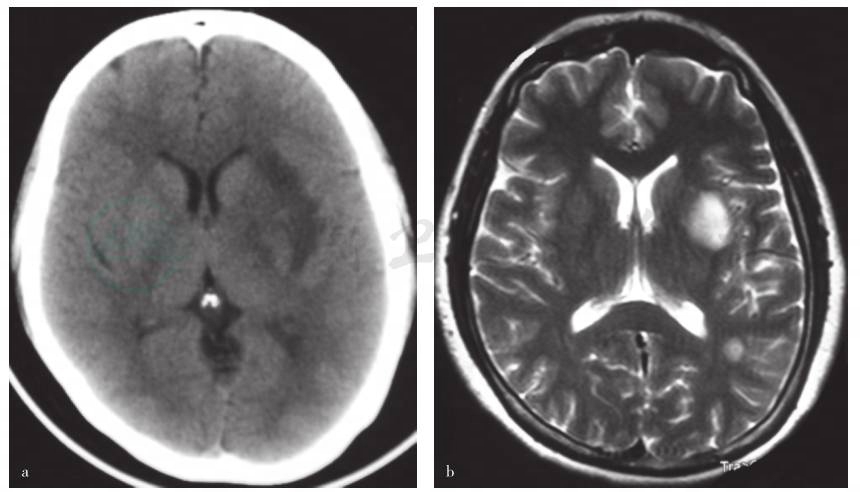
图1 头部CT和MRI检查所见
a.外院头部CT显示左侧外囊及顶叶条片状稍低密度影;b.外院头部MRI显示脑内多发异常信号
既往史、个人史、家族史
无特殊。
入院后体格检查
心、肺、腹部检查无异常发现。神清,语利,高级智能活动正常。脑神经正常,眼底未见异常。四肢肌张力正常,肌力5级,腱反射存在,病理征阴性。深、浅感觉无异常。指鼻试验、轮替动作及跟-膝-胫试验完成尚可。颈软、无抵抗,布氏征阴性,克氏征阴性。直线行走差,闭目难立征阳性。
入院后辅助检查
①血液及血清学检测,血、尿、粪便常规、肝肾功能、凝血功能、血清脂质,以及血清免疫学、内分泌学指标均于正常值范围。红细胞沉降率(ESR)、C反应蛋白(CRP)、血管紧张素转化酶(ACE)均于正常值范围;血淋巴细胞培养及干扰素测定A 196 SFCs/106PBMC(<24)、血淋巴细胞培养及干扰素测定B 468SFCs/106PBMC(<24);结核菌素纯蛋白衍化物(PPD)试验阴性;血囊虫抗体检测阴性。血清EB病毒抗体、巨细胞病毒抗原抗体、风疹病毒、弓形体(TOX)、单纯疱疹病毒1型及2型抗体均呈阴性反应,HIV抗体、乙型肝炎病毒(HBV)及丙型肝炎病毒抗体、梅毒特异性抗体于正常范围;血清肿瘤指标筛查均呈阴性,副肿瘤综合征抗神经抗体阴性。②脑脊液检测,腰椎穿刺脑脊液压力为240cmH2O(1cmH2O=0.098kPa);脑脊液常规检测细胞总数158×106/L,白细胞计数60×106/L;细胞学检查以淋巴细胞和中性粒细胞浸润为主的炎性反应;蛋白质定量0.76g/L,氯化物110mmol/L,葡萄糖1.70mmol/L;脑脊液囊虫抗体阴性、人绒毛膜促性腺激素、抗酸染色、墨汁染色,以及抗弓形虫、风疹病毒(RV)、巨细胞病毒(CMV)和单纯疱疹病毒(HSV)抗体均呈阴性,隐球菌抗原、髓鞘碱性蛋白阴性,脑脊液蛋白电泳可见寡克隆区带。多次粪便检测未发现寄生虫。③功能检查,甲状腺、乳腺、子宫双附件B超,以及腹部和盆腔CT均未见异常。胸部CT检查显示左上肺尖小斑状影,双肺多发微小结节,结核待排除,双腋下及纵隔多个小淋巴结,部分钙化(图2)。腹腔及盆腔CT检查未发异常。复查头部CT显示左侧外囊及顶叶条片状稍低密度影同前。头部MRI平扫及增强检查显示双侧大脑半球、半卵圆中心、基底节区、脑桥、延髓、小脑及双侧额顶叶皮质下、双侧顶枕叶交界皮质下、左侧颞叶皮质下多发小圆性异常信号,边缘呈长T1长T2信号,部分中心在T2呈低信号;增强后呈环形或结节状强化,周围可见小片状水肿带呈长T1长TW信号,小脑幕及颅底脑膜斑片样强化(图3)。头部MRS(磁共振波谱)对脑干和左侧壳核病变取样分析,谱线未见明显异常。小腿X线检查无异常。PET扫描可见CT所示左侧外囊及顶叶低密度区已不明显,提示病变经治疗后已逐渐好转;MRI所示病变区未见明确代谢升高灶;右侧额叶白质区及脑干代谢欠均匀,垂体增大且代谢升高,考虑良性病变可能。右侧少量胸腔积液;左侧肺尖无明显代谢活性斑片影,为陈旧性病变;左侧肺门、纵隔、多发钙化灶;纵隔、双侧腋下及双侧腹股沟淋巴结增多,部分有轻度代谢活性,炎性淋巴结可能性大;头、颈、胸、腹部和盆腔等部位未见明确代谢异常升高病灶。
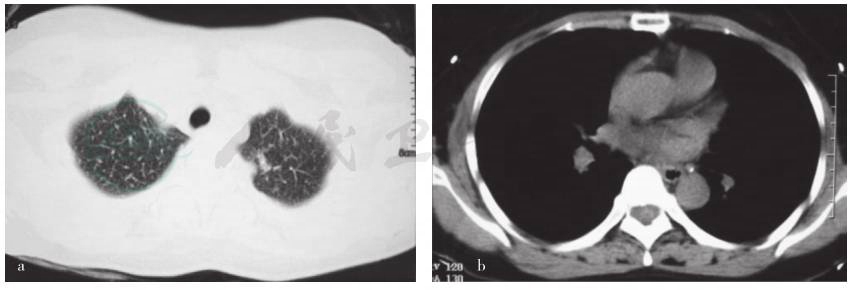
图2 胸部CT检查所见
a.肺窗显示左上肺尖小斑状影,双肺多发微小结节,结核待排除;b.纵隔窗显示双腋下及纵隔多个小淋巴结,部分钙化
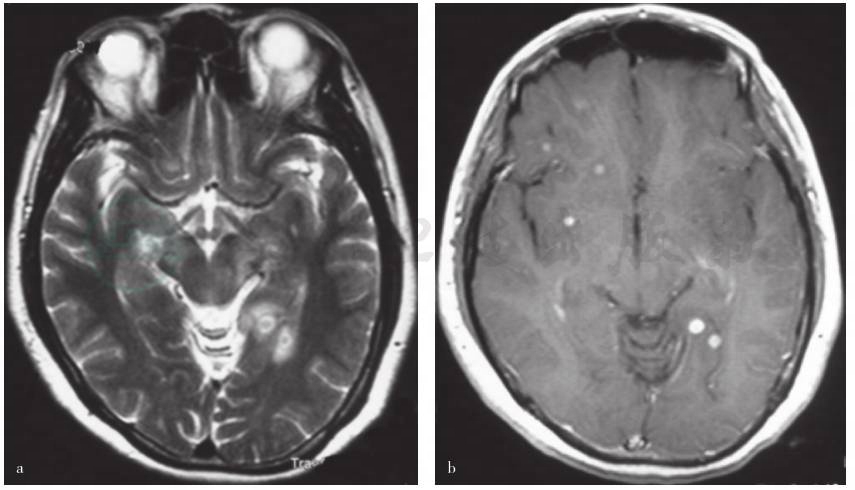
图3 头部MRI检查所见
a.治疗前头部MRI检查左侧颞叶、右侧额叶皮质下及右侧基底节区多发长T2信号,周围小片状水肿;b.上述病灶增强后呈环形或结节状强化
诊断和治疗经过
根据患者临床症状及入院后辅助检查结果,考虑为播散性脑结核瘤可能。予以脱水降低颅压及试验性四联抗结核治疗:利福平0.45g(1次/d)、异烟肼0.3g(1次/d)、乙胺丁醇0.25g(3次/d)、吡嗪酰胺0.5g(3次/d),同时辅助地塞米松5mg/d治疗。连续治疗1个月后患者体温下降,波动于37.5℃,亦未再呕吐,头痛症状及精神状态均有所好转,基本可以正常进食。复查头部MRI可见,脑内多发病变范围缩小,病灶周围水肿缓解(图4)。抗结核治疗2个月后随访头痛症状基本消失,体温恢复正常,精神良好,体重增加2kg。

图4 抗结核治疗1个月后头部MRI检查
a.T2WI像病灶较治疗前缩小,水肿基本消失;b.增强后的强化病灶亦较治疗前缩小
神经科主治医师
患者为中年女性,呈亚急性起病,主要表现为头痛、发热、呕吐,体温波动于38~39℃,午后及夜间加重。头部MRI检查显示双侧大脑半球、半卵圆中心、基底节区、中脑、脑桥、延髓、小脑及双侧额顶叶皮质下、双侧顶枕叶交界皮质下及左侧颞叶皮质下多发病灶;增强后呈结节状、环形强化。定位诊断:根据患者头痛,头部MRI可见脑室及脑池缩小、脑组织饱满,考虑存在颅内高压;呕吐频繁,考虑与延髓呕吐中枢受累有关。结合头部CT和MRI检查结果,考虑脑内多发部位受累。定性诊断:①颅内感染,患者为中年女性,亚急性起病,临床主要表现为头痛、发热、呕吐,头部MRI检查显示脑内多发团状病灶,水肿不明显,首先考虑感染的可能,如脑囊虫、脑结核瘤与脑脓肿等;但血液及脑脊液囊虫抗体检测阴性且无米猪肉食用史,头部CT无钙化病灶、MRI未见囊虫头节,无明确的流行病学史,颅内病灶呈非典型囊虫病灶,多次粪便检查均未见寄生虫,小腿X线检查无异常,血液及脑脊液囊虫抗体阴性,不支持脑囊虫病。该患者亦无全身细菌感染证据,无真菌感染及接触史,临床症状较轻,故不考虑脑脓肿及真菌感染。但发热症状明显,以午后及夜间严重,血液淋巴细胞培养和干扰素测定明显升高,胸部CT可见肺尖陈旧性结核,双肺多发微小结节,头部MRI检查双侧大脑半球、半卵圆中心、基底节区、中脑、脑桥、延髓、小脑及额叶、顶叶、颞叶、枕叶皮质、皮质下白质多发长T1、长T2信号,增强后呈环形强化,颅底脑膜也可见强化影;试验性抗结核治疗1个月后体温呈下降趋势,临床症状好转,影像复查脑内多发病变明显缩小,因此诊断考虑脑播散性结核瘤可能。②肿瘤,MRI检查显示颅内多发病灶,增强后呈环形强化,且皮质、皮质下、幕上幕下均受累,符合血行播散性特点,需考虑脑肿瘤的可能。但血液学检测,各项肿瘤学指标、胸腹盆腔CT,以及子宫、双附件、乳腺、甲状腺B超及乳腺钼靶像均无异常发现,头部MRS脑代谢分析未见明显异常,全身PET亦未发现肿瘤证据,故不支持脑转移瘤或血管内淋巴瘤的诊断。
感染科医师
该患者血液及脑脊液囊虫抗体均呈阴性反应,不支持脑囊虫病的诊断。肺内病变可考虑结核,且可能为陈旧性病变,颅内多发性病灶则应考虑为脑结核。中枢神经系统结核瘤在发展中国家依然常见,大多数为颅内感染。治疗方面同意给予四联抗结核治疗。
神经科教授
患者主要表现为头痛、发热,并以午后及夜间体温升高明显,结合影像学和脑脊液检查结果,诊断首先考虑颅内感染,以结核分枝杆菌感染的可能性更大。试验性抗结核治疗后症状有所好转,也进一步支持脑结核的诊断。治疗过程中应注意抗结核药物对肝、肾、神经系统、血液系统损害等的不良作用。脑脊液细胞学检查提示以淋巴细胞和中性粒细胞为主的混合性炎症,未见嗜酸细胞参与,不支持寄生虫感染所致;根据头部CT检查,一般囊虫为新旧不等的囊状改变,可见钙化,该患者无此类表现,因此不支持脑囊虫的诊断。
脑多发结核瘤(multiple intracranial tuberculoma)
该患者的影像学特点是脑内多发病灶。脑内多发环形强化病灶为临床较为常见的异常神经影像学现象,其病因包括感染、肿瘤、炎性病变或血管病。多发环形强化的原发性或继发性脑肿瘤包括成胶质细胞瘤、低级别神经胶质瘤、淋巴瘤和脑转移瘤。而多发性环形强化的非肿瘤性神经系统疾病则包括脑结核、脑囊虫、脱髓鞘病、脑脓肿、弓形体病、真菌感染、神经梅毒、结节病等。
中枢神经系统结核分枝杆菌感染可以表现为颅底渗出性软脑膜炎、局灶性病灶如脑结核瘤、脓肿。中枢神经系统结核是肺外结核的一种严重表现形式,占结核患者的10%,其中约1%的中枢神经系统结核可以表现为脑结核瘤,尤其在发展中国家,5%~8%的中枢神经系统占位性病变为结核瘤。脑结核瘤可以伴或不伴结核性脑膜炎,脑结核瘤既可是单发病灶亦或是多发病灶,大多数脑结核瘤患者缺乏临床阳性体征,只有当结核瘤的数量足够多、体积足够大时,才会出现神经系统局灶体征及颅内高压症状。关鸿志等曾回顾北京协和医院诊治的11例脑多发性结核瘤病例,主要临床表现为脑膜刺激征者4例,意识障碍5例,偏瘫3例,抽搐2例;脑脊液压力升高8例,脑脊液蛋白升高10例,糖减低7例;脑脊液常规白细胞计数正常7例,升高4例;脑脊液细胞学见4例呈混合性细胞反应,2例呈淋巴-单核细胞反应,3例未见异常。可见脑结核瘤患者总体的脑膜刺激征和脑脊液炎性改变较轻,半数以上患者不伴有脑膜炎。CT扫描常见小的等密度或轻微高密度结节伴周围水肿,增强后呈均匀强化或环形强化,靶征较常见,表现为环形强化的病灶伴中心区域强化或钙化。结核瘤的中心区常呈干酪样坏死,MRI影像表现为等或长T1信号,T2像呈等或短T2信号伴等或高信号的边缘,增强后呈环形或结节状强化,直径1~5cm,有时也表现为不规则强化或开环强化。当病灶在T1、T2像上边缘呈低信号,T1增强后强化明显且T2像中心呈低信号表现时,为结核瘤发生干酪样坏死所具有的特异性改变,可资与其他环形强化病变相鉴别。
脑结核瘤应注意与以下中枢神经系统病变的影像学表现相鉴别:①脑脓肿,在T1WI上为等信号或稍高信号,T2WI呈低信号,环形强化后为光滑薄壁表现,近中线区域壁更薄;当脓肿壁呈现厚壁或不规则或结节样表现时常提示肿瘤或真菌感染。②脑囊虫病,MRI影像所见脑囊虫壁较厚,呈等信号,T2WI病灶周围水肿明显;常见偏心性钙化囊虫头节,此类病灶虽然多发但水肿不明显。③脑转移瘤,常为皮质下病灶,邻近灰白质交界处,病灶周围常伴水肿,T1WI多呈等信号,T2WI和FLAIR像呈高信号,增强后呈结节性环形强化。④恶性黑色素瘤,病灶在T1WI像上可表现为高信号,这是由于出血或病灶内含有黑色素。⑤脑原发性肿瘤,生长迅速的脑原发性肿瘤,例如胶质母细胞瘤。⑥中枢神经系统淋巴瘤,CT扫描主要表现为高密度或等密度,圆形或卵圆形肿块,增强后均匀强化伴周围水肿或是环形强化,病灶常呈多灶并位于脑室周围,边界不清,软脑膜受累多见。⑦脑弓形体病,好发于艾滋病患者,MRI表现为多发颅内病灶,增强后可见伴偏心结节的环形强化病灶,大多数病灶位于基底节或额顶叶;CT多为单一或多发结节状病灶,增强后呈薄壁环形强化,周围白质水肿明显,75%的结节位于基底节区,其他位于灰白质交界处;T1WI呈低信号,T2WI为高信号,有时呈等信号或低信号。⑧炎性脱髓鞘病变,一些急性炎性脱髓鞘病变也可表现为多发环形强化,虽然大小形态各不相同,但常为开环或不完整环形病灶,这一特点有助于鉴别脱髓鞘病变和脑肿瘤、颅内感染性病变如脑脓肿。⑨霉菌性肉芽肿,亦可表现为多发性脑脓肿,但霉菌性脓肿主要位于脑干、基底节和额顶枕叶大脑皮质,小脑和脊髓病灶罕见;病灶壁厚,中心为坏死组织;MRI表现为不规则环形病灶,T2WI为低信号,增强后表现为环形或结节样强化,脓腔内可见放射状的真菌菌丝,此为霉菌性脓肿的特异性改变。
脑结核瘤病灶直径一般为2~3cm,结核性脑脓肿病灶常>3cm,淋巴瘤病灶一般>4cm,脑囊虫病灶常<2cm。尽管如此,仅从病灶大小来鉴别病灶性质的方法并不可靠,因为脑结核瘤病灶的直径可从不足1cm至10cm以上不等。MRI诊断结核瘤优于CT扫描,但仍缺乏特异性,必要时需进行组织病理学诊断。由于结核瘤通常质地坚硬,立体定向脑组织活检时病灶易被推开,导致样本采集部位失当而影响诊断的准确性。影响中枢神经系统结核或脑结核瘤预后的重要因素是初始治疗时机,治疗时间越晚,越容易发生不可逆性脑损害,导致后遗症状的病灶形成。
对于影像学检查所显示的颅内多发性病灶,且呈现播散性特点者,应考虑脑结核瘤的可能。虽然神经影像学改变可以提示本病,但试验性抗结核治疗对明确诊断更具有临床意义。该例患者试验性抗结核治疗有效,需继续巩固治疗和长期随访观察。
[1]Sonmez G,Ozturk E,Mutlu H,et al.An unusual intraventricular lesion:tuberculoma.J Neuroradiol,2008,35 (1):63-64.
[2]Akhaddar A,Mahi M,Harket A,et al.Brainstem tuberculoma in a postpartum patient.J Neuroradiol,2007,34 (5):345-346.
[3]Wasay M,Kheleani BA,Moolani MK,et al.Brain CT and MRI findings in 100 consecutive patients with intracranial tuberculoma.J Neuroimaging,2003;13 (3):240-247.
[4]Young RJ,Sills AK,Brem S,et al.Neuroimaging of Metastatic Brain Disease.Neurosurgery,2005,57(5 Suppl):S10-S23;discusssion S1-S4.
[5]Garg RK,Desai P,Kar M,et al.Multiple ring enhancing brain lesions on computed tomography:an Indian perspective.J Neurol Sci,2008,266(1-2):92-96.
[6]关鸿志,周祥琴,陈琳,等.脑多发性结核瘤11例的临床、脑脊液细胞学与病理特点.中华神经科杂志,2006,39 (12):810-813.
[7]Bernaerts A,Vanhoenacker FM,Parizel PM,et al.Tuberculosis of the central nervous system:overview of neuroradiological findings. Eur Radiol,2003,13(8):1876-1890.
[8]陈健华,刘秀琴,倪俊,等.头痛,发热,呕吐.中国现代神经疾病杂志,2011,11 (3):366-369.













