作者:钱振渊(主治医师 浙江省人民医院胃肠胰外科)
指导者:牟一平(主任医师 浙江省人民医院胃肠胰外科)
1.患者基本情况
患者:女性,63岁,汉族,已婚;浙江衢州人,农民。
入院时间:2020年3月18日。
主诉:肤黄、眼黄半个月,晕厥乏力伴行走困难3d。
现病史:半个月前,患者无明显诱因下出现皮肤及眼睛发黄,伴皮肤瘙痒,无腹痛,无黑便等。于当地医院行腹部CT,提示:十二指肠乳突饱满,肝内外胆管扩张,胰管轻度扩张。收住该院后,服用中药治疗,感乏力明显。3d前,患者突发晕厥,短阵意识不清,约10min,伴大小便失禁,无大汗,无呕血、黑便,无畏寒、发热,无胸闷、气促。当时行心电图、血糖等检查,未见明显异常。予对症处理后缓解。2h前转入我院急诊,平车推入,乏力明显,急诊血常规检查,血红蛋白45g/L。为进一步诊治,拟以“①梗阻性黄疸:乳头肿瘤?②重度贫血待查”收治入院。
既往史:患糖尿病12年,平时口服二甲双胍500mg,2次/d+格列美脲2mg,2次/d,自诉血糖控制可。患高血压2年,平时未规律服药,血压控制情况不详。6年前因胆囊结石行胆囊切除术,4年前因颈椎椎间盘突出行内固定术(具体不详),患者诉术后双下肢膝关节以下仍有自发性疼痛及麻木,双下肢僵硬感,进行性加重,伴踩棉花感。
个人史及过敏史:无特殊。
婚育史:已婚,育1男 1女,配偶健康状况良好。
家族史:家中无肿瘤患者。父母已故,死因不详。否认家族性遗传病史。
2.入院查体
一般生命体征:T 36.8℃,P 68次/min,R 16次/min,BP 130/70mmHg。神志清楚,精神淡漠;贫血貌,结膜苍白,皮肤巩膜中度黄染;颈部活动僵硬,气管居中;心肺听诊无特殊。腹平软,无压痛、反跳痛,肝脾肋下未及,墨菲征阴性,未及腹腔包块,移动性浊音(-),双肾区无叩痛。双上肢肌力5级,双下肢凹陷性水肿明显,肌力4级,双下肢腱反射活跃,双侧巴宾斯基征阳性,双下肢音叉震动觉减退。
3.入院辅助检查
2020-03-15:当地医院腹部增强CT(图1~图3)示壶腹占位,大小约1.2cm×1.8cm,动脉期可见强化,肝内外胆管,胆总管及胰管扩张,胆总管最大内径约1.3cm,胰管最大径约0.5cm。当地医院血生化检查:白蛋白22g/L,总胆红素146μmol,直接胆红素102μmol。
2020-03-18:本院血常规,血红蛋白45g/L,白细胞计数5.6×109/L。
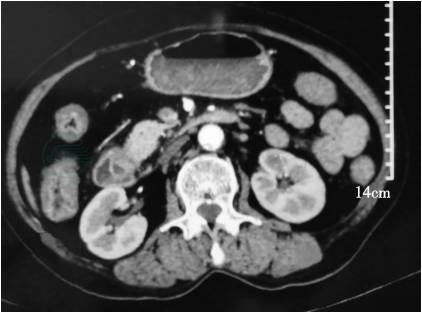
图1 壶腹部占位
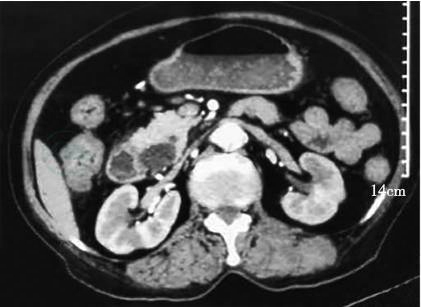
图2 胆总管扩张
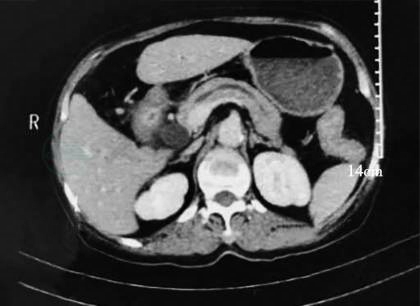
图3 胰管扩张
4.初步诊断思维过程
(1)病情总结及诊断思路
①黄疸半个月余,皮肤、巩膜黄染,以直接胆红素升高为主,为梗阻性黄疸;②有重度贫血、低蛋白血症,贫血原因需要鉴别,首先考虑为消化道出血引起;③存在众多合并症,如高血压、糖尿病,有“颈椎手术”史及相关后遗症和“胆道切除术”病史。
(2)初步诊断
①壶腹部肿瘤伴出血;②重度贫血;③梗阻性黄疸;④重度营养不良伴低蛋白血症;⑤2型糖尿病;⑥颈椎内固定术后伴神经系统后遗症;⑦高血压;⑧胆囊术后。
(3)病情演变及诊疗思维
第一阶段:显性出血与控制手段。
考虑贫血严重,全身情况较差,入院后给予补液扩容改善贫血等支持治疗,血红蛋白纠正至74g/L。第3天:患者排黑便数次,量1 000mL左右,急查血红蛋白53g/L。初步诊断急性消化道出血,首选早期胃镜检查。数字减影血管造影(digital subtraction angiography,DSA)与CTA检查同样具有较好的诊断价值,结合该患者具有十二指肠乳头占位,肿瘤合并出血的可能性较大。因此,首先选择了急诊胃镜检查,发现十二指肠乳头处有隆起占位性病变,局部黏膜粗糙,并有持续少量渗血(图4)。为控制出血,我们继而选择了数字减影血管造影(DSA)栓塞胃十二指肠动脉(gastroduodenal artery,GDA)止血(图5)。DSA术后1周,患者出血停止,血红蛋白逐渐上升至71g/L。
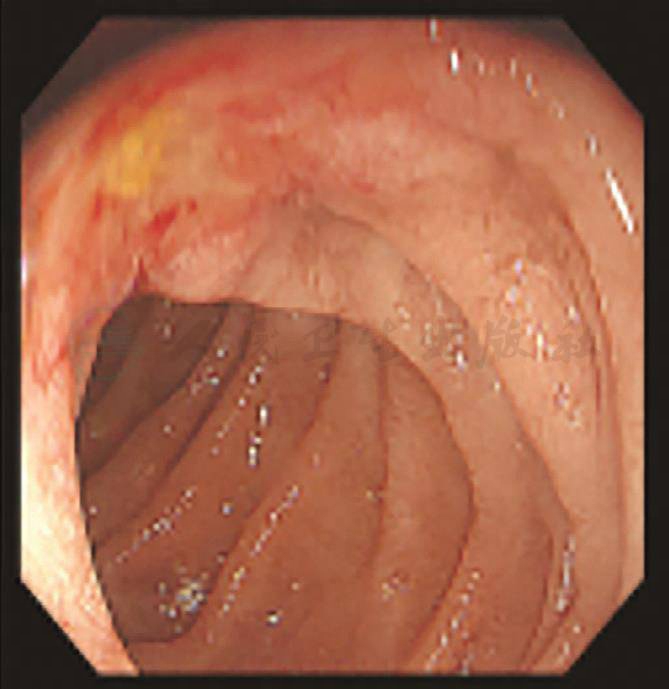
图4 急诊胃镜见乳头占位伴渗血
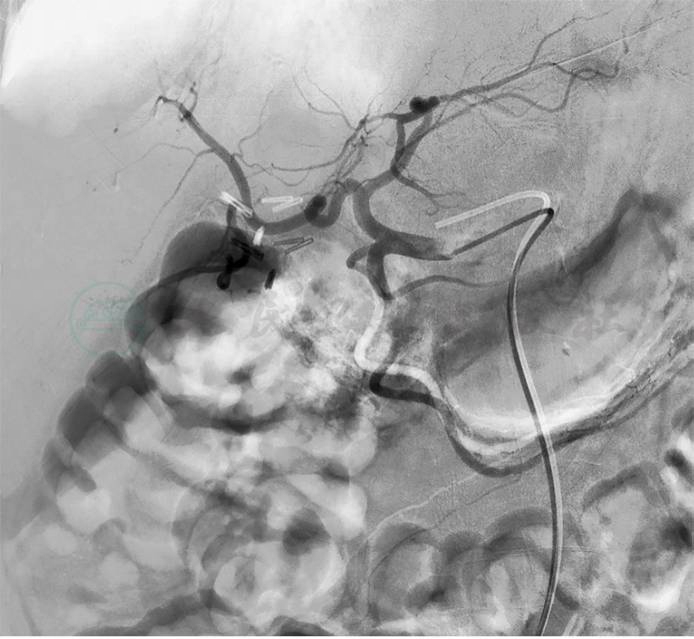
图5 DSA-GDA栓塞止血
第二阶段:定位、定性诊断。
患者病情趋于稳定,遂决定进一步明确病因及病变部位。根据急诊胃镜检查的发现,患者十二指肠乳头周围存在病变,医师更加针对性地选择了超声内镜+活检检查:壶腹周围低回声灶,范围约2.0cm×1.8cm,胰头癌累及十二指肠可能。胆总管及胰管存在积血可能(图6)。病变黏膜活检结果提示为十二指肠慢性黏膜炎(图7)。为更好地判断病变与周围重要血管的关系及手术可切除性,完善肠系膜上血管计算机断层扫描静脉造影(computed tomographic venography,CTV)检查(图8),见壶腹部占位与肠系膜上动静脉存在间隙,GDA栓塞后周围水肿渗出。
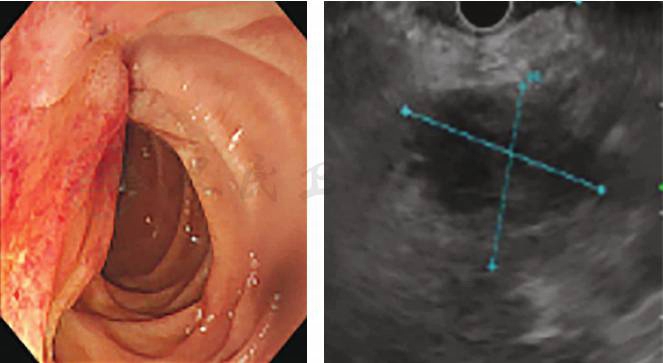
图6 超声内镜提示壶腹周围肿瘤
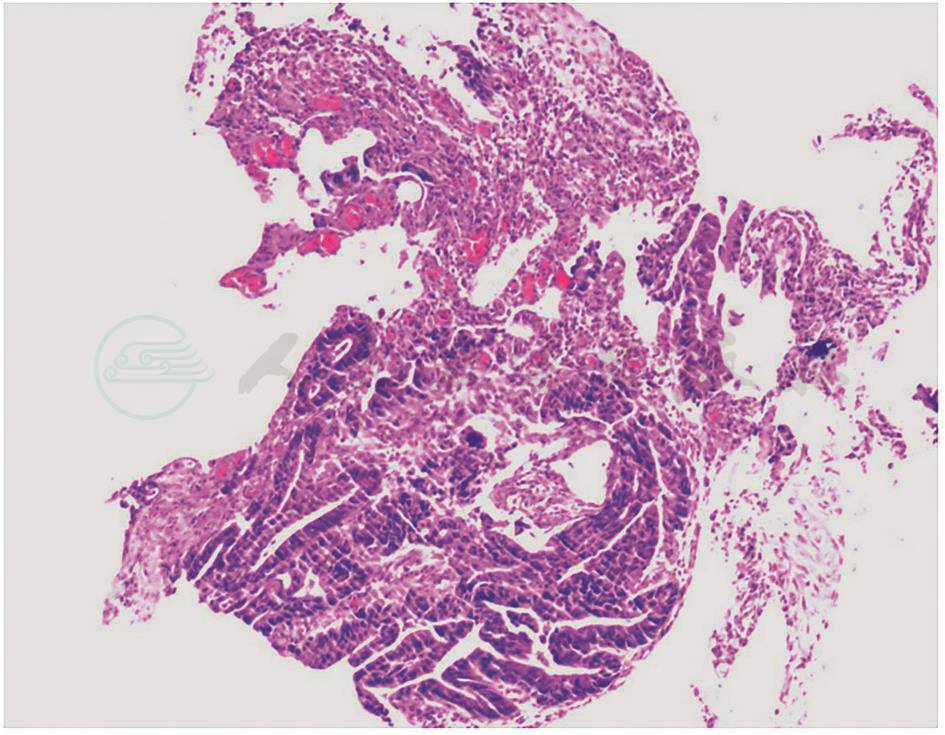
图7 病理为十二指肠慢性黏膜炎(HE染色,100×)
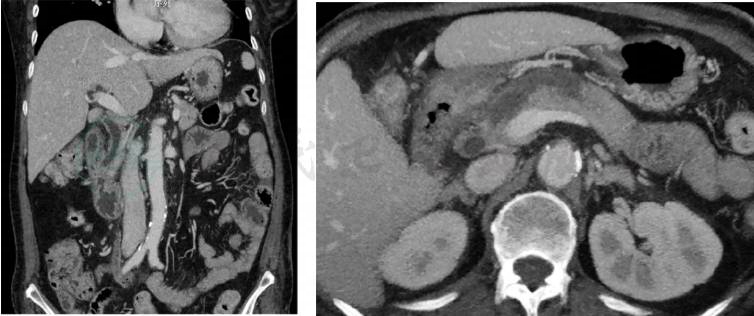
图8 CTV:壶腹部低密度占位,血管间隙清。胰周渗出,胰胆系扩张。诊断:胰管积血?GDA栓塞后坏死?
第三阶段:治疗决策。
通过多学科诊疗模式(multi disciplinary team,MDT)讨论,患者诊断基本明确,为壶腹周围肿瘤伴出血及梗阻性黄疸。尽管病理未明确为恶性肿瘤,究其原因为未完全累及十二指肠乳头黏膜或取材过浅。影像学未见肿瘤转移证据,具备手术适应证。基础疾病多,全身情况差,通过相应的对症支持治疗已得到一定改善,短期内无法更加好转。在手术时机方面,存在GDA栓塞后胰周水肿的困难因素,但同样需要顾及再次出血的风险。基于上述原因,决定行腹腔镜探查+Whipple术。
2020-03-30:行腹腔镜辅助胰十二指肠切除术(改良Blumgart胰肠吻合),术中见腹腔内无明显转移结节,胰头-十二指肠周围水肿呈硬块状,范围约8cm×8cm(图9)。切除标本后,可见:壶腹部有一1.5cm×1.5cm大小肿物,侵及胰腺及十二指肠,胆管及胰管内可见陈旧性积血(图10)。术中冰冻结果:胰腺中-低分化腺癌。常规病理结果:“壶腹部”胰胆管型中低分化腺癌,大小1.5cm×1.5cm,侵及十二指肠黏膜下层、胰腺实质(图11)。神经、脉管累犯阳性,周围组织见大片液化坏死伴肉芽组织增生。淋巴结2/18。pTNM分期T3aN1M0。免疫组化:CK7(-)、CK20(-)、CDX2(弱+)、P53(突变型)、Ki-67(约30%)。
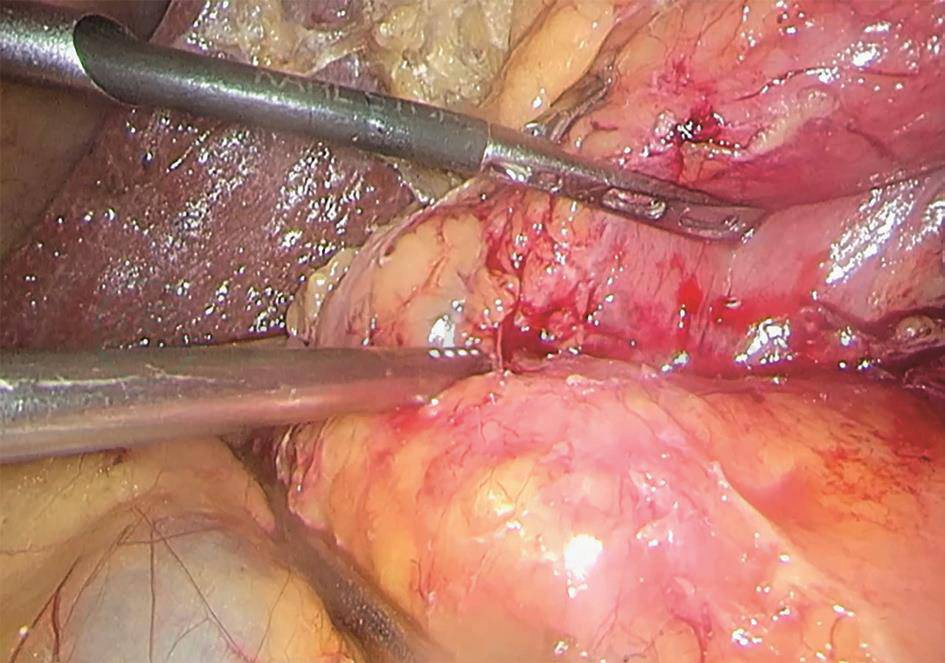
图9 胰头-十二指肠周围水肿明显
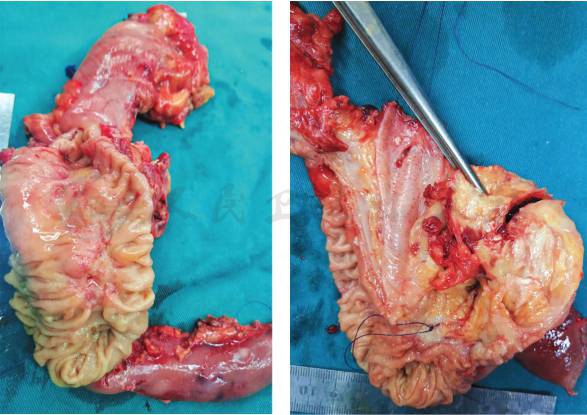
图10 壶腹部有一1.5cm×1.5cm大小肿物,侵及胰腺及十二指肠,胆管及胰管内可见陈旧性积血
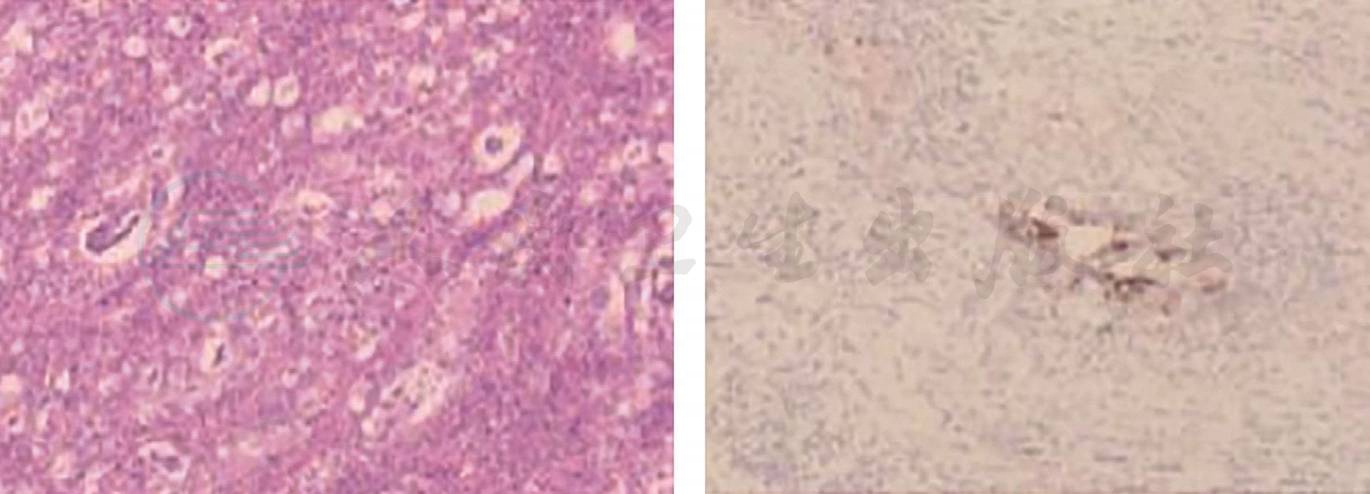
图11 常规病理图片(HE染色,20×)
(4)术后恢复
患者术后恢复比较平稳,无明显并发症,术后13d出院。具体进程为:术后第1天,床上活动,腹水淀粉酶(左158U/L,右334U/L);术后第2天,可下床活动,鼻肠管内给予葡萄糖盐水250mL滴注;术后第3天开始,下床活动时间及活动量逐步增加,肛门恢复排气,鼻肠管内滴注营养液;术后1周复查腹部CT(图12),术区无明显积液,各吻合口通畅及肠管无明显扩张,拔除引流;由于患者术后活动力及营养偏差,继续营养支持至术后第13天,各指标正常,精神状态佳,予出院。后续拟予化疗。
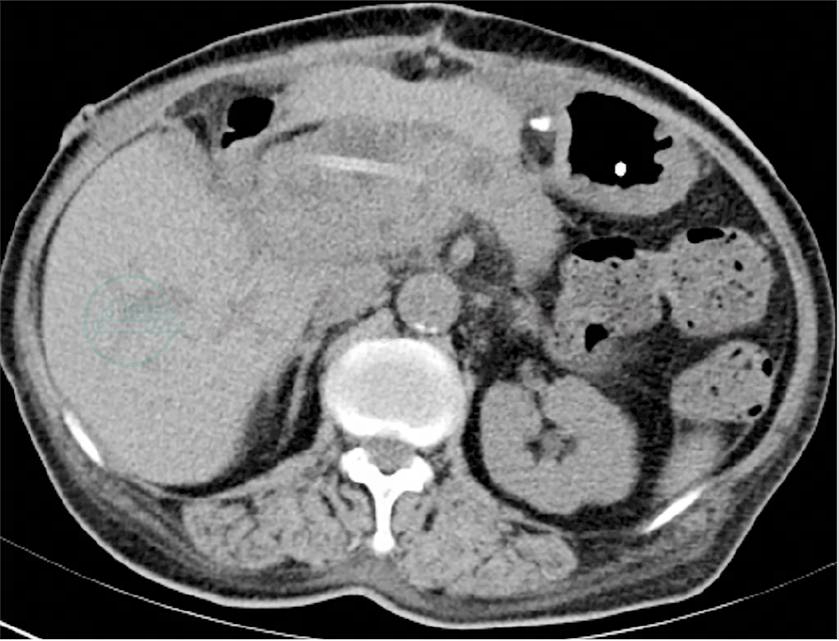
图12 术后1周复查腹部CT未见特殊影像
1.贫血原因
该患者入院时为急性状态,精神淡漠,存在严重贫血和低蛋白血症。贫血原因曾让医师非常困惑,如此严重的贫血情况,反复追问病史均无明显呕血乃至黑便,血究竟去哪儿了?当时医师也考虑是否存在造血系统疾病或严重感染的可能,直到入院后第3天患者才表现出黑便,明确为消化道出血。
2.消化道出血的定位诊断
患者入院第3天出血急性失血后,由于无呕血,放置的胃管内亦未见到血性液体,仅为黑便。医师的第一反应是做DSA检查,寻找下消化道出血的部位。但基于该患者有壶腹周围占位的情况,从“一元论”的角度,“直觉”为该部位出血,急诊内镜的阳性表现证实了猜测。
3.急性消化道出血的治疗
由于内镜下无法对乳头内的渗血作处理,急诊手术又存在非常大的风险,因此选择DSA-GDA栓塞术,尽管在DSA下并未见到造影剂外溢。但疗效说明一切,栓塞治疗后患者的血色素逐渐上升,出血停止。换一个角度,如果之前医师先选择了DSA检查,但未见有造影剂外溢,会给后续的治疗选择造成非常大的困扰。
4.肿瘤的定性与定位诊断
在明确原罪为壶腹周围的病变后,医师选择超声内镜+活检作为定性与定位检查手段,肠系膜血管CTV作为定位诊断手段及判断手术可切除性的重要依据。略有遗憾的是,超声内镜下的活检结果为阴性,这一方面要求医师对此类病变活检时既要多点取材,又要深度取材,另一方面也说明肿瘤位置来源于壶腹部或胰头部,尚未侵及乳头表面。
手术决策依赖于成熟的MDT团队,对该病例的诊断、治疗方案和手术可行性做出了综合判断,同时也兼顾了手术时机与患者的手术耐受性,为最终的成功诊治奠定了坚实基础。
5.术中决策与困难
由于术前做了GDA栓塞,术中胰头-十二指肠周围水肿明显,当然这在预料之中。根据大量困难胰十二指肠切除术的经验,选择“Easy First”策略,将手术分解,胃、胆、空肠三个区域率先完成,做完Koche切口后主动中转开放手术,攻下水肿最为明显的胰头钩突区域的切除。事实证明,该策略极为明智,既降低了手术风险,又缩短了手术时间,减少了对患者的手术打击。
6.术后康复
快速康复的理念不可丢,执行过程中需要依据个体特殊性因地制宜。本例患者全身情况较差、营养不良,且合并有贫血、低蛋白、糖尿病、高血压等,还能实施快速康复吗?答案是肯定的,需鼓励早期活动,仍需提倡早期进食(鼻肠管滴注营养液),该拔的各种导管应当自信拔除,但在实施过程中应更加精细化管理,呼吸锻炼、血糖管理、血压控制等一样不能少。
7.体会
面对一个如此复杂且高风险的患者,源于患者的一份信任,优秀的外科医生不应该气馁,而应该充满斗志,不忘初心,心怀感恩,同时也不忘身边一起奋战的同事!
[1]JUNG K,MOON W. Role of endoscopy in acute gastrointestinal bleeding in real clinical practice:An evidence-based review[J].World J Gastrointest Endosc,2019,11(2):68-83.
[2]WILDGRUBER M,WREDE CE,ZORGER N,et al.Computed tomography versus digital subtraction angiography for the diagnosis of obscure gastrointestinal bleeding[J].Eur J Radiol,2017,88:8-14.













