作者:张燕(主任医师 四川大学华西医院消化内科)
淀粉样变(图1)
定义:小分量的淀粉样蛋白在器官组织细胞外沉积所引起的疾病。
分类:原发性和继发性(继发于慢性感染、类风湿关节炎、强直性脊柱炎、炎性肠病等)。
临床表现:多样化,无特异性,可累及多个器官。
诊断标准:最终确诊依赖于组织活检(刚果红染色阳性,偏振光显微镜下示苹果绿,电镜下示淀粉样物质沉积)。
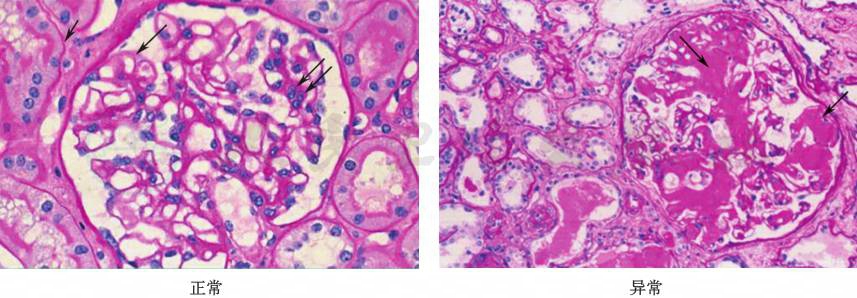
图1 淀粉样变病理图(HE染色,100×)
淀粉样变与消化道症状:一项选取了583例淀粉样变患者的研究发现,其中仅有1/6的患者有消化道症状,而在这些患者中,只有1/2的患者在活检中发现了淀粉样物质的沉积。淀粉样变累及消化道会产生一系列症状,但却没有特异性,这些症状通常包括腹痛、恶心、呕吐、反流、腹泻、便秘、消化道出血等。
胃肠道淀粉样变临床表现:消化系统淀粉样变常表现以下4种症状之一。①消化道出血;②吸收不良;③蛋白质丢失性肠病;④慢性胃肠道动力障碍。罕见表现有胆管炎(十二指肠乳头部淀粉样蛋白沉积)、肠穿孔、肠壁积气等。
淀粉样变消化道累及部位内镜表现:另一项研究表明,在出现淀粉样变的消化道中,内镜表现也多种多样,包括溃疡、红斑、水肿等。不同淀粉样蛋白累及部位不同,内镜检查可见不同表现(图2)。
胃肠道淀粉样变与溃疡性结肠炎比较见图3、图4和表1。
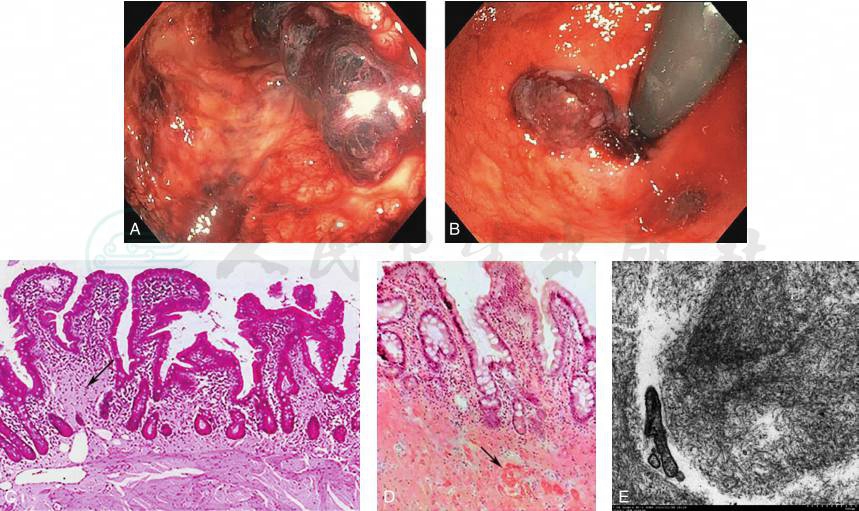
图2 内镜及病理表现
A、B.内镜表现;C、D.HE染色 100×;E.电镜表现1000×。

图3 淀粉样变
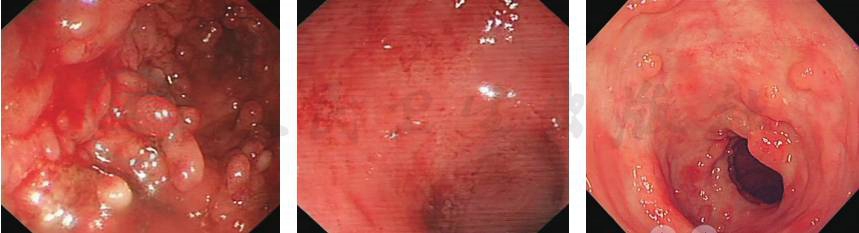
图4 溃疡性结肠炎
表1 胃肠道淀粉样变与溃疡性结肠炎的比较
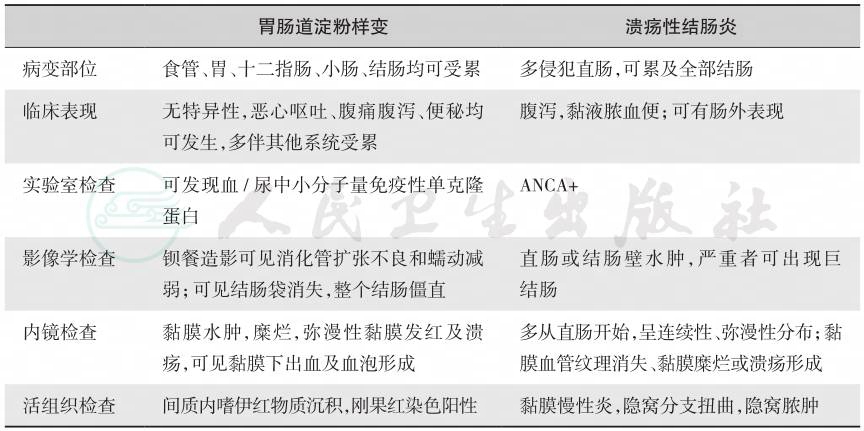
胃肠道淀粉样变 溃疡性结肠炎 |
病变部位 食管、胃、十二指肠、小肠、结肠均可受累 多侵犯直肠,可累及全部结肠 临床表现 无特异性,恶心呕吐、腹痛腹泻、便秘均 可发生,多伴其他系统受累 腹泻,黏液脓血便;可有肠外表现 实验室检查 可发现血/尿中小分子量免疫性单克隆 蛋白 ANCA+ 影像学检查 钡餐造影可见消化管扩张不良和蠕动减 弱;可见结肠袋消失,整个结肠僵直 直肠或结肠壁水肿,严重者可出现巨 结肠 内镜检查 黏膜水肿,糜烂,弥漫性黏膜发红及溃 疡,可见黏膜下出血及血泡形成 多从直肠开始,呈连续性、弥漫性分布;黏 膜血管纹理消失、黏膜糜烂或溃疡形成 活组织检查 间质内嗜伊红物质沉积,刚果红染色阳性 黏膜慢性炎,隐窝分支扭曲,隐窝脓肿 |
1.患者基本情况
患者:男性,60岁,退休。
入院时间:2019年12月27日。
主诉:间断便血2年多,加重3d。
现病史:患者2年多前因“心房颤动”在当地医院住院,期间无明显诱因出现便血,为暗红色血便,每日10多次,每次约100mL,无呕血、腹痛、发热等不适,完善肠镜检查及腹腔镜探查后考虑为“炎性病变”(具体情况不详),经治疗后便血停止,出院。
5个多月前,患者因“左侧腹股沟疝”院外行手术治疗,术后当天出现便血,为暗红色,量50~200mL,肠镜提示“溃疡及血肿”(未见报告),诊断为“溃疡性结肠炎”,予美沙拉秦3g/d口服,半个月前美沙拉秦减量为2g/d,大便一直呈黄色。
入院前3d,患者再次出现便血,为暗红色,每日10多次,100mL/次,伴头晕,无呕血、发热等不适,急诊入院。
患者患病以来,精神欠佳,食欲下降,睡眠差,大便如上述,尿液较少,体重下降约20kg,否认NSAIDS药物及阿司匹林的使用。
2年多前因心房颤动于外院行电复律后转为窦性,长期口服美托洛尔,平时感活动后心累气促,间断双下肢水肿,外院诊断为慢性心功能不全,未治疗;有糖尿病史10多年,平素服用“阿卡波糖半片及格列美脲半片”,血糖控制可。
既往史:有胆囊切除术和左侧腹股沟疝手术史,有输血史,否认肝炎及结核史。
2.入院查体
一般生命体征:T 36.2℃,P 78次/min,R 19次/min,BP 96/61mmHg。神志清楚,精神差。查体:贫血貌;双下肺呼吸音低;心界扩大,左锁骨中线外0.5cm,心律齐,各瓣膜区未闻及明显杂音;腹软,全腹部无明显压痛及反跳痛,肠鸣音4次/min;双下肢轻度水肿。
3.入院辅助检查
血常规:血红蛋白96g/L、血小板计数176×109/L、白细胞计数6.53×109/L。尿常规:尿蛋白可疑,其余无异常;24h尿蛋白量0.64g/24h。大便常规:红细胞4+/HP,隐血(+)。血生化:白蛋白32.8g/L,球蛋白20.2g/L,碱性磷酸酶1024U/L,谷氨酰转肽酶717U/L,钾2.95mmol/L,其余无异常。C反应蛋白49.3mg/L。凝血常规:基本正常。心肌标志物:尿钠素13822ng/L,肌钙蛋白-T 64.5ng/L(↑),CK-MB及肌红蛋白正常范围内。T-SPOT:阴性。病原学检测:巨细胞病毒(cytomegaoviyns,CMV)-DNA:1.26E+01 copies/mL(+),EBDNA、TORCH、真菌G试验均阴性。肿瘤标志物:CA19-9 64.2U/mL,CA125 121U/mL,甲胎蛋白及癌胚抗原均阴性。输血前全套:乙型肝炎表面抗体(HBsAb)阳性,乙型肝炎表面抗原(hepatitis B surface antigen,HBsAg)、丙型肝炎病毒、HIV、梅毒均阴性。免疫全套:抗核抗体可疑,其余阴性。免疫蛋白:C3 0.645g/L,IgA 606g/L,IgG 6.8g/L,IgM 400mg/L,C4、IgE在正常范围内。ANCA:阴性。抗心磷脂抗体:阴性。抗CCP抗体:阴性。自身免疫性肝炎:阴性。胸腹部CT(图5):心脏增大,胸腔积液;全结肠肠壁增厚伴肠周脂肪增厚及淋巴结增大。
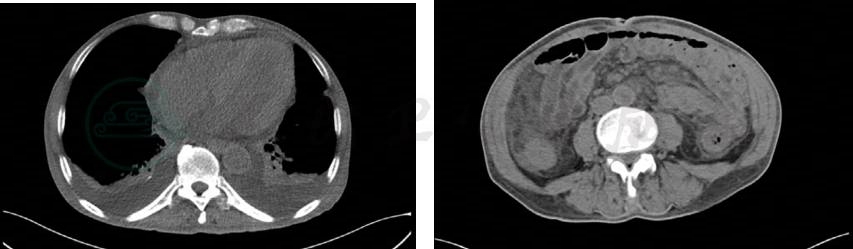
图5 胸腹部CT
急诊乙状结肠镜(图6):肠镜到达距肛30cm,距肛20~28cm乙状结肠间巨大溃疡,溃疡底覆新鲜血痂及坏死组织,周围黏膜轻度充血水肿,病变累及管腔约4/5周。病理示:(距肛20cm)黏膜轻度慢性炎,可见灶区糜烂,活动(++)。
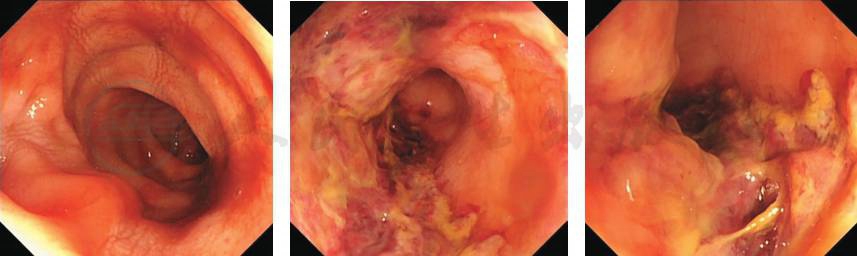
图6 急诊乙状结肠镜
超声心动图(图7):室间隔及左室后壁增厚,左室壁心肌回声增强,搏幅稍减低,双室收缩功能测值均降低,左室舒张功能降低,不排除限制型心肌病。
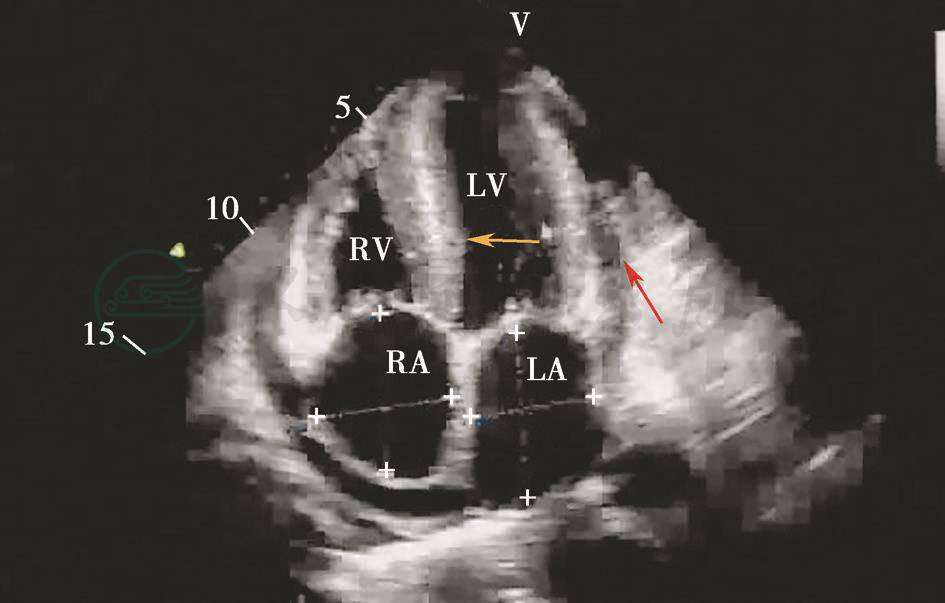
图7 超声心动图
肠镜(图8)顺利到达末段回肠5cm,退镜至结肠肝曲对侧,于距肛50~55cm、距肛48~49cm、距肛35~45cm、距肛20~25cm处,可见数个直径1.0~5.0cm巨大深大溃疡,底覆黄白苔,周围黏膜明显充血肿胀,溃疡形态不规则,有横向、有纵向宽大性,累及管腔1/3甚至全周,病变呈节段性。因行内镜下止血,未取活检。
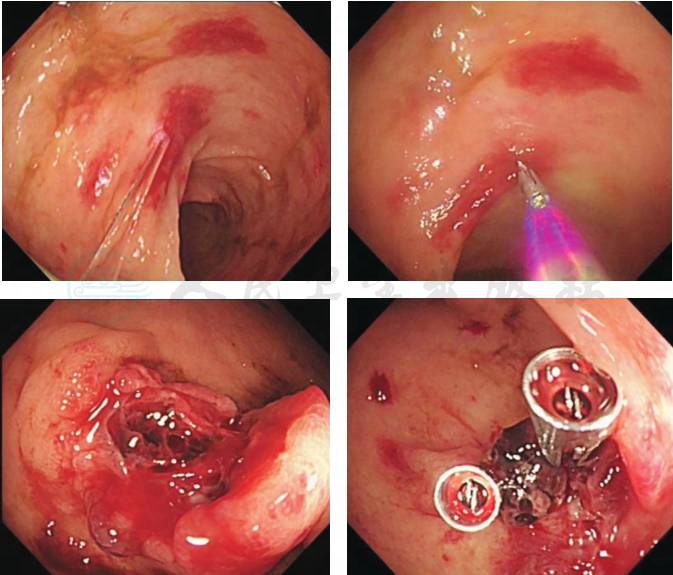
图8 肠镜
4.初步诊断思维过程
(1)入院时病情总结
老年男性患者,2年多前心房颤动于外院行电复律后转为窦性,长期口服美托洛尔,平时感活动后心累气促,间断双下肢水肿,外院诊断为慢性心功能不全,未治疗;反复便血,暗红色,每日10多次,量50~200mL,院外诊断为“溃疡性结肠炎”。实验室检查:血常规,血红蛋白降低;血生化,白蛋白显著降低,碱性磷酸酶,谷氨酰转肽酶升高,钾降低;C反应蛋白升高,心肌标志物:尿钠素,肌钙蛋白升高;尿蛋白增加。胸腹部CT:心脏增大,胸腔积液;全结肠肠壁增厚伴肠周脂肪增厚及淋巴结增大:炎性肠病?
(2)入院时诊断思路
患者存在多系统损伤,超声心动图提示限制型心肌病;尿蛋白增加;便血,肠镜以血肿为突出表现;考虑:免疫性疾病?肿瘤性病变?代谢性疾病:如淀粉样病变?
(3)入院初步诊断
①急性下消化道出血:结肠多发溃疡;②慢性心功能不全;③尿蛋白增加;④糖尿病。
5.后续检查
(1)再次肠镜检查
多发形态不一的深大溃疡,部分溃疡周围有血痂及大血泡,联系病理科注意淀粉样变,同时送电镜检查(图9)。
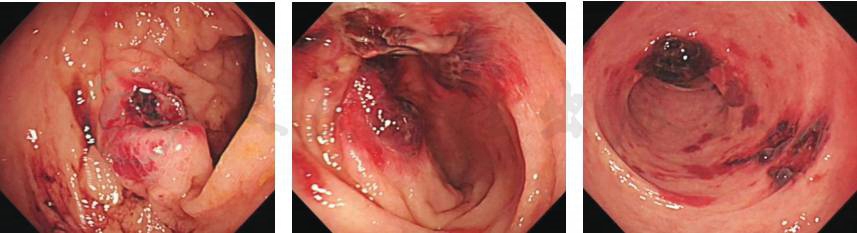
图9 再次肠镜检查
(2)病理检查
黏膜慢性炎,间质内查见嗜伊红物质(图10)。刚果红染色阳性,偏振光显微镜示苹果绿,均提示淀粉样变(图11)。电镜下见大量杂乱无章的细纤维,提示淀粉样变(图12)。
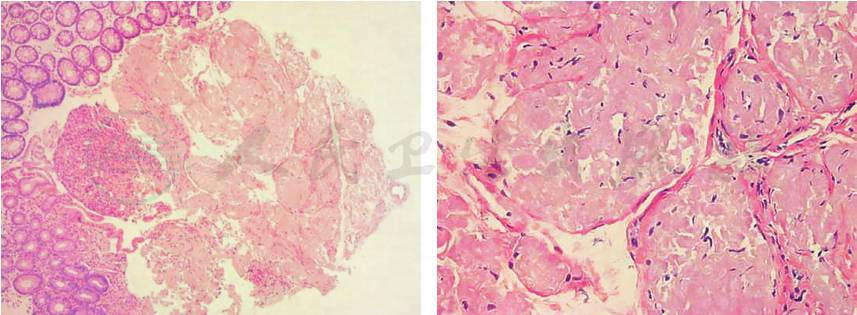
图10 病理检查(HE染色,100×)
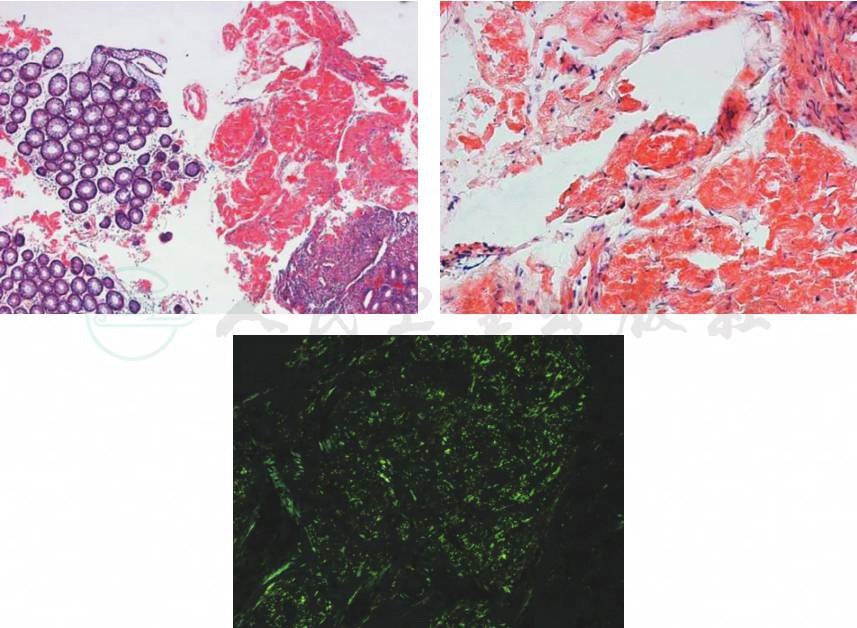
图11 刚果红染色(100×)
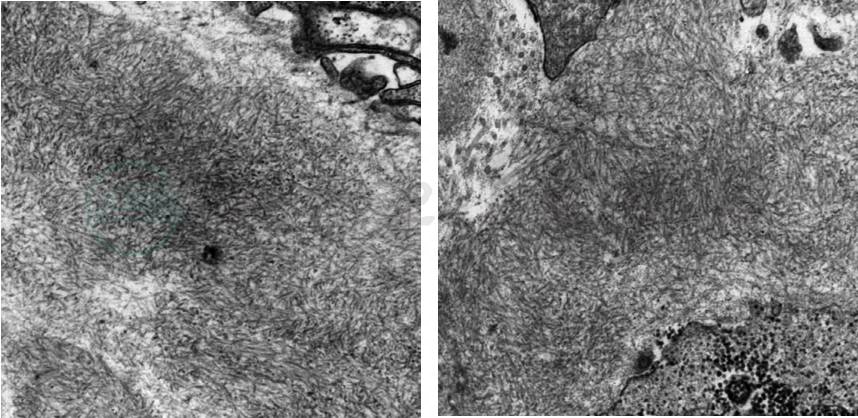
图11 电镜检查(1000×)
(3)心脏MRI
心肌搏动幅度明显减弱,延迟扫描左室心肌广泛延迟强化,提示心肌淀粉样变(图12)。
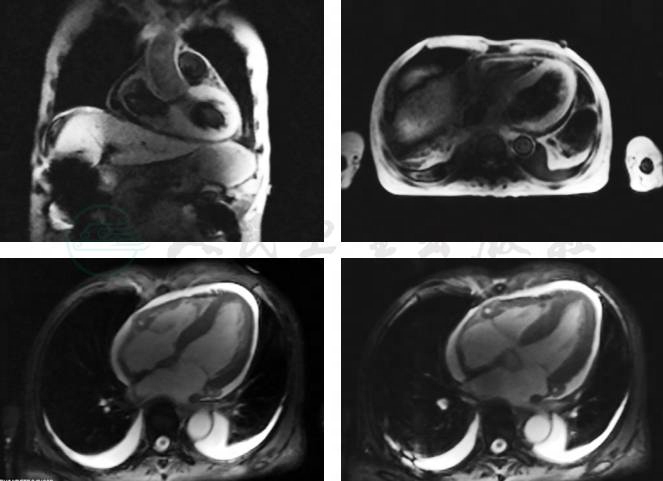
图12 心脏MRI
(4)免疫固定电泳
血κ轻链 4.61g/L,λ轻链正常范围内;尿κ轻链正常范围内,λ轻链0.408g/L;血IgG Lam型M蛋白阳性(图13)。
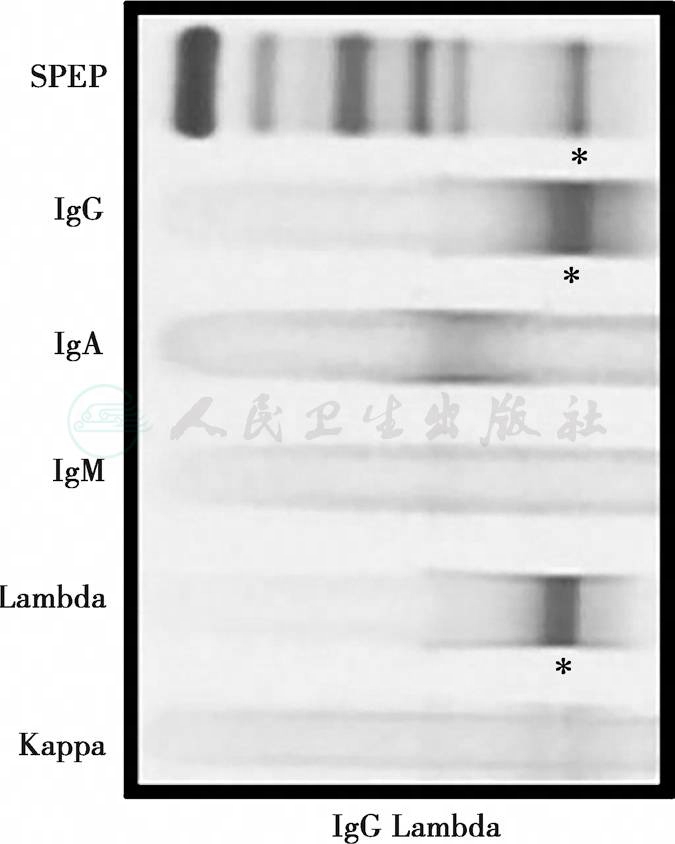
图13 免疫固定电泳
(5)骨髓穿刺涂片+骨髓活检
骨髓穿刺涂片提示浆细胞系16%,流式考虑克隆性浆细胞疾病,骨髓活检示骨髓造血细胞增生偏低下(图14)。
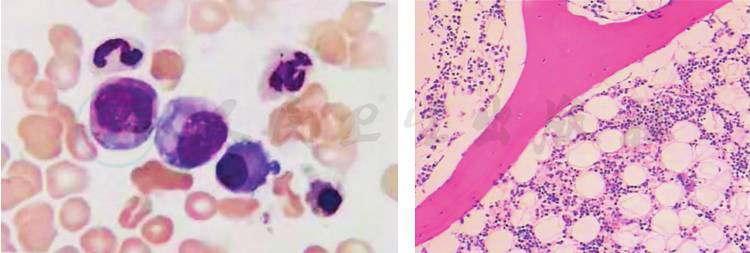
图14 骨穿涂片+骨髓活检(HE染色,100×)
(6)淋巴细胞免疫分型
流式细胞检测,考虑克隆性浆细胞疾病(图15)。
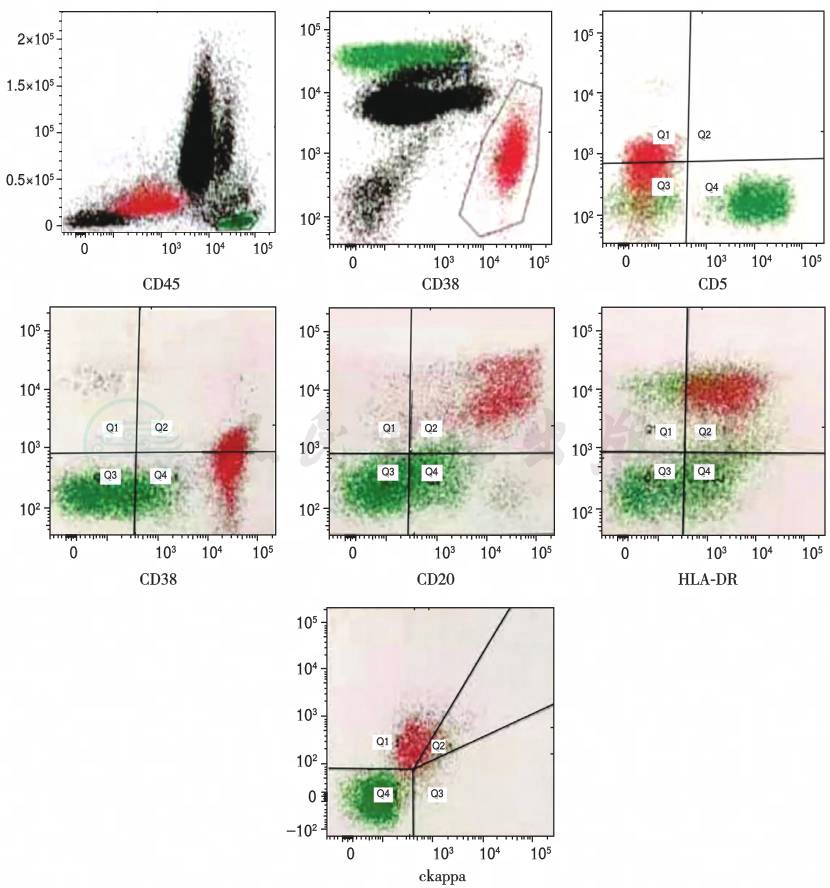
图15 淋巴细胞免疫分型
6.最终诊疗思维过程
(1)最终诊断思路
多脏器受累,肠道多发溃疡,蛋白尿,限制型心肌病;血清单克隆免疫球蛋白(M蛋白)升高;肠黏膜活检:刚果红染色阳性;骨髓穿刺涂片提示浆细胞增生,流式考虑克隆性浆细胞疾病。
(2)最终诊断
多发性骨髓瘤IgG λ型Ⅲ期,系统性淀粉样变(心脏、肾脏、消化道)。
(3)治疗方案
转血液科行化疗。
7.后续随访
转归:化疗一次后,发生心脏性猝死。
淀粉样改变病因繁杂多样,症状多样,临床表现复杂,无特异性,可累及全身多个系统,累及消化系统的临床表现不一,无特异症状,其中只有少数患者活检发现淀粉样改变,不同淀粉样蛋白累及部位不一样,内镜表现也存在差异。













