作者:贾纯增(主治医师 北京积水潭医院消化内科)
指导者:蓝宇(主任医师 北京积水潭医院消化内科)
自身免疫性胰腺炎(AIP)是一种以梗阻性黄疸、腹部不适等为主要临床表现的特殊类型的胰腺炎。AIP是IgG4相关性疾病(IgG4-related disease,IgG4-RD)在胰腺的局部表现,除胰腺受累外,还可累及胆管、泪腺、涎腺、腹膜后、肾、肺等,受累器官可见大量淋巴细胞、浆细胞浸润及IgG4阳性细胞。
AIP患者常伴血清丙种球蛋白、IgG或IgG4水平升高,组织病理学可见胰管周围大量淋巴细胞、浆细胞浸润,激素治疗有效。
影像学检查是诊断AIP的重要依据,常用检查包括腹部超声、CT、MRI、 EUS、ERCP、正电子发射断层显像(PET)等。
根据AIP诊断标准国际共识,AIP的诊断应从影像学检查开始。如果患者有典型的影像学征象,且有实验室检查或胰腺外受累证据,即可诊断为AIP,可行激素治疗;如果影像学不典型,需除外胰腺癌,再结合实验室检查、组织病理学证据做出诊断。
AIP的治疗以口服激素为主。
1.患者基本情况
患者:女性,56岁,汉族,丧偶,北京人,退休。
入院时间:2019年1月8日。
主诉:腹胀、黄疸5个月。
现病史:5个月前进食后出现腹胀,为全腹胀,伴反酸、胃灼热、嗳气,伴耳鸣,不伴头痛,无发热,不伴恶心、呕吐,不伴腹泻,自觉全身皮肤发黄,伴瘙痒,腹胀可自行缓解,黄疸可自行消退,其后进食鱼肉后再次出现腹胀、黄疸。4个月前就诊于我院,GPT 650U/L,GOT 521U/L,TBil 77.3μmol/L,DBil 56.2μmol/L,彩超提示胰腺头颈体部可见低回声包块,大小约7.1cm×2.6cm×2.1cm,边界欠清,回声不均,脾静脉受压,周围胰腺组织偏薄。CT平扫+增强(图1)提示胰头区软组织肿块影,与正常胰腺分界欠清,平扫CT值约40Hu,动脉期明显强化约80Hu,静脉期117Hu。肝内外胆管及胰管扩张。3个月前我院胃镜检查:浅表性胃炎(中度);胃底静脉显露。外院胰腺MRI增强:①考虑胰腺头部占位性病变;②肝内胆管、肝总管扩张,胆总管上段变细、狭窄。转氨酶正常,TBil 77.3μmol/L,DBil 56.2μmol/L。2个月前外院超声检查提示,胰腺后方见条索状低回声,不除外为脾静脉栓塞,不易穿刺。GPT 226U/L,GOT 104U/L,TBil 168.3μmol/L,DBil 147.8μmol/L。外院MRCP提示:胰头、颈部区占位,考虑胰腺癌,包绕肠系膜上动脉,伴低位胆道梗阻。外院影像学会诊:胰头部实性结节,约2.5cm×2cm密度较均匀,伴持续均匀强化,实性假乳头状瘤或神经内分泌肿瘤转变成癌可能性大,建议超声内镜复查。2个月来腹胀,黄疸转为持续并加重,大便间断陶土色,尿液颜色深,皮肤瘙痒严重。
既往史:无特殊。
个人史:无特殊。
家族史:无特殊。
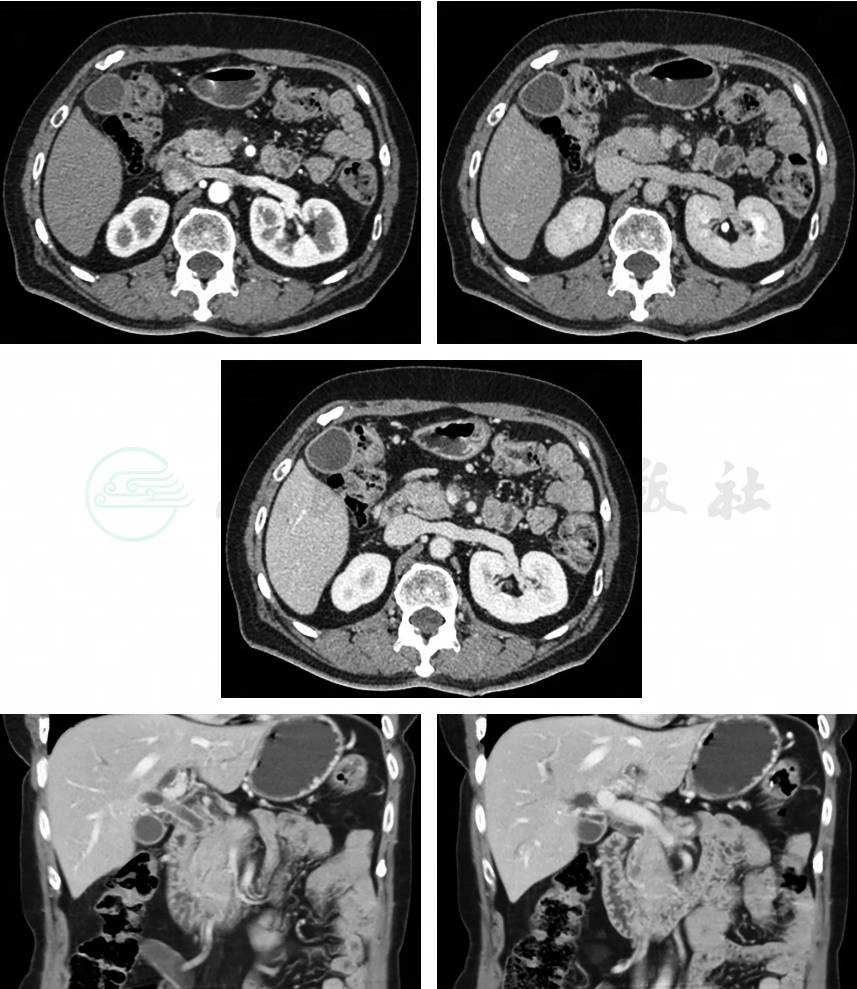
图1 增强CT
2.入院查体
一般生命体征正常,消瘦体形,皮肤巩膜黄染,躯干及四肢皮肤可见抓痕。上腹轻压痛,无反跳痛,浅表淋巴结不大,肝脾未触及,其余未见阳性查体结果。
3.入院辅助检查
白细胞计数、血红蛋白水平、血小板计数正常,嗜酸性粒细胞、嗜碱性粒细胞占比正常,单核细胞占比略升高;肾功能、电解质、血糖、甲状腺功能、凝血功能、可提取核抗原(extractable nuclear antigens,ENA)谱、自身抗体五项均正常;尿胆红素(+++),大便陶土色,CA19-9 104.8U/L,GPT 123U/L,GOT 92U/L,TBil 370.4μmol/L,DBil 263.6μmol/L,胆酶水平略升高,白蛋白33.3g/L;血脂升高:胆固醇8.98mmol/L,甘油三酯3.79mmol/L。
4.初步诊断思维过程
(1)入院时病情总结
中老年女性,退休职工,因“腹胀黄疸5个月”入院。实验室检查提示:胆红素升高明显,以直接胆红素升高为主,伴有转氨酶及胆酶水平升高,血常规无明显异常,白蛋白水平轻微降低。超声检查及CT提示胰腺头部占位性病变,胆道系统存在扩张及狭窄段。
(2)入院时诊断思路
患者为老年女性,有慢性病史,以梗阻性黄疸为主要表现。黄疸起初为间断波动性出现,近期逐渐加重,但无明确腹痛、恶心呕吐、食欲减退等其他消化道伴随症状,伴有腹胀但不明显,不影响进食,白蛋白略低,但无消瘦和消耗表现。影像学检查提示胰头有占位性病变,同时存在肝内外胆管广泛病变,表现为节段性狭窄与扩张,尤以肝门汇合部明显。查体除黄疸外,无特殊体征。不符合典型胰腺癌的症状特点及病程发展,考虑IgG4相关疾病,同时累及胰腺及胆管系统,自身免疫性胰腺炎及胆管炎可能,需进一步完善IgG4超声内镜,必要时行细针吸取(fine needle aspiration,FNA)取得病理结果以明确诊断。
(3)入院初步诊断
①梗阻性黄疸;②胰头占位性病变:胰腺癌?自身免疫性胰腺炎?③胆管病变:胆管癌?硬化性胆管炎?IgG4相关胆管炎?
5.后续检查
入院后患者因瘙痒严重,要求外引流减黄治疗,给予经皮肝穿刺胆道引流(percutaneous transhepatic cholangial drainage,PTCD)外引流,造影提示胆管肝门汇合部狭窄,导丝不能通过,于右肝留置引流管,肝内胆管呈腊肠样扩张(图2)。引流后1周,总胆红素由440μmol/L,降至300μmol/L。涎腺超声检查:左侧大小约2.2cm×1.2cm,右侧大小约2.3cm×0.7cm,双侧颌下腺结构不清,回声不均。IgG4结果回报:2.84g/L。
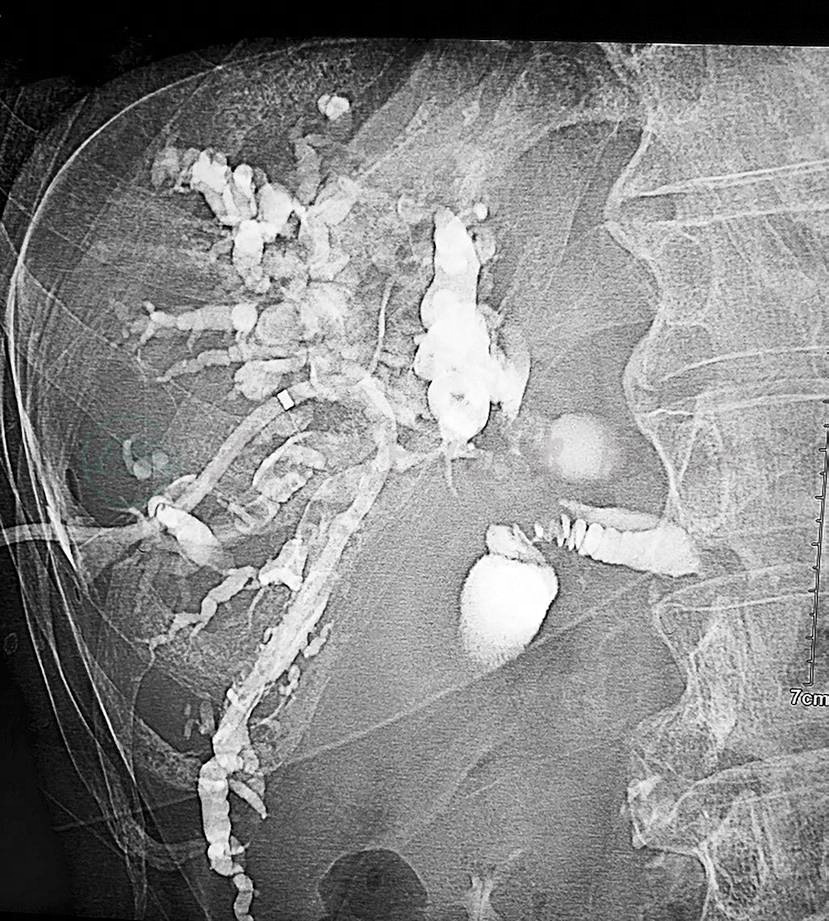
图2 PTCD造影
6.最终诊疗思维过程
(1)最终诊断思路
自身免疫性胰腺炎(autoimmune pancreatitis,AIP)是一种IgG4相关疾病,可呈急慢性胰腺炎表现,表现为弥漫胰腺肿胀或胰腺局部包块,除胰腺受累外,还可累及胆管、泪腺、涎腺、腹膜后、肾、肺等,受累器官也可见大量淋巴细胞、浆细胞浸润及IgG4阳性细胞。本例患者就表现为局灶性肿块、胆管炎、涎腺炎等多器官损害。血清IgG4升高是AIP患者的特征性表现,以IgG4高于正常值上限2倍作为AIP诊断依据,其准确性>95%。但IgG4升高并非AIP特有,仅有血清IgG4水平升高不足以诊断AIP。本例患者IgG4升高大于2倍且占亚型比例达20%。根据AIP诊断标准国际共识,AIP的诊断应从影像学检查开始,本例患者有典型的影像学征象,且有胰腺外受累证据,即可诊断为AIP,可行激素治疗。
局灶性AIP与胰腺癌的临床表现相似,均可出现梗阻性黄疸、体重下降、轻度腹部不适等,且AIP发病率远低于胰腺癌,因此临床诊断AIP需首先排除胰腺癌。两者的鉴别需结合影像学、实验室检查、病理学及激素疗效等。AIP可伴有胰腺外表现,如硬化性胆管炎、涎腺炎、泪腺炎等;AIP的CT和MRI典型征象为胰腺边缘光滑,可有包膜样边缘,而胰腺癌一般轮廓不规则,无包膜样边缘;AIP的动态增强CT显示胰腺病变延迟、均匀强化,而胰腺癌动态增强后多表现为不均匀、低强化肿块。AIP伴发的IgG4相关性胆管炎影像学表现与PSC相似,但PSC较常见胆管带状、串珠样或枯枝样狭窄,而IgG4相关性胆管炎较常见末端胆管狭窄、节段性、长形狭窄合并近段胆管扩张。
(2)鉴别诊断
胰腺癌、PSC。
(3)最终诊断
IgG4相关自身免疫性胰腺炎,IgG4相关性胆管炎。
(4)治疗方案
口服甲泼尼松 24mg/d,起效后缓慢减量(图3)。
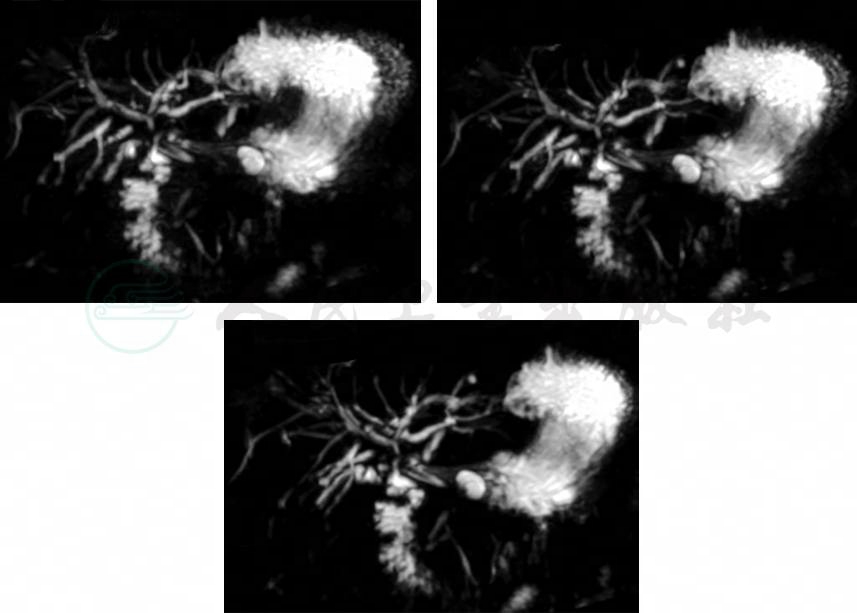
图3 用药1周后磁共振检查
7.后续随访
用药4周后涎腺超声检查:左侧厚约1.7cm,右侧大小约1.2cm,双侧颌下腺结构不清,回声不均。腹部超声检查:胰腺头部形态饱满,局限回声减低,范围约3.8cm×2.5cm×1.1cm,边界欠清,回声不均。CA19-9正常。TBil 83.3μmol/L,DBil 63μmol/L,给予拔除PTCD。造影提示胆管肝门汇合部狭窄已基本消失,肝内胆管无扩张(图4)。用药8周后 TBil 20μmol/L,DBil 13.3μmol/L。
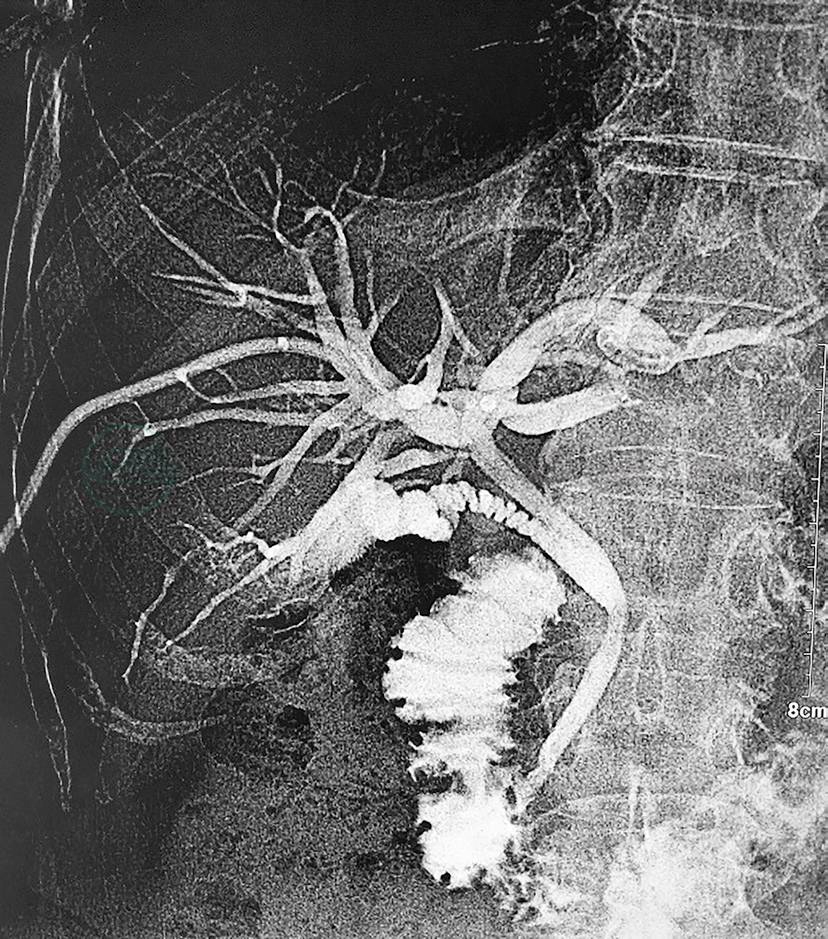
图4 用药4周后,拔除PTCD时造影
超声内镜检查(endoscopic ultrasonography,EUS)可较好地观察胰腺实质和胰、胆管,并可获取细胞学或组织学标本,对AIP的诊断和鉴别诊断具有重要价值。本例患者拒绝超声内镜检查,缺少病理学证据支持,需要分析病情进展特点及特征性影像学表现,综合IgG4结果诊断。但不同影像学方法有其局限性,需要综合分析:局灶性AIP的腹部超声征象为局部低回声团块,易与胰腺癌混淆,可作为AIP的初筛检查,但诊断的敏感性不高。局灶性AIP的CT典型征象为低密度肿块,动态增强后肿块可出现延迟、均质强化,有助于与胰腺癌鉴别。MRI T1加权显示胰腺弥漫增大或局灶性肿块,呈略低信号,T2加权呈稍高信号,可见胰周低信号包膜样边缘;MRI动态增强扫描动脉期无强化或轻度强化,门脉期或延迟期出现强化。典型内镜下逆行性磁共振胰胆管成像征象为主胰管较长、多发的不规则狭窄,可伴有胆管狭窄,呈类似硬化性胆管炎表现。
《中华胰腺病杂志》编委会.我国自身免疫性胰腺炎共识意见[J].中华胰腺病杂志,2012,12(6):410-419.













