作者:杨昕(主任医师 太原市中心医院消化科)
1.急性冠脉综合征是指冠状动脉内不稳定的粥样硬化斑块破裂或糜烂继发新鲜血栓形成所导致的心脏急性缺血综合征。涵盖了ST段抬高型心肌梗死、非ST段抬高心肌梗死和不稳定型心绞痛。其中,非ST段抬高心肌梗死和不稳定型心绞痛合称为非ST段抬高型急性冠脉综合征。胸痛或胸闷不适是急性冠脉综合征患者常见临床表现。与劳累及情绪激动有关,但部分患者尤其老年患者,女性和糖尿病患者的症状可不典型。在确诊时应与其他可导致类似症状的疾病加以鉴别。
2.急性胰腺炎可有胆石症或暴饮暴食、高脂饮食等诱因,持续左侧腹痛伴左侧腰背部疼痛。可有发热,CT、MRI检查可见胰腺肿大,渗出液,实验室检查早期血尿淀粉酶升高,后期血脂肪酶可升高。
3.不全肠梗阻患者可表现为腹痛、腹胀、局部压痛、反跳痛(肠管的扩张所致),可有排气、排便,腹部X线平片可见肠道积气。
1.患者基本情况
患者:男性,56岁,汉族,已婚,山西人,干部。
入院时间:2014年3月10日。
主诉:间断胸憋痛2个月,加重伴腹痛3d。
现病史:患者2个月前间断于情绪激动或劳累后出现胸前区憋痛、气短、心悸伴反酸,无大汗,恶心、呕吐、腹痛,持续十几分钟后症状可缓解,未在意。入院前3d搬重物后再次出现上诉症状,较前加重,伴左上腹胀痛,持续十几分钟,舌下含服硝酸异山梨醇酯(消心痛)后缓解。此后每日发作3~5次,为求进一步治疗收住心内科。发病以来,精神食欲差,排黄色软便,每1~2日1次,每次量80g,小便正常。既往患高血压20年,未正规服药,血压控制不详。
个人史:否认肝炎、结核或其他传染病史,否认过敏史;否认饮酒史,否认滥用药物史;否认其他手术史,否认输血史。
家族史:否认高血压、糖尿病、慢性肾病等家族史,家族中无类似疾病患者。
2.入院查体
一般生命体征:T 36.5℃,P 150次/min,R 20次/min,BP 155/80mmHg。自主体位,步入病房。急性病容,双肺呼吸音清,未闻及干湿啰音。心率150次/min,律齐,各瓣膜听诊区未闻及杂音。腹膨隆,左上腹压痛及反跳痛阳性,肝脾肋下未触及。双下肢无水肿。
3.入院辅助检查
心电图:室上性心动过速,ST段继发性改变结合临床。B超:脂肪肝,胆囊体积增大,囊壁欠光滑化验肌钙蛋白,脑钠肽(BNP)正常。血常规:白细胞计数4.48×109/L,中性粒细胞占比0.868,血尿淀粉酶正常。肝功能:转氨酶水平正常,白蛋白25.1g/L。
2014-03-12腹部MRI:肝右后叶囊性病变,左侧腹水、胸腔积液。腹部X线平片示右腹中部肠管内多发小液气平面影。
4.初步诊断思维过程
(1)入院时病情总结
中年男性患者,干部。因“间断胸憋痛2个月,加重伴腹痛3d”入院。辅助检查:心电图示室上性心动过速;B超检查示脂肪肝,胆囊体积增大,囊壁欠光滑;肌钙蛋白、BNP正常;血常规检查示白细胞计数4.48×109/L,中性粒细胞占比0.868,血尿淀粉酶正常;肝功能检查示转氨酶正常,白蛋白25.1g/L。腹部MRI(2014-03-12)提示肝右后叶囊性病变,左侧腹水、胸腔积液。腹部X线平片示右腹中部肠管内多发小液气平面影。
(2)入院时诊断思路
患者因“间断胸憋痛2个月,加重伴腹痛3d”入院。既往有高血压病史。在入院时首先应考虑冠状动脉硬化性心脏病急性冠脉综合征。入院后经扩冠、抗血小板聚集、稳定斑块、活血化瘀、营养心肌对症治疗,胸部憋痛症状缓解。但腹痛无缓解,同时出现发热,体温38.5℃,查体左上腹压痛及反跳痛阳性。结合腹部MRI(2014-03-12)提示肝右后叶囊性病变,左侧腹水、胸腔积液。腹部X线平片示右腹中部肠管内多发小液气平面影。考虑:①急性胰腺炎?②不完全肠梗阻?继续给予禁饮食、抗感染、抑酸、灌肠通便等对症治疗,腹痛明显减轻,但仍间断发热,体温最高38.7℃。需进一步完善后续检查。为进一步治疗于入院第8天转入消化科。
(3)入院初步诊断
冠状动脉硬化性心脏病,急性冠脉综合征,高血压病3级(极高危),腹痛原因待查,急性胰腺炎?不完全肠梗阻?
5.后续检查
实验室检查:血淀粉酶正常,尿淀粉酶1160U/L(正常0~900);CT(2014-03-18)示左侧腹腔可见包裹性积液,左侧胸腔、脾周可见弧形液性密度影,B超定位下腹水穿刺引流术,抽出黄色浑浊积液600mL,体温降至正常,腹部不适减轻。但进食后引流物再次出现,腹痛加重引流物送检回报草绿色链球菌生长。胃镜(2014-03-24)提示:①十二指肠球溃疡穿孔可能;②胃溃疡(A1期)(图1)。于2014-03-25转普外科继续抗感染、腹腔积脓置管引流、抑酸治疗,患者腹痛缓解,进食半流食后无不适症状。
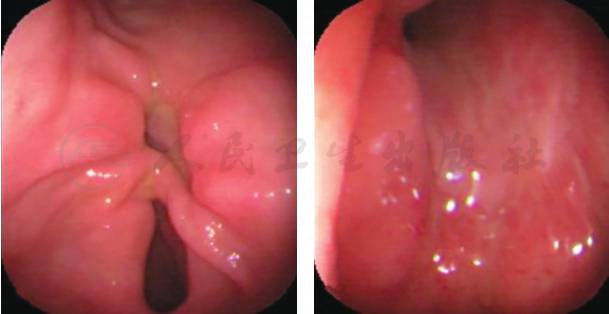
图1 胃镜下表现(2014-03-24)
复查B超(2014-04-14)左侧腹部及引流管周围未见异常;胃镜(2014-04-14)复合溃疡,与前次胃镜比较,溃疡明显好转(图2)。小肠造影(2014-04-10)未见异常。
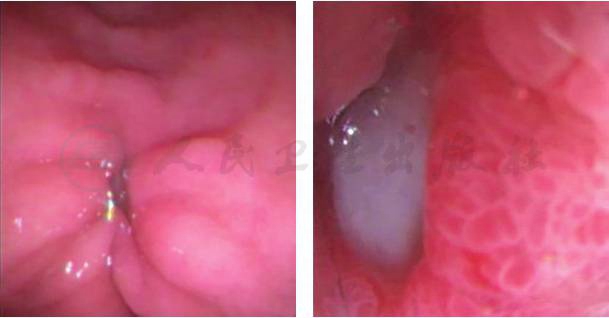
图2 胃镜下表现(2014-04-14)
6.最终诊疗思维过程
典型消化性溃疡穿孔往往有消化性溃疡史或中上腹痛病史,一旦出现消化道穿孔往往很快出现腹膜炎的表现,可表现为腹痛、发热,查体可有板状腹、反跳痛。但不典型消化性溃疡穿孔症状可能有多种表现。本例患者为中年男性,间断胸部憋痛2个月,既往有高血压病史,入院前搬重物出现症状加重,左上腹痛,含服硝酸异山梨醇酯(消心痛)可缓解。因此出现腹痛往往易使临床医师首先考虑为急性冠脉综合征。但患者腹部有左侧局限性腹膜炎表现,有发热,结合影像学左侧腹水、胸腔积液,因此临床医师不能排除胰腺炎。但患者无明显胰腺炎诱因,如暴饮暴食、胆道结石等,MRI未见典型胰腺炎征象,实验室检查示血淀粉酶正常、尿淀粉酶水平轻度升高,治疗后腹痛症状曾一度缓解。进食后症状加重,且腹水引流物增加,实验室检查提示细菌感染。急性胰腺炎可以合并胰腺周围脓肿,但多于胰腺炎发病4周后出现,而患者发病仅数天,这一表现提示有可能是其他原因造成的腹痛、腹水。因此,进一步行胃镜检查,最终确诊为十二指肠球部穿孔。消化道穿孔早期禁忌行胃镜检查,该患者穿孔后腹膜包裹,形成局限性腹水,因此可以行胃镜检查。
(1)鉴别诊断
急性胰腺炎,急性冠脉综合征,不完全肠梗阻。
(2)最终诊断
十二指肠球部溃疡穿孔,胃溃疡,腹腔积脓,高血压3级(极高危)。
(3)治疗方案
禁饮食,抑制胃酸,抗感染,营养支持。
7.后续随访
半个月后拔除引流管,正常进食,无腹部不适。实验室检查示血常规、淀粉酶、脂肪酶、肝功能等正常。
典型消化性溃疡穿孔往往有消化性溃疡史或中上腹痛病史,一旦出现消化道穿孔往往很快出现腹膜炎的表现。但不典型消化性溃疡穿孔症状可能有多种表现,可误诊为肠梗阻、急性胰腺炎、冠心病、阑尾炎等。
[1]CONTRACTOR QQ,BENSON L,SCHULZ TB,et al.Duodenal involvement in Schistosoma mansoni infection[J]. Gut,1988,29(7):1011-1012.
[2]中国医师协会急诊医师分会,国家卫健委能力建设与继续教育中心急诊学专家委员会,中国医疗保健国际交流促进会急诊急救分会. 急性冠脉综合征急诊快速诊治指南(2019)[J].临床急诊杂志,2019,20(4):253-262.
[3]AL-LAWATI JA,AL-ZAKWANI I,SULAIMAN K,et al. Weekend versus weekday,morning versus evening admission in relationship to mortality in acute coronary syndrome patients in 6 middle eastern countries:results from gulf race 2 registry[J].Open Cardiovasc Med J,2012,6:106-112.
[4]中华医学会外科学分会胰腺外科学组. 急性胰腺炎诊治指南(2014)[J].中国实用外科杂志,2015,35(1):4-7.
[5]陈灏珠,钟南山,陆再英.内科学[M].8版.北京:人民卫生出版社,2013.
[6]孙益红,汪学非. 重视急性肠梗阻诊断和治疗规范化[J].中国实用外科杂志,2019,39(12):1265-1268.
[7]HOBEIKA C,ANZOUA KOUAKOU I,EVENO C. Computed tomography whirl sign:An image-based indication for surgery[J]. J Visc Surg,2018,155(2):163-164.













