作者:张斌(副主任医师 徐州医科大学附属医院肝胆胰外科)
温泉(副主任医师 徐州医科大学附属医院肝胆胰外科)
曹宽(主治医师 徐州医科大学附属医院肝胆胰外科)
单文刚(住院医师 徐州医科大学附属医院肝胆胰外科)
1.NEN可发生于全身各个存在神经内分泌细胞的器官和组织,最常见于胃、肠、胰腺等部位,肝脏是最常见的转移脏器。PHNEN的发病率极低,临床误诊率高。
2.参考2010年WHO胃肠道NENs的分类标准,根据核分裂象数和Ki-67增殖指数,将其分为三种类型。①神经内分泌肿瘤(neuroendocrine tumor,NET):分化良好,恶性程度较低,包括G1级(核分裂象<2个/Ki-67<3%)和G2级(核分裂象为2~20个/Ki-67 3%~20%);②神经内分泌癌(NEC),低分化,恶性程度高,为G3级(核分裂象>20个/Ki-67>20%);③混合腺神经内分泌癌:主要由腺癌和NEC两种成分组成且每种成分均占30%以上。
3.病理学检查是PHNENs诊断的金标准,但PHNEN和 MHNEN在病理上也难以鉴别。诊断时需满足以下2个条件:①病理上符合NEN的诊断;②严格排除肝外原发灶。
4.手术是治疗的首选,结合肝脏局部治疗[(肝动脉化疗栓塞(TACE)、消融技术(微波消融、射频消融等)]、生物疗法(生长抑素类似物、干扰素-α等)、放射性核素疗法、分子靶向治疗[哺乳动物雷帕霉素靶蛋白(mammalian target of rapamycin,mTOR)抑制剂和多靶点酪氨酸激酶抑制剂的分子靶向治疗]、化疗等方法综合治疗。
1.患者基本情况
患者:女性,58岁,汉族,已婚,江苏人,职员。
入院时间:2019年6月20日。
主诉:反复上腹痛1个月余,加重2周。
现病史:患者1个多月前无明显诱因下出现上腹部疼痛,呈绞痛,无腰背部放射痛,无发热,无恶心、呕吐,无反酸,无胸闷气喘,自服奥美拉唑不缓解。近2周疼痛加重,遂于我院门诊查消化性彩超示肝左叶不均质回声团块,胆囊切除术后,胆总管增宽,远段显示不清。胃镜示残胃炎,幽门螺杆菌(helicobacter pylori,HP)阴性。上腹部增强CT示肝左叶片样强化减低区,胆总管扩张,胃小弯局部胃壁可疑稍增厚。门诊拟“肝占位性病变”收住入院。病程中患者饮食、睡眠欠佳,大小便正常,体重未见明显下降。
既往史:1992年因胃溃疡出血行胃大部切除术,因输血感染丙型肝炎,2017年因胆囊结石胆囊炎行腹腔镜下胆囊切除术;发现血糖升高半个月,口服降糖药控制,否认高血压等慢性病史;否认结核等传染病史;有青霉素过敏史。
个人史:无嗜烟、嗜酒史,无疫区、疫情、疫水接触史,无吸毒史。
家族史:否认家族性遗传病史,家族中无类似疾病患者。
2.入院查体
一般生命体征:T 36.7℃,P 64次/min,R 16次/min,BP 120/70mmHg。神志清楚,查体配合。皮肤巩膜无黄染,腹平软,腹正中见一15cm纵行陈旧性手术瘢痕,全腹部无明显压痛,无反跳痛,无肌紧张,肝脾肋下未及,腹部未及明显包块,肝肾区无叩击痛,移动性浊音阴性,肠鸣音正常,余各部位未见阳性查体结果。
3.入院辅助检查
血常规:白细胞计数4.5×109/L,红细胞计数3.63×1012/L,血红蛋白117g/L,血小板计数68×109/L。血生化:GOT 77U/L,GPT 112U/L,GGT 97 U/L,白蛋白40.4g/L。病毒全套:乙型肝炎检查中HBsAb、HBeAb、HBcAb阳性,乙型肝炎DNA定量<20U/mL;丙型肝炎抗体阳性,丙型肝炎RNA定量7.85×104U/mL。消化道肿瘤标志物:AFP 17.67ng/mL,CEA 9.45ng/mL,CA19-9 49.13U/mL。肠镜结果示直肠炎。磁共振肝脏特异性对比剂MRCP(3.0T)示:肝左右叶交界处示团片状稍长T1稍长T2信号影,大小约35mm×33mm×39mm,弥散加权成像(diffusion weighted imaging,DWI)呈高信号,增强动脉期病变部分强化明显,静脉期呈低强化,肝胆特异期呈低信号,考虑肿瘤性病变,肝右叶片状异常信号,腹膜后未见明显肿大淋巴结影(图1)。PET/CT示:肝左右叶交界处占位,葡萄糖代谢增高,考虑恶性肿瘤可能性大(胆管细胞癌?)。建议:穿刺活检。肝右叶未示明显葡萄糖高代谢灶,结合既往磁共振成像(magnetic resonance imaging,MRI)检查,考虑肝脏血流异常灌注可能。右肺散在小结节影,葡萄糖代谢不高。
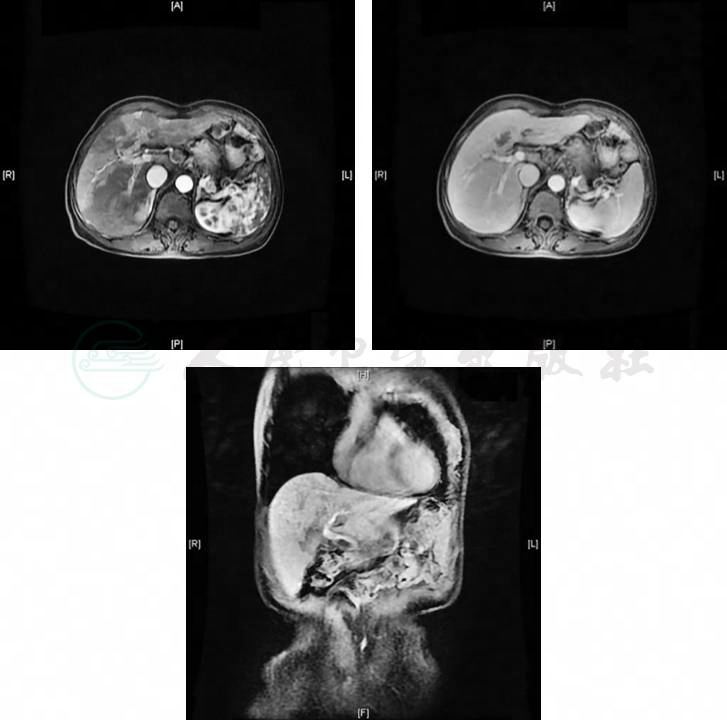
图1磁共振肝脏特异性对比剂MRCP(3.0T)
引自:消化系统疑难疾病诊疗思维及病例解析(第三辑).第1版.ISBN:978-7-117-33650-5.主编:
4.初步诊断思维过程
(1)入院时病情总结
中年女性患者,职员,因“反复上腹痛1个月余,加重2周”入院。实验室检查,血常规示血小板计数降低。血生化示转氨酶水平稍升高,肝功能受损。肿瘤标志物:AFP、CEA、CA19-9均升高。肝炎,有丙型肝炎病史,且丙型肝炎RNA定量明显增高;磁共振肝脏特异性对比剂MRCP(3.0T)示肝左右叶交界处异常信号(肿瘤性病变?);PET/CT示肝左右叶交界处占位,葡萄糖代谢增高,考虑恶性肿瘤可能性大(胆管细胞癌?)。
(2)入院时诊断思路
患者因上腹痛入院,无发热、恶心、呕吐,无停止排气排便,门诊行上腹部CT示肝左叶片样强化减低区,胆总管扩张。入院后完善实验室相关检查,白细胞及中性粒细胞占比正常,胆红素水平正常,排除急性胆管炎、肝脓肿等感染性疾病。患者有丙型肝炎病史,AFP稍升高,进一步完善普美显MRI示肝左右叶交界处异常信号(肿瘤性病变?),但不符合典型的肝细胞性肝癌“快进快出”影像学表现。查CEA 9.45ng/mL,升高较明显,进一步完善胃肠镜检查示残胃炎、直肠炎,排除胃肠道肿瘤肝转移。结合辅助检查,肝左叶占位考虑肿瘤性病变可能性大,但肿瘤起源不明,为进一步明确全身情况,行PET/CT示肝左右叶交界处占位,葡萄糖代谢增高,考虑恶性肿瘤可能性大(胆管细胞癌?),全身其他脏器及部位未见明显肿瘤性病灶。综上所述,肝左叶占位考虑肝恶性肿瘤,胆管细胞癌可能性大,不排除转移性肿瘤。需要进一步行组织病理相关检查。
(3)入院初步诊断
①肝占位性病变:胆管细胞癌?转移性肝癌?②病毒性肝炎(丙型);③胆总管扩张。
5.后续检查及治疗
患者诊断肝左叶占位性病变,考虑为肝恶性肿瘤,无远处转移,可行手术根治性切除。术中探查示:腹腔少量淡黄色腹水,肝脏质地较硬,表面凹凸不平,呈中度肝硬化表现,左、右肝交界近肝门部可触及质硬肿块,边界不清,肝门部可触及多枚肿大淋巴结,胆囊缺如,胆总管扩张,腹盆腔脏器未见转移结节。术中取淋巴结送快速冰冻病理示:12P淋巴结见肿瘤累及,肝总管动脉旁、12B淋巴结及13A淋巴结未见明确肿瘤累及,遂予以行“肝部分切除(Ⅳb+部分Ⅴ段)+肝门部淋巴结清扫术”。术后常规病理示:(肝)癌,倾向为神经内分泌癌(图2),待免疫组化进一步诊断,肿瘤大小为3.5cm×3.5cm×2.5cm,神经、脉管侵犯,肿瘤侵犯未侵透被膜,12P淋巴结见转移性癌(1/1),13A、肝总动脉旁、12B淋巴结未见肿瘤转移(0/1、0/5、0/4)。肝肿瘤免疫组化结果示:CKpan(+),CgA(+),CD56(部分 +),Syn(+),AFP(-),Hepa(-),GS(部分弱 +),CK7(部分 +),CK19(+),Ki-67(+,热点区约 60%),结合HE切片,肿瘤细胞呈器官样生长,体积较大,核泡状,核分裂象约17个/HPF,符合大细胞神经内分泌癌(neuroendocrine cancer,NEC)。
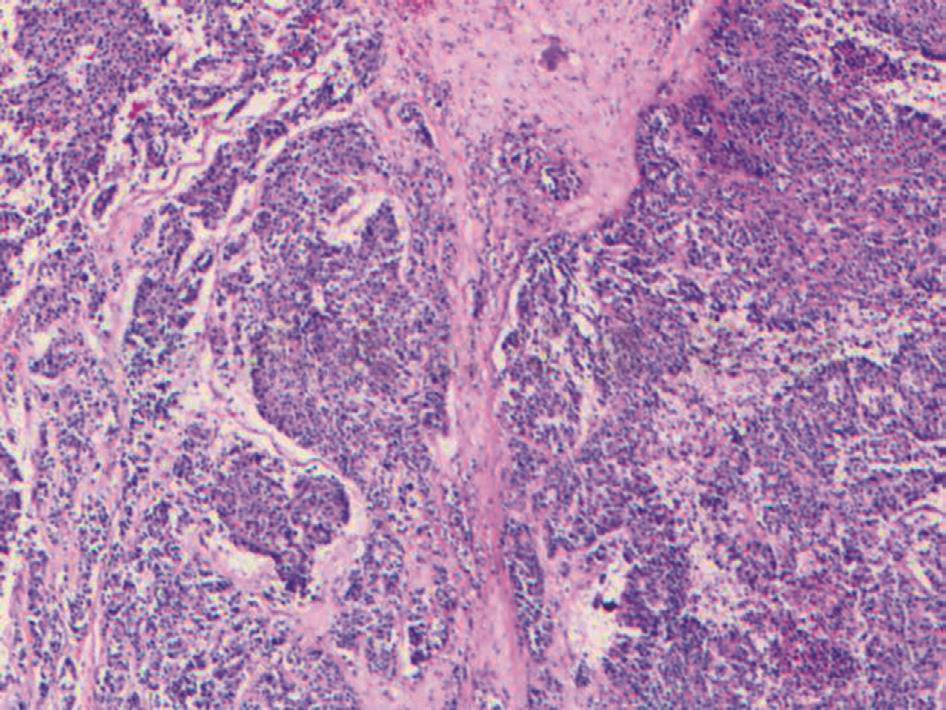
图2肝脏肿瘤病理(HE染色,50×)
引自:消化系统疑难疾病诊疗思维及病例解析(第三辑).第1版.ISBN:978-7-117-33650-5.主编:
6.最终诊疗思维过程
(1)最终诊断思路
神经内分泌肿瘤(neuroendocrine neoplasms,NEN)是一组能够分泌生物活性胺和多肽类激素的异质性肿瘤,可发生于全身各个存在神经内分泌细胞的器官和组织,最常见于胃、肠、胰腺等部位,占所有NEN的65%~67% ,而肝脏是最常见的转移脏器。原发性肝脏神经内分泌肿瘤(primary hepatic neuroendocrine neoplasms,PHNEN)特指原发于肝脏的NENs,仅占所有NEN的0.3%~4.0%。肝脏NEN多为转移性(metastatic HNEN,MHNEN),PHNEN的发病率极低,临床误诊率高,其病因和发病机制至今尚不明确,还未有研究发现该病与病毒性肝炎、肝硬化等肝脏基础疾病相关。PHNEN的临床表现多不典型,根据症状是否与异常分泌的激素相关分为两类:功能性和非功能性。PHNEN多为非功能性,患者无明显症状,部分表现为腹痛、腹胀、腹部肿块等肿瘤占位性症状,若出现潮热、反复低血糖、腹泻、佐林格-埃利森综合征(Zollinger-Ellison syndrome)等激素相关症状称为功能性PHNEN,可伴或不伴有肿瘤占位性表现。PHNEN患者的AFP、CEA、CA19-9等常规肿瘤标志物多在正常范围内或轻度升高,诊治意义较小。对于功能性PHNEN,生物活性胺和多肽等代谢产物有利于疾病诊断,如5-羟色胺、胰岛素、胃泌素等。然而大多数PHNEN为非功能性,缺乏特异性的生物标志物。研究发现,PHNEN好发于肝脏右叶,病灶一般较大(直径>5cm),呈圆形或不规则状,多为单发,多发时可表现为1个较大的病灶周围有多个子灶。MRI平扫表现为T1低信号,T2稍高信号,DWI明显高信号,更易发现隐匿性病灶,增强CT/MRI显示,病灶多由边缘至中心逐渐强化,随后呈持续性强化或者减退,坏死或囊性改变部分不增强。病理学检查是PHNEN诊断的金标准,核分裂象和Ki-67增殖指数是肿瘤分型分级的基础,嗜铬素A(chromogranin A,CgA)、神经元特异性烯醇化酶(neuron-specific enolase,NSE)、突触素(synapsin,Syn)和CD56是NEN的特异性免疫组化检测指标。但PHNEN和MHNEN在病理上也难以鉴别,诊断时需满足以下2个条件:①病理上符合NEN的诊断;②严格排除肝外原发灶。本例患者进一步完善了PET/CT检查,未发现肝外的其他病灶,但PHNEN的诊断同时需长期随访以排除任何潜在的肝外原发灶。
(2)鉴别诊断
转移性肝脏神经内分泌肿瘤、肝细胞性肝癌、肝胆管细胞癌。
(3)最终诊断
①原发性肝脏大细胞神经内分泌癌;②肝炎后肝硬化(丙型);③胆总管扩张。
(4)治疗方案
手术根治性切除,术后定期复查,必要时行经导管动脉化学栓塞(transcatheter arterial chemoembolization,TACE)联合化疗治疗。
7.后续随访
1个月后随访,患者无明显不适反应,血常规、血生化等无明显异常,腹部增强CT未见明显异常,未进行进一步治疗。4个月后随访复查腹部增强MRI示肿瘤复发伴肝内多发转移、胆道梗阻、肝门部明显肿大淋巴结。CEA 62ng/mL,患者拒绝行进一步治疗。
1.PHNEN发病率极低,多无明显临床症状,缺乏特异性的生物标志物,常规影像学表现无特异性,临床诊断比较困难,且很难想到原发性肝脏神经内分泌肿瘤的诊断。
2.病理学检查是PHNEN诊断的金标准,在病理上符合NEN诊断的同时需严格排除肝外原发灶,临床误诊率高。
[1]BURAD DK,KODIATTE TA,RAJEEB SM,et al.Neuroendocrine neoplasms of liver-A 5-year retrospective clinico-pathological study applying World Health Organization 2010 classification[J].World J Gastroenterol,2016,22(40):8956-8966.
[2]PARKASH O,AYUB A,NAEEM B,et al. Primary Hepatic Carcinoid Tumor with Poor Outcome[J].J Coll Physicians Surg Pak,2016,26(3):227-229.
[3]李晓琼,张华,李健丁.肝脏原发性神经内分泌肿瘤的研究现状[J].世界华人消化杂志,2013,21(11):984-989.
[4]KULKE MH,SHAH MH,BENSON AB,et al. Neuroendocrine tumors,version 1.2015[J].J Natl Compr Canc Netw,2015,13(1):78-108.
[5]YANG K,CHENG YS,YANG JJ,et al. Primary hepatic neuroendocrine tumors:multimodal imaging features with pathological correlations[J].Cancer Imaging,2017,17(1):20.
[6]FLÉJOU JF. WHO classification of digestive tumors:the fourth edition[J].Ann Pathol,2011,31(5 Suppl):S27-S31.













