(一)病例信息
【病史】
女性患者,58岁,半年前无明显诱因出现活动后胸闷、气喘,休息后缓解,未影响正常生活,遂未就诊,半年来自觉症状逐渐进展,1个月前开始走平路数百米即感胸闷、气喘,10天前胸闷、气喘明显加重(稍动即喘)。患者于当地医院就诊,查胸部CT示双肺多发磨玻璃高密度影,双肺门影增大,左侧胸腔积液;心脏超声示左心室射血分数(EF)56%,重度肺动脉高压(具体数值不详);左侧胸腔穿刺抽出血性液体1000ml,为渗出液。经无创呼吸机辅助通气、低分子肝素抗凝、利尿、平喘、降肺动脉压等对症治疗,患者胸闷、气喘症状无明显改善。发病以来,患者无畏寒、发热、头晕、头痛、咳嗽、咳脓痰、胸痛、咯血、咳粉红色泡沫样痰、恶心、呕吐、腹痛、腹泻、口干、四肢关节肿痛及四肢乏力、皮疹、红斑、雷诺现象、双下肢水肿,饮食、睡眠不佳,大小便正常,体重无明显变化。
患者为农民,既往身体健康,否认犬类、牛羊等动物接触史,无吸烟、饮酒嗜好。
【体格检查】
体温36.6℃,心率73次/分,呼吸24次/分,血压140/93mmHg,SpO2 92%(储氧面罩吸氧5L/min)。口唇发绀,浅表淋巴结未触及肿大,颈静脉充盈,肝颈静脉回流征阴性;呼吸稍促,左肺呼吸运动减弱,左下肺语颤减弱,左下肺叩诊浊音,左下肺呼吸音低,未闻干、湿啰音;心界不大,心律齐,各瓣膜区未闻病理性杂音;腹平软,肝、脾肋下未触及,双下肢无水肿。
【实验室检查】
血常规:WBC 8.3×109/L,N% 76.2%,Hb 121g/L,PLT 197×109/L; 尿常规正常;ESR 23mm/1h ;CRP 42.1mg/L ; 血气分析:pH 7.466,PaCO2 29.8mmHg,PaO2 50.5mmHg,SO2 88%(未吸氧);脑钠肽(BNP)315.0pg/ml。
【影像学检查】
胸部CT平扫:左下肺膨胀不全,左侧胸腔积液,两肺索条影(图1)。
胸部CT增强扫描及肺动脉重建:中央肺动脉扩张、迂曲,宽窄不均,外周肺动脉纤细,右肺动脉部分分支未见显影,呈盲端,左肺动脉分支增多;主肺动脉直径约3.5cm,右心房、右心室扩大(图2)。

图1 胸部CT表现
胸部CT显示左下肺膨胀不全,左侧胸腔积液
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0

图2 CT肺动脉造影
CT肺动脉造影显示右肺动脉呈盲端,部分分支未见显影,左肺动脉分支增多
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
(二)临床思辨
【临床特点】
1.患者为中年女性,慢性起病,病程长。
2.主要症状和体征为活动后呼吸困难逐渐加重,左下肺叩诊浊音,左下肺呼吸音低。
3.血气分析示Ⅰ型呼吸衰竭,ESR略增快,CRP升高,BNP升高,胸腔积液为血性渗出。
4.影像学检查显示左侧胸腔积液;右肺动脉部分分支未见显影,呈盲端;肺动脉高压。
5.入院前10天在外院经无创呼吸机辅助通气、低分子肝素抗凝、利尿、平喘、降肺动脉压等对症治疗及胸腔穿刺抽液,患者胸闷、气喘无改善,且进一步加重,治疗无效。
【思辨要点】
1.本例患者呼吸困难是否仅由胸腔积液引起?
本例患者的呼吸困难症状已持续半年,以活动后呼吸困难为特点,且逐渐加重。支气管哮喘常表现为反复发作的呼吸困难,胸闷、气喘往往突然发作,可以自行缓解或用药后缓解,而发作间歇期可完全恢复正常,与本例患者情况不符。从病史分析,慢性支气管炎也可以排除。特发性间质性肺炎也表现为逐渐加重的活动后呼吸困难,但肺部听诊可闻Velcro音,影像学表现可见磨玻璃影、网格影,甚至蜂窝影(图3),但很少合并胸腔积液,与本例患者情况不符。另外,胸腔积液发生后若不处理,往往很快进展,很少呈迁延状态或慢性过程,且本例患者经胸腔穿刺抽液后呼吸困难并未改善,因此,胸腔积液只是加重呼吸困难的原因。

图3 特发性肺间质纤维化胸部影像学表现
胸部CT显示双肺外带、下肺为主的磨玻璃影、网格影及蜂窝影
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
2.胸腔积液可能的病因有哪些?
胸腔积液根据性质可分为漏出液和渗出液。漏出液的常见原因有充血性心力衰竭、肝硬化、肾病综合征和低蛋白血症等。充血性心力衰竭患者常有心脏基础病,呼吸困难多为夜间阵发性,影像学表现多为双侧胸腔积液,常伴有磨玻璃影、小叶间隔增厚等肺淤血表现(图4),与本例患者情况不符。感染性胸腔积液常见于肺炎旁胸腔积液和结核性胸膜炎。肺炎旁胸腔积液主要是由于细菌性肺炎、肺脓肿和支气管扩张感染所引起的胸腔积液(图5),起病急,常表现为寒战、发热、咳嗽、咳痰,血白细胞升高等,与本例患者情况不符。结核性胸膜炎亚急性起病,患者多有低热、乏力、盗汗、消瘦等结核全身中毒症状,影像学表现除胸腔积液表现外,常可见肺结核浸润病灶(图6)。非感染性胸腔积液常见原因有恶性胸腔积液、结缔组织疾病引起的胸腔积液。恶性胸腔积液中,绝大多数为恶性肿瘤胸膜转移所致,胸腔积液外观多为血性,肺癌胸膜转移引起者的影像学表现常可见肺部肿块影 (图7),胸腔积液细胞学检查往往可以明确诊断。结缔组织疾病常可引起渗出性胸腔积液,患者多同时伴有皮疹、红斑、口干、关节痛、雷诺现象等结缔组织疾病症状,本例患者未出现类似症状,故为结缔组织疾病可能性不大。
综上分析,对于本例患者,依据现有临床信息,尚难判断胸腔积液的病因,需尽快抽取胸腔积液,完善相关检查以明确性质,寻找病因。

图4 急性左心衰竭胸部影像学表现
男性患者,51岁,突发胸闷、气喘4小时,诊断为急性前间壁心肌梗死、急性左心衰竭。胸部CT可见双肺对称分布的磨玻璃影、光滑的小叶间隔增厚及双侧胸腔积液
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0

图5 左侧肺炎胸部影像学表现
男性患者,60岁,咳嗽、左侧胸痛伴高热4天。胸部CT可见左肺实变伴多发包裹性胸腔积液。诊断为左侧肺炎、肺炎旁胸腔积液
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
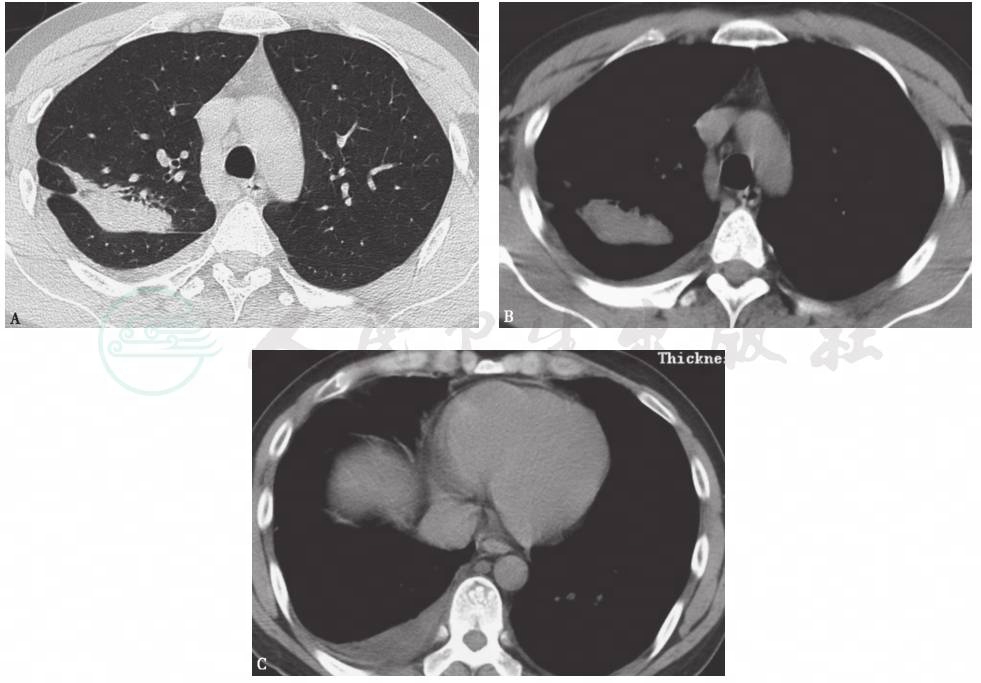
图6 肺结核并结核性胸膜炎胸部影像学表现
男性患者,29岁,右侧胸痛半个月余,发热4天。胸部CT可见右上肺结节高密度影伴卫星灶,右侧胸腔积液和叶间积液。诊断为右上肺结核、右侧结核性胸膜炎
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0

图7 右肺腺癌并胸膜转移胸部影像学表现
男性患者,65岁,咳嗽、咳痰、气喘10余天。胸部CT可见右中叶结节影伴毛刺,右侧少量胸腔积液,诊断为右肺腺癌伴胸膜转移
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
3.对于本病例,依据现有临床信息,是否可以排除肺栓塞?
肺栓塞也可以引起渗出性胸腔积液,尤其易引起血性胸腔积液(图8)。肺栓塞多发生于有长期卧床、下肢制动、手术、肿瘤、慢性阻塞性肺疾病、妊娠或口服避孕药物等高危因素者,主要症状有呼吸困难、胸痛、咯血、晕厥等。本例患者以呼吸困难逐渐加重为主要表现,并出现顽固性低氧血症、肺动脉高压,伴胸腔积液,首先需考虑肺栓塞的可能,故入院后即行CT肺动脉血管造影(CTPA)检查,但结果显示右肺动脉部分分支呈盲端样表现,不符合肺动脉栓塞的影像学表现,故可以排除之,需进一步寻找右肺动脉部分分支不显影的原因。

图8 肺动脉栓塞伴右侧胸腔积液胸部影像学表现
胸部CT示双侧肺动脉多发充盈缺损,伴右侧少量胸腔积液
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
(一)临床信息
【病情变化】
患者入院后,接受持续高浓度(10L/min)储氧面罩吸氧,第3天夜间出现双上肢血压测不出,双下肢血压105/62mmHg,双侧桡动脉搏动细弱,但无皮肤湿冷、脉搏增快等休克表现,仔细听诊,双侧锁骨下可闻收缩期血管杂音。
【辅助检查】
1.一般检查
血常规:WBC 8.3×109/L,N% 76.2%,Hb和PLT均正常。
ESR:入院时23mm/1h,治疗后12mm/1h。肝、肾功能:①入院时,ALT、AST均正常,ALB 29.0g/L,Cr 60μmol/L;②治疗后,ALB 34.2g/L。
BNP:入院时315.0pg/ml,治疗后114.0pg/ml。
肿瘤相关检查:血CEA、CA72-4、CA199、CA15-3、CA242、CA50、NSE、CYFRA2、AFP均正常,CA125 43.20U/ml。
凝血相关检查:PT、INR、APTT正常。
2.免疫相关检查
自身抗体(包括抗核抗体、抗dsDNA、Sm抗体、抗线粒体抗体等)阴性,抗中性粒细胞胞质抗体阴性,IgM 2.79g/L,IgA、IgG、补体C3、补体C4均正常。
3.感染相关检查
PCT<0.2ng/ml,CRP 42.1mg/L。结核抗体阴性,痰病原检测(包括普通细菌、真菌、抗酸染色)5次,均阴性。HIV抗体、梅毒螺旋体特异性抗体均阴性;淋巴细胞免疫分型均正常。
4.胸腔积液相关检查
胸腔积液常规:血性胸腔积液,蛋白定性阳性,有核细胞计数6.12×109/L,中性粒细胞85%,淋巴细胞15%;胸腔积液生化:LDH 1970U/L,ADA 12.0U/L、TP 51.5g/L,ALB 24.1g/L;胸腔积液γ-干扰素、CEA在正常范围,抗酸杆菌阴性;胸腔积液涂片见多量红细胞、炎症细胞及少量间皮细胞,未见恶性肿瘤细胞。
5.超声心动图
中度肺动脉高压60mmHg,二尖瓣轻-中度、三尖瓣轻度反流,左心室舒张功能减退,EF 59%。
6.血管彩超
左、右锁骨下动脉和椎动脉开口以远段重度狭窄。
(二)临床思辨
本例患者入院后的系列检查提示:①根据胸腔积液常规和生化检查结果,胸腔积液性质为渗出液,可排除引起漏出液的一些疾病;②胸腔积液ADA、γ-干扰素均在正常范围,抗酸杆菌阴性,诊断结核性胸膜炎依据不足;③血肿瘤标志物指标均正常,胸腔积液CEA在正常范围,未查见恶性肿瘤细胞,基本可以排除恶性胸腔积液;④自身抗体均阴性,抗中性粒细胞胞质抗体阴性,结合临床表现,基本可排除干燥综合征、类风湿性关节炎、系统性红斑狼疮等结缔组织疾病;⑤B型尿钠肽升高,考虑与中度肺动脉高压引起的右心功能不全有关。
患者以呼吸困难为主要症状,发展为Ⅰ型呼吸衰竭,病程中出现双上肢血压测不出(“无脉”),血管彩超示左、右锁骨下动脉椎动脉开口以远段重度狭窄,CTPA示右肺动脉部分分支不显影,呈盲端,病变累及多个动脉。根据上述临床特征,需考虑如下可能病因。
结节性多动脉炎:是一种累及中、小动脉的全层坏死性血管炎,可因受累动脉部位不同而出现多种临床表现,可仅局限于皮肤(皮肤型),也可波及多个器官或系统(系统型),以肾、心脏、神经系统及皮肤受累最常见,肺血管很少受累。皮肤型以沿浅表动脉分布的皮下结节为特征,有压痛,呈玫瑰红、鲜红或接近正常皮色,皮损也可呈多形性。系统型常有不规则发热、乏力、关节痛、肌痛、体重减轻等周身不适症状;侵犯肾(最常见),可引起蛋白尿、血尿,肌酐、尿素氮水平升高;侵犯心血管系统,可引起心绞痛、心律失常、心力衰竭等;侵犯消化系统,可引起腹痛、消化道出血等;侵犯神经系统,可引起单神经炎或多神经病等。血管造影发现肾、肝、肠系膜及其他内脏的中小动脉有瘤样扩张或节段性狭窄,对诊断该病有重要价值。本例患者缺乏上述表现,且有多个大动脉受累,与结节性多动脉炎以中小动脉受累为主不同。
白塞病:是一种以细小血管炎症为病理基础,反复发作,以复发性口腔溃疡、外阴生殖器溃疡和眼部红肿疼痛、视力下降为主要临床症状的综合征,可引起皮肤、关节、心血管、胃肠道、神经系统和泌尿系统等多系统损害,特征性皮肤损害常表现为结节性红斑、毛囊炎、痤疮样皮疹等,较少并发肺部病变。发生肺小动脉炎时可引起小动脉瘤或局部血管栓塞,出现咯血、胸痛、气短、肺栓塞等症状。血管病变可表现为周围深或浅静脉血栓形成,动脉受累极少见。本例患者未发生口-眼-生殖器三联征及多系统损害,为多个大动脉受累,故可以排除白塞病。
血栓闭塞性脉管炎:为周围血管的慢性闭塞性炎症病变,主要累及四肢中小动脉和静脉,下肢较多见,表现为肢体缺血、剧痛、间歇性跛行、足背动脉搏动减弱或消失,并且经常发生游走性血栓性浅静脉炎和血管痉挛症状,如雷诺现象。严重者可有肢端溃疡和坏死等。本例患者情况与该病不符,故可以排除。
动脉粥样硬化:主要发生在40岁以上男性人群;动脉粥样硬化所致四肢动脉狭窄和闭塞,下肢较上肢多见;常同时伴有冠状动脉及脑动脉硬化。
先天性主动脉缩窄:为主动脉局部狭窄,婴儿型发生于主动脉峡部,成人型发生于动脉分支起始部;多见于男性;表现为上肢血压高,脉压大,而下肢血压显著低于上肢血压,脉压也小;血管杂音局限于胸骨旁或背部脊椎旁;一般无其他动脉受累表现。本例患者临床症状与该病不符。
多发性大动脉炎:为主动脉及其分支的慢性、进行性、非特异性血管炎性疾病,可根据受累动脉不同而分为不同临床类型,其中以头臂动脉受累引起上肢无脉症最多见,其次是降主动脉、腹主动脉受累致下肢无脉症和肾动脉受累引起肾动脉狭窄性高血压,也可见肺动脉和冠状动脉受累而出现肺动脉高压和心绞痛,甚至急性心肌梗死。肺动脉受累患者常见临床表现为心悸、胸闷和呼吸困难。本例患者临床表现及各项检查结果提示存在血管闭塞、中度肺动脉高压,高度支持多发性大动脉炎的诊断,进一步确诊需行血管造影检查。
(一)临床信息
由于患者处于持续高浓度储氧面罩给氧状态,改为双鼻导管吸氧后,血氧下降至83%~85%,复查血气分析显示pH 7.44,PaCO2 33.7mmHg,PaO2 47mmHg,SaO2 86%,氧合指数77mmHg,无法耐受血管造影检查。在与患者家属充分沟通后,采取大剂量激素冲击治疗。
静脉滴注甲泼尼龙(80mg,每8小时1次)3天后,患者左上肢血压可以测出,为114/78mmHg;4天后,患者气喘症状明显减轻,复查血气分析见明显改善[pH 7.50,PaCO2 37mmHg,PaO2 79mmHg,SO2 97%(吸氧6L/min),氧合指数176mmHg];10天后,患者可以下床活动,复查胸部CT示左侧胸腔积液明显吸收(图9)。加用糖皮质激素治疗12天后,通过数字减影血管造影技术(digital subtraction angiography,DSA)行肺动脉测压、肺动脉造影、主动脉造影术,结果显示左右肺动脉主干狭窄,远端分支纤细,右上肺动脉缺如(图10);肺动脉压力38mmHg;降主动脉段及腹主动脉肾动脉水平以下血管扭曲,有不规则程度狭窄(图11);左锁骨下动脉近端狭窄,以远血管显影良好(图12),右锁骨下动脉主干闭塞,存在大量侧支循环(图13),腋动脉显影良好。继续静脉滴注甲泼尼龙并逐渐减量,复查血气分析示氧合指数逐渐改善,患者气喘症状消失,联合使用环磷酰胺0.4g(每2周静脉滴注1次),激素减量(泼尼松20mg,每天2次)。患者出院。

图9 激素治疗10天后复查胸部CT表现
经激素治疗10天及行胸腔穿刺抽液后,胸部CT显示患者左侧胸腔积液明显吸收

图10 主肺动脉及左右肺动脉造影
造影后显示左右肺动脉主干狭窄,远端分支纤细,右上肺动脉闭塞
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0

图11 升主动脉及腹主动脉造影
造影见降主动脉段及腹主动脉肾动脉水平以下血管扭曲,不同程度狭窄
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0

图8-2-12|左锁骨下动脉造影
造影见左锁骨下动脉近端狭窄,以远血管显影良好
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0

图8-2-13|右锁骨下动脉造影
造影见右锁骨下动脉主干闭塞,存在大量侧支循环
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
最后诊断:多发性大动脉炎。
(二)临床思辨
多发性大动脉炎(Takayasu's arteritis,TA)是一种少见的病因不明的慢性非特异性血管炎性疾病,1908年由日本学者Takayasu首先报道。TA病变主要累及主动脉及其分支,如无名动脉、锁骨下动脉、颈动脉、椎动脉、肾动脉及冠状动脉、肺动脉等,受累血管可发生全层动脉炎,引起管腔狭窄或闭塞,从而产生器官局部缺血症状。该病以青年女性发病为主,男女比例为1∶8,遗传、感染及免疫因素可能与TA的发病密切相关。
根据病变特点,TA临床表现可分为3期。①疾病早期:临床表现无明显特异性,主要为非特异性全身症状,如发热、乏力、食欲缺乏、消瘦等;②疾病发展期:随着病情进展,受累血管出现狭窄或阻塞,表现为相应器官缺血症状及体征,如头痛、眩晕、晕厥、视力减退、胸痛、四肢间歇性活动疲劳、动脉搏动减弱或消失、血压不对称、血管杂音等;③并发症期:通常表现为心肌梗死、高血压、动脉瘤、心功能不全等相关症状。
诊断多发性大动脉炎主要依据临床症状、体征和影像学检查。1990年美国风湿病学会制订了多发性大动脉炎分类诊断标准,内容包括:①发病年龄<40岁;②肢体间歇性运动障碍;③肱动脉搏动减弱;④双上肢收缩压差>10mmHg;⑤一侧或双侧锁骨下动脉或腹主动脉区闻及血管杂音;⑥动脉造影异常。符合上述6条中3条者可诊断该病。目前公认血管造影是诊断TA最有效的手段,红细胞沉降率及C反应蛋白是判断疾病是否活动的重要指标。
本例患者以胸闷、活动后气喘为主要表现,双侧锁骨下闻及收缩期血管杂音,病程中出现“无脉”征,心脏彩超提示中度肺动脉高压,CTPA及血管造影均提示肺动脉及全身多处动脉狭窄、闭塞,可明确诊断为多发性大动脉炎。经大剂量激素治疗,患者症状迅速改善,左侧胸腔积液吸收,呼吸衰竭纠正,更加支持多发性大动脉炎的诊断。
此时还需要思考:本例患者的血性胸腔积液可以用多发性大动脉炎解释吗?
文献报道的多发性大动脉炎肺动脉受累发生率不一(14%~86%),单独累及肺动脉发生率为4%。Lupi等研究表明,大动脉炎患者中发生肺动脉狭窄者占50%,肺动脉完全闭塞者较为罕见。肺动脉受累常表现为心悸、胸闷、呼吸困难,可引起胸腔积液。本例患者出现血性胸腔积液,考虑为肺动脉受累、肺动脉高压引起血管渗漏所致,经激素治疗,胸腔积液吸收可证实此推测。
以单侧血性胸腔积液为主要表现的多发性大动脉炎极为罕见。本例患者不存在典型的头昏、眩晕、晕厥、四肢间歇性活动疲劳等器官缺血的临床症状,容易误诊为肺部本身疾病引起的胸腔积液。但患者病程中出现“无脉”,颈部闻及收缩期血管杂音,提示有可能存在血管病变,为诊断提供了重要的线索,并结合CTPA和颈部血管超声检查结果,及时进行经验性治疗,不仅为患者最终确诊创造了机会,而且治疗效果显著也更加支持临床诊断。血性胸腔积液则考虑为肺动脉受累和血管渗漏等多种因素所致。患者最终经血管造影明确诊断为多发性大动脉炎。
(曹敏 蔡后荣)
1.Arnaud L,Kahn JE,Girszyn N,et al.Takayasu’s arteritis :An update on physiopathology.Eur J Intern Med,2006,17:241-246.
2.Numano F,Okawara M,Inomata H,et al.Takayasu's arteritis.Lancet,2000,356(9234):1023-1025.
3.Mwipatayi BP,Jeffery PC,Beningfield SJ,et al.Takayasu Arteritis.Clinical features and management:report of 272 cases.ANZ J Surg,2005,75:110-117.
4.Arend WP,Michel BA,Bloch DA,et al.The American College of Rheumatology 1990 criteria for the classification of Takayasu arteritis.Arthritis Rheum,1990,33:1129-1134.
5.Park JH.Conventional and CT angiographic diagnosis of Takayasu arteritis.Int J Cardiol,1996,54(Suppl):S165-171.
6.Fujita K,Nakashima K,Kanai H,et al.A successful surgical repair of pulmonary stenosis caused by isolated pulmonary Takayasu's arteritis.Heart Vessels,2013,28:264-267.
7.Toledano K,Guralnik L,Lorber A,et al.Pulmonary arteries involvement in Takayasu's arteritis :two cases and literature Review.Semin Arthritis Rheum,2011,41:461-470.
8.Lupi E,Sanchez G,Horunit S,et al.Pulmonary artery involvement in Takayasu's arteritis.Chest,1975,67:69-74.
9.Nakabayashi K,Kurata N,Nangi N,et al.Pulmonary artery involvement as first manifestation in three cases of Takayasu arteritis.Int J Cardiol,1996,54 (Suppl):S177-S183.
10.Achari V,Prakash S.Takayasu's disease presenting with pain chest,prolonged pyrexia and pleural effusion.J Assoc Physicians India,2005,53:722-724.
11.Kawai T,Yamada Y,Tsuneda J,et al.Pleural effusion associated with aortitis syndrome.Chest,1975,68:826-828.
12.Schattner A,Klepfish A.Left pleural effusion and fever of unknown origin - a clue to thoracic arterial pathology.J Gen Intern Med,2012,27:1084-1087.













