(一)病例信息
【病史】
男性患者,53岁,2个月前饮酒后出现昏迷,诊断为脑干梗死、高血压病,在外院重症监护病房(intensive care unit,ICU)、神经内科住院治疗,期间曾行气管切开及机械通气,后神志逐渐清醒,但是遗留语言障碍、吞咽困难、进食呛咳、右侧肢体偏瘫。半个月前(住院期间),患者出现发热(体温最高时达40℃)、咳嗽、咳痰,血白细胞10.58×109/L,X线胸片示双下肺斑片影,考虑为卒中相关肺炎,先后使用头孢哌酮/舒巴坦钠、亚胺培南、万古霉素及伏立康唑联合抗感染治疗2周余,仍有高热,体温波动在38.5℃左右,肺内阴影较前进展。患者入院进一步诊治。患者自发病以来,食欲、饮食尚可,二便无异常,体重无明显变化。
患者为化工原料货车司机,吸烟30余年,饮酒20余年;既往患有高血压病,但未系统治疗;否认过敏史、结核病史、肝炎病史。
【体格检查】
体温36.3℃,呼吸21次/分,心率78次/分,血压110/73mmHg。神志恍惚,语言表述能力低。双瞳孔直径3mm,光反应灵敏,格拉斯哥昏迷指数(Glasgow coma scale,GCS)14分。右颈部、腹股沟区分别可触及直径约2cm、1.5cm质韧淋巴结。双肺叩诊清音,听诊未闻干湿啰音。心脏未见异常。腹软,肝、脾未触及,肝区无叩击痛,Murphy征(±),未见黄疸。左侧肢体活动自如,肌力5级;右侧肢体偏瘫,肌力0级。双下肢无水肿。
【实验室检查】
血常规:WBC 7.45×109/L,N% 92.1%,Hb 92g/L,PLT 120×109/L。
尿常规和便常规:未见异常。
凝血检查未见异常。D-dimer 0.1ng/L。
血气分析:pH 7.436,PaCO2 34.5mmHg,PaO2 82.7mmHg。
生化:ALT 174U/L,AST 241U/L,ALB 22.1g/L, CRP 38.3mg/L,血浆乳酸 6.58 mmol/L。
【胸部影像学】
胸部X线和胸部CT均可见双肺多发斑片状高密度影(图1),其中CT可见双肺实变、磨玻璃和支气管充气征(图2)。
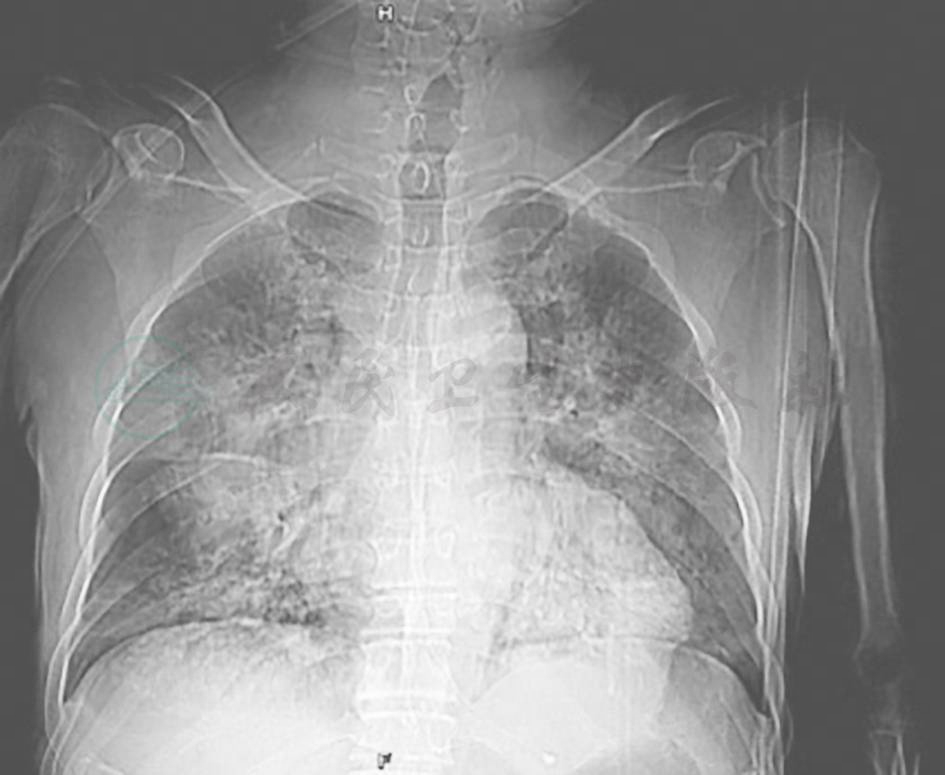
图1 X线胸片
X线胸片可见双肺多发片状高密度影
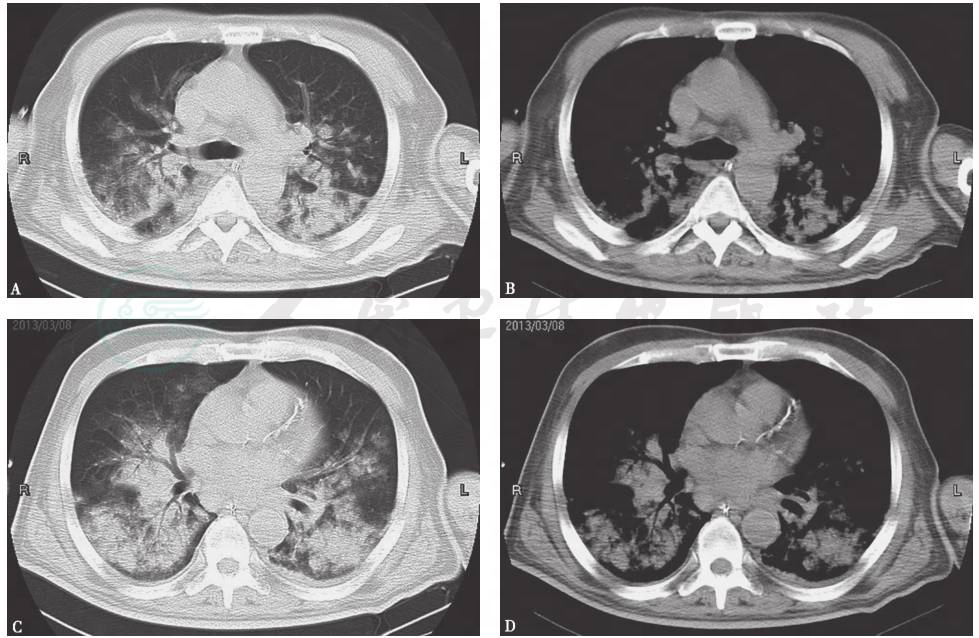
图2 胸部CT表现(2013-03-06)
胸部CT显示双肺多发高密度实变及磨玻璃密度影,边界欠清晰,可见支气管充气征,气管前间隙可见肿大淋巴结
(二)临床思辨
【临床特点】
1.患者为中年男性,在急性脑血管病康复过程中急性起病。
2.主要症状和体征为高热、咳嗽、少痰;浅表淋巴结可及肿大;肺部无明显啰音;右侧肢体偏瘫。
3.实验室检查提示外周血白细胞总数不高,中性粒细胞比例高、贫血、低白蛋白血症,肝功能异常、CRP增高、血乳酸增高。
4.影像学检查显示双肺斑片状实变、磨玻璃密度影,病灶进展快。
5.发病14天过程中,多种抗感染治疗(头孢哌酮/舒巴坦、氟康唑、伏立康唑、万古霉素)均无效,患者仍有高热,且肺内病变有加重趋势。
【思辨要点】
很多肺部疾病常见症状和体征(如咳嗽、咳痰、胸痛、呼吸困难、肺内湿性啰音或哮鸣音等)并无病因特异性,同一个症状/体征可由多种原因引起。本例患者病程中有发热、咳嗽症状,影像学检查可见双肺实变及磨玻璃影,具有肺部感染性疾病常见表现。对于疑似感染性肺疾病的病例,在确立诊断的过程中需要思考以下问题:
1.本例患者所患是不是感染性肺疾病?
本病例的特点为:①主要症状为发热、咳嗽、咳痰,胸部影像学检查见肺部阴影,外周血白细胞、CRP升高;②存在脑血管病,有误吸的风险;③在医院内起病,曾接受建立人工气道及机械通气。上述情况提示患者存在典型的肺部感染,且胸部病变以双下肺背部分布为主。患者在外院曾做痰液细菌学检查,发现肺炎克雷伯菌,也符合吸入性肺炎的特征。但是,经过针对常见肺部感染病原体的抗感染治疗,患者病情未见好转。这需要进一步分析原因,包括排查肺部非感染性疾病。
可引起类似上述肺部感染表现的非感染性疾病有如下几种:①风湿免疫病:临床表现除发热外,往往伴有肾、关节、皮肤、肌肉和血液等多系统损伤,单一集中累及肺组织者少见,并且累及肺组织时多表现为双肺弥漫性间质损伤或弥漫性肺泡出血;胸部影像学表现可为普通型间质性肺炎(UIP)、非特异性间质性肺炎(NSIP)和机化性肺炎等多种改变(图3)。本例患者无类似关联病症,故发生风湿免疫病性肺损伤的可能性不大,但仍需进一步检查相应临床指标以排除之。②急性或亚急性嗜酸性粒细胞性肺炎:表现为发热和肺部渗出性病变,同时有外周血、组织嗜酸性粒细胞增加。本病例根据现有临床资料,尚不能排除该病,需要进一步完善相关检查。③药物性肺损伤:本例患者没有特殊用药史,故发生药物性肺损伤的可能性不大。④肿瘤性肺疾病:也可出现发热伴肺部病变,如原发性肺非霍奇金淋巴瘤和中心性肺癌导致阻塞性肺炎伴空洞(图4)等。肺淋巴瘤往往表现为肺实变,病情进展的程度具有个体差异,因病理改变为淋巴瘤细胞浸润,一般不呈现空洞性改变,更罕见肺气囊样病灶。肺炎型肺癌胸部影像学表现可见肺部实变影(图5),经支气管镜、细胞学、组织病理学检查大多可明确诊断。本病例根据现有临床资料,尚不能排除该病,须进行血液肿瘤标志物、支气管镜等检查以进一步明确诊断。
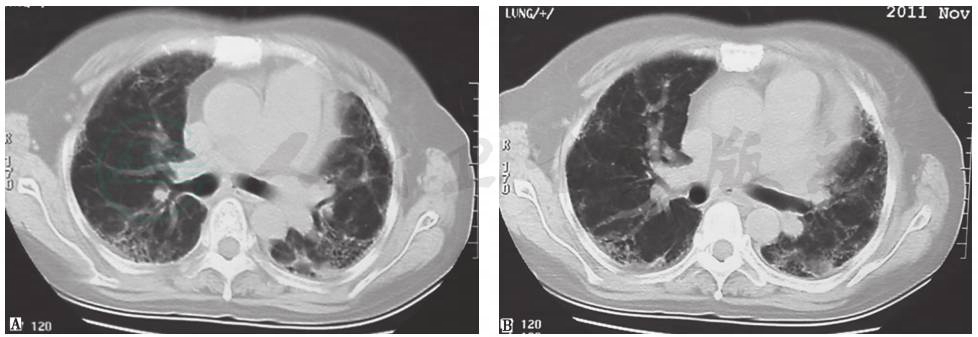
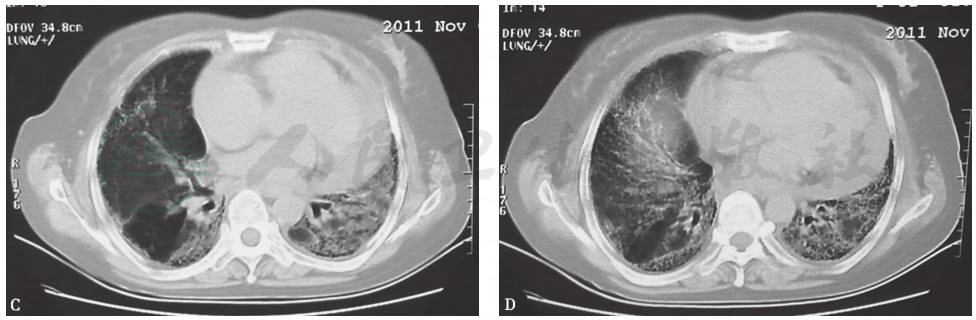
图3 硬皮病继发肺间质病变胸部CT表现
胸部CT可见双肺多发网状、磨玻璃影和牵拉性支气管扩张
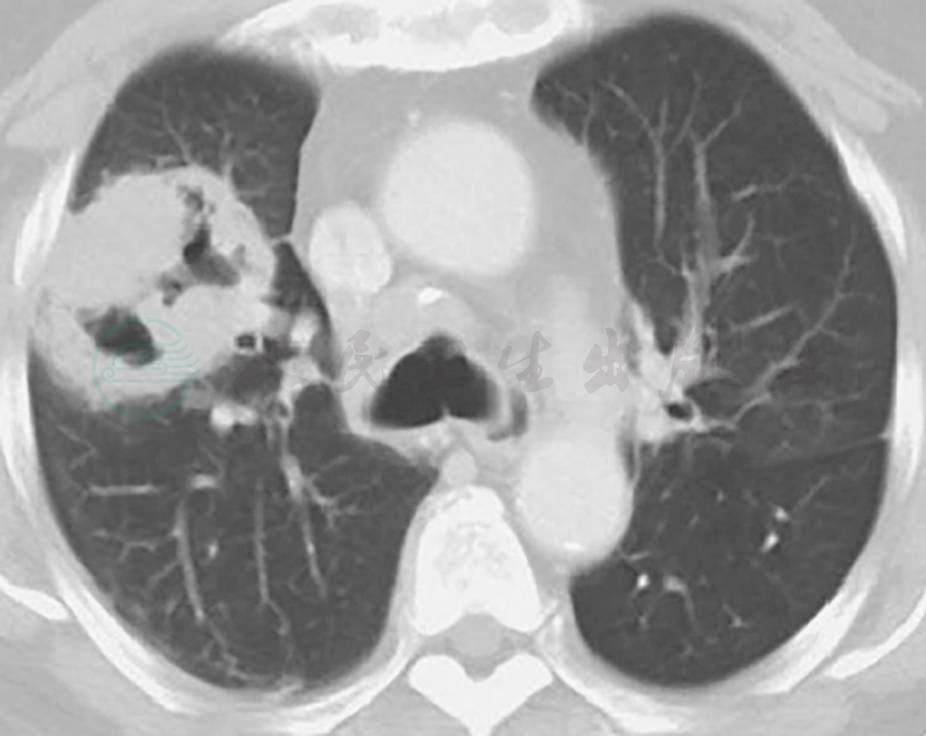
图4 右上肺鳞癌空洞胸部影像学表现
胸部CT显示右上肺空洞性肿块,可见毛刺,空洞内壁不光滑
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
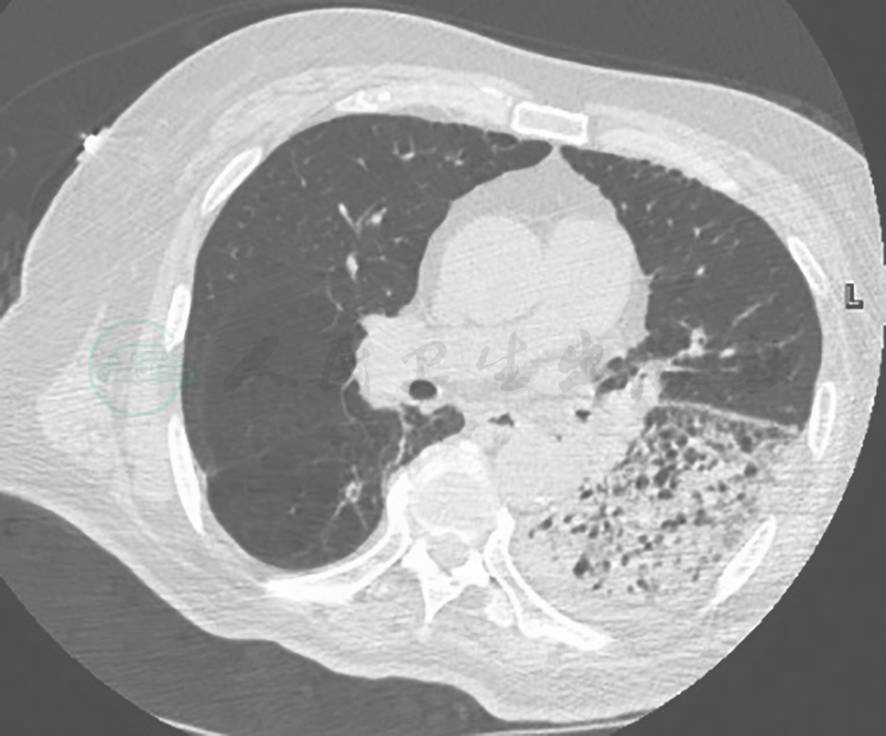
图5 肺炎型肺癌胸部影像学表现
胸部CT可见左下肺大片磨玻璃实变影
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
从现有资料分析,本病例仍以感染性肺疾病可能性大,但广谱抗感染治疗效果不佳,故考虑可能存在耐药菌、特殊病原体及肺外病灶。患者肝功能异常,有可能为临床诊断提供新的线索,如药物肝损伤和肝脏原发疾病等,需要完善相关检查,并进一步分析。同时,对于非感染性疾病,目前尚不能完全排除,需要进一步完善相关检查。
2.本例脑梗死患者是否存在感染性肺疾病?
本例患者有脑血管疾病基础,在住院治疗脑血管病期间出现呼吸道病变,临床上应首先考虑是否发生吸入性肺炎(图6)。本例患者无结构性肺病病史,原发非发酵菌(铜绿假单胞菌、鲍曼不动杆菌和嗜麦芽窄食单胞菌等)感染的可能性小,也不存在合并新发病原体感染、产生耐药病菌和原生质菌等状况,因此前一阶段抗感染治疗无效最可能的原因是抗感染药物未覆盖致病病原体。患者曾使用头孢哌酮、亚胺培南、万古霉素、氟康唑、伏立康唑治疗,所覆盖的病原体包括肺炎链球菌、流感嗜血杆菌、常见革兰阴性菌(肺炎克雷伯菌等)和厌氧菌、常见真菌、金黄色葡萄球菌等,未能兼顾非典型病原体(如肺炎支原体、肺炎衣原体和军团杆菌)和广泛耐药或全耐药革兰阴性杆菌,以及分枝杆菌、肺孢子菌等少见病原体。院内感染非典型病原体、病毒者比较少见,因此,对于本病例,要高度怀疑耐药革兰阴性菌感染可能。
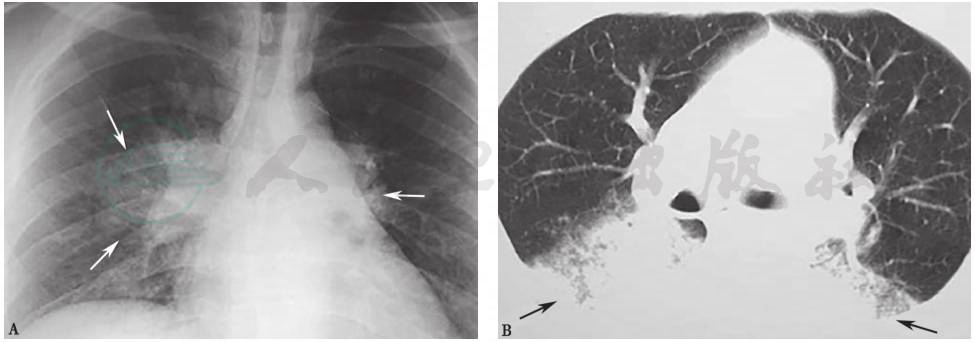
图6 吸入性肺炎胸部影像学表现
X线胸片(A)及胸部CT(B)可见双下肺渗出性病变
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
(一)临床信息
【实验室检查】
1.一般检查
血常规(多次检查):WBC 7.45~11.73×109/L,N% 68.2%~95.4%,Hb 70~118g/L,PLT 正常。ESR 62mm/1h。
肝功能:①入院时,ALT 174U/L,AST 241U/L,ALB 22.1g/L,Cr 65μmol/L;②保肝治疗后,ALT 125~301U/L,AST 115~241U/L。
血气分析:正常。
2.免疫相关检查
自身抗体(包括抗核抗体、抗dsDNA、Sm抗体、抗线粒体抗体等)阴性,免疫球蛋白(包括IgG、IgM、IgA、IgE)水平不高,血清血管紧张素转换酶(serum angiotensinconverting-enzyme,SACE)、血钙均在正常范围内。
3.感染相关检查
PCT 1.62μg/ml,CRP 135mg/L,PPD试验阴性,T-SPOT阴性;CD4、CD8计数在正常范围内;血清病原抗体(包括梅毒螺旋体、HIV、结核分枝杆菌、肺炎支原体、肺炎衣原体、军团杆菌等)均阴性;真菌检测(G试验和GM试验)均阴性。支气管肺泡灌洗液(BALF)流感病毒核酸检测阴性;血培养均阴性(2次);痰病原检测(包括普通细菌、真菌、抗酸染色和寄生虫)均阴性(5次);大便抗酸染色和寄生虫检测均阴性。
【支气管镜检查】
镜下见双肺各叶段支气管通畅,无明显分泌物,未见气管、支气管内明显异常(图7)。
BALF:细胞总数0.65×106/ml,巨噬细胞百分比75%,中性粒细胞百分比5%,嗜酸性粒细胞百分比2%,淋巴细胞百分比15%。
【影像学检查】
腹部X线平片及CT:未见肝区占位性病变,胆囊饱满(图8)。
腹部B超:见胆囊增大、胆汁淤积,未见脓肿、胆管扩张及结石。
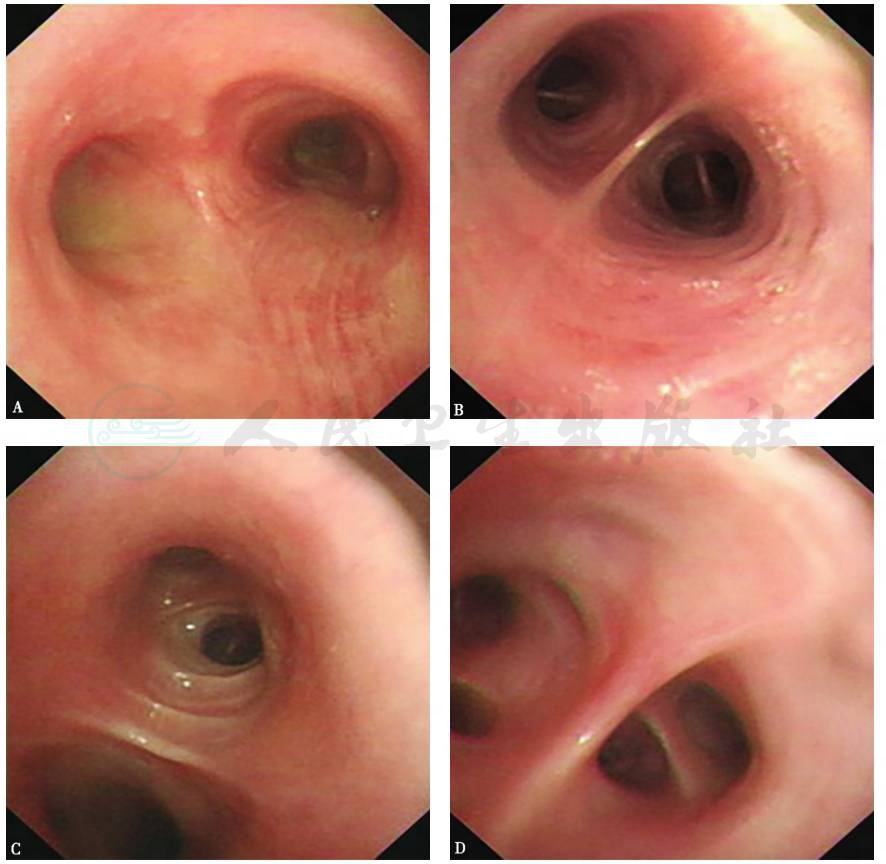
图7 支气管镜检查镜下表现
镜下见各叶段支气管通畅,未见明显分泌物及肿物
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
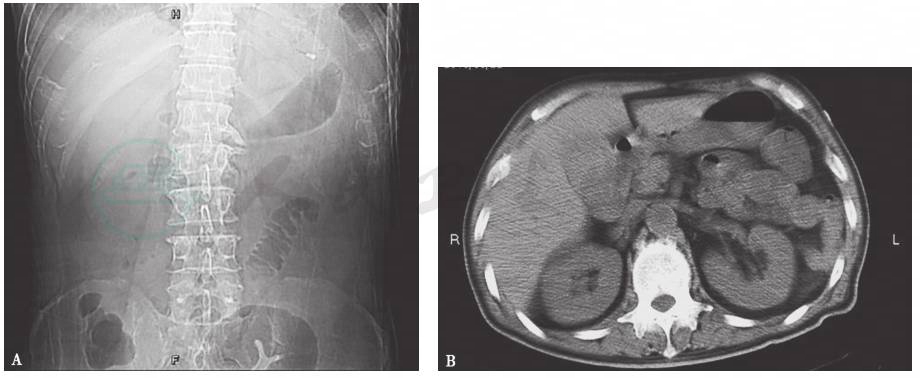
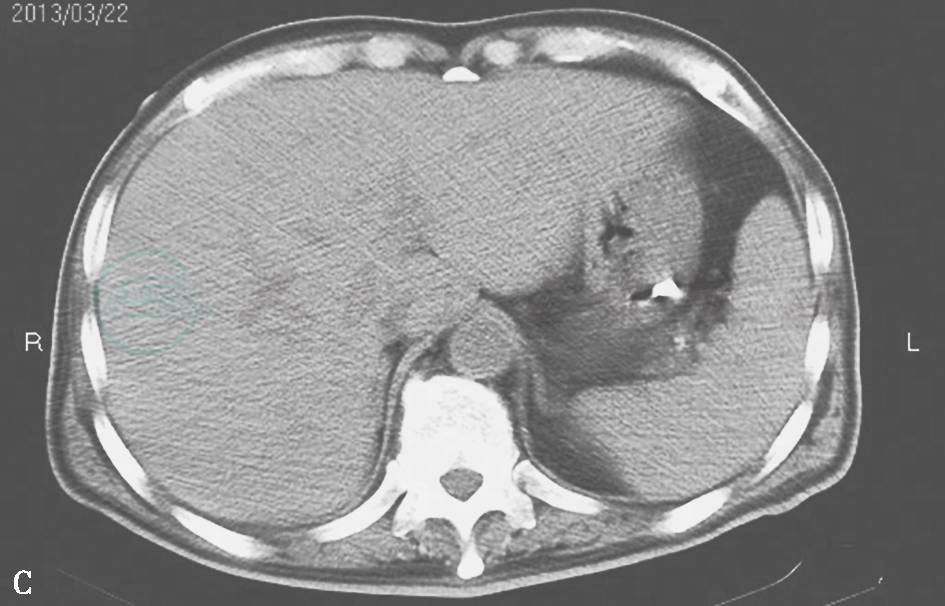
图8 腹部X线平片及腹部CT表现
腹部X线平片示轻度肠管积气(A);腹部CT示胆囊饱满,肝实质内未见占位及囊性病变(B、C)
【治疗过程】
对于本病例,临床考虑为感染性疾病可能性大,并且高度怀疑为耐药阴性菌感染,亦不排除前期治疗未能覆盖的非典型病原体,故先后给予哌拉西林钠他唑巴坦钠联合环丙沙星、莫西沙星、利耐唑胺、伏立康唑等经验性抗感染治疗,但效果不佳,患者肺部阴影未见明显吸收(图9)。
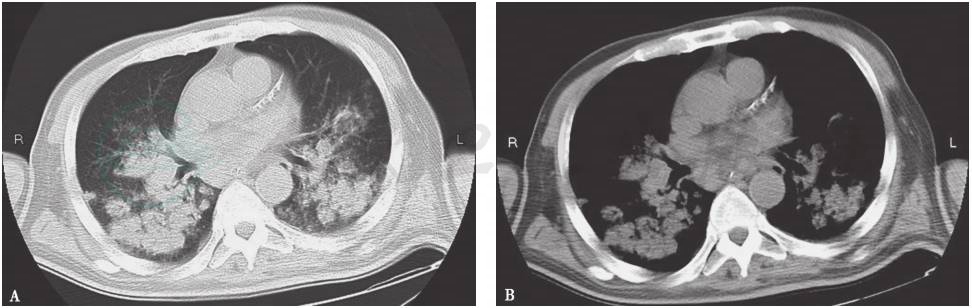
图9 复查胸部CT表现
调整方案继续抗感染治疗10天后,复查胸部CT,见双下肺病变吸收不明显
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
(二)临床思辨
患者入院后所做系列检查显示:①血沉增快,CRP、PCT高,提示炎症反应明显,但患者一般情况未见恶化趋势;②自身抗体均阴性,结合临床表现,基本可排除风湿免疫病;③支气管镜检查见肺内气道通畅、分泌物不多,未见阻塞的任何征象,故基本可以排除阻塞性原因所致的阻塞性肺炎;④胸部CT可见病灶以渗出性实变为主,患者肺部体征不明显且无低氧血症临床表现;⑤常规病原学检查结果均为阴性。根据上述检查结果及治疗反应(抗感染治疗效果不佳),考虑本病例为感染性疾病所致的可能性不大。
此时,应思考本病例如果是非感染性疾病所致,下一步可采取哪些检查措施,以明确诊断?
本例患者病程已近4周,期间比较规范地应用了多种抗感染药物,未见任何疗效,也无明显病情加重趋势。查体未见黄疸、肝区无叩击痛、腹软、Murphy征(±)。入院后的系列检查结果提示,机体存在明显炎症反应以及肝功能异常。肝CT未见占位性病变,胆囊饱满;B超见胆囊增大,胆汁淤积,未见脓肿、胆管扩张及结石。上述检查结果不支持急性肝胆系统感染的诊断。
综合分析各种临床表现及辅助检查结果,考虑本病例的炎症反应可能由非感染因素导致,发热、肺部阴影及肝酶升高可能是全身性疾病的表现。为了进一步鉴别诊断,可通过有创手段获取标本进行相关检测,包括CT引导下穿刺、B超引导下穿刺、气道超声内镜引导下穿刺和外科胸腔镜手术等。
(一)临床信息
【支气管镜检查】
镜下见各气管、支气管大致正常。于左肺下叶行TBLB,病理结果显示为肺间质少量炎症细胞浸润(图10),抗酸染色、PAS染色、六胺银染色均阴性。肺活检病理结果虽然仍不能明确诊断,但基本可以排除结核病和常见细菌、真菌感染。

图10 左下肺TBLB
(HE染色,200×)
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
【淋巴结活检及其他相关信息】
患者全身炎症反应明显,浅表及纵隔淋巴结肿大(图11),肝肺受累,应注意淋巴增殖性疾病,如结节病、淋巴瘤、肿瘤转移等。因实验室检查显示SACE不高,血钙正常,BALF淋巴细胞百分比不高,TBLB病理未见肉芽肿病变,不支持结节病;支气管镜检查未见支气管腔内占位性病变,胸部CT未见肺部占位性病变,肿瘤转移诊断依据不足。
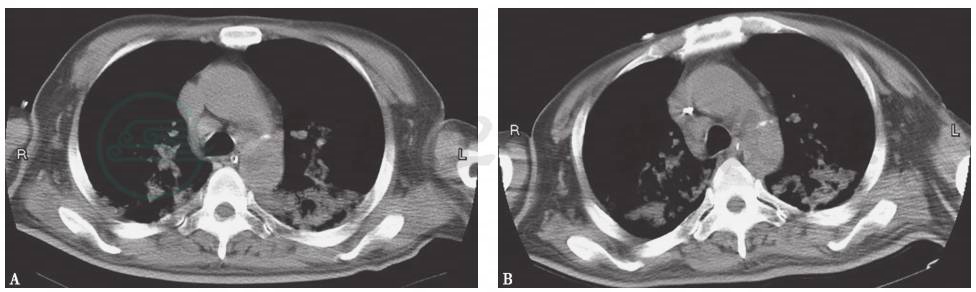
图11 胸部CT表现
胸部CT可见纵隔淋巴结肿大,抗感染治疗前后肺内高密度阴影无变化
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
在此情况下,明确肿大淋巴结性质对下一步诊断意义重大。遂在局部麻醉下,对患者实施右锁骨上淋巴结活检。病理检查可见淋巴滤泡及窦组织结构尚存,窦内脂肪化生,可见大量淋巴滤泡,套区细胞增生,滤泡间区及副皮质区可见浆细胞浸润(图12);免疫组化CD20、CD3、CD21、CD79a阳性,Ki67指数60%。病理表现符合浆细胞型Castleman病。
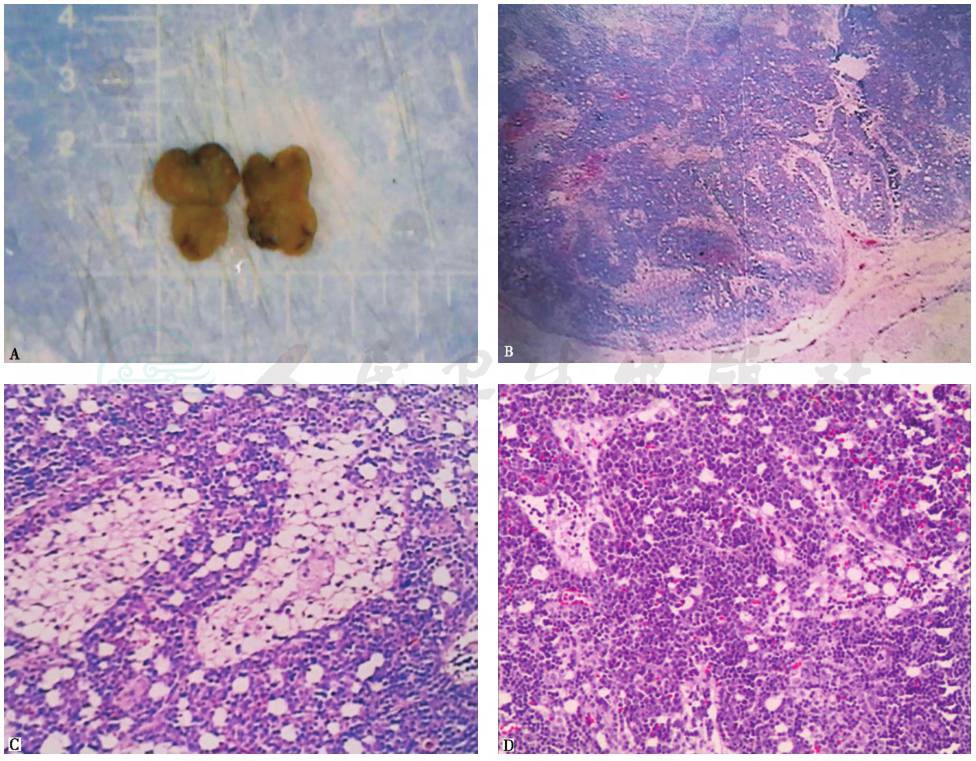
图12 淋巴结活检病理表现
A.右锁骨上淋巴结大体标本;B.淋巴结病理(HE染色,10×):滤泡间区及副皮质区可见大量浆细胞样淋巴细胞增生; C、D.淋巴结结构部分保存,滤泡减少,淋巴窦扩张,区间可见大量浆细胞(HE染色,200×)
引自:主编:.呼吸系统疑难病例诊疗辨析.第1版.ISBN:978-7-117-26415-0
最后诊断:浆细胞型Castleman病。
(二)临床思辨
经过一系列经验的、循证的临床诊断、治疗过程,本病例最终诊断为浆细胞型Castleman病(Castleman's disease,CD),就此也可解释为何普通经验性抗感染治疗无效。
本例患者发病前期,按吸入性肺炎治疗,符合临床规范;肝功能异常,考虑为药物损伤或感染继发所致,也符合常理。但是,对于广谱抗感染治疗无效的“肺炎”表现,需要慎重分析是否确实为感染所致。在合并不能用常见原因解释的肺外器官损害时,应考虑可能存在全身性疾病,不能盲目调整抗菌药物,而应积极进行相关检查。
CD属原因未明的慢性淋巴组织增生性疾病,又名巨大淋巴结增生症、血管滤泡性淋巴样增生症、淋巴结错构瘤等,1956年首次报道。其临床表现无特异性,主要依靠病理检查来明确诊断。免疫调节异常可能是CD的始发因素,如AIDS患者可同时发生CD和Kaposi肉瘤,少数CD可转化为Kaposi肉瘤。有学者认为,该病与人类8型疱疹病毒(human herpes virus 8,HHV-8)感染有关。也有学者提出,该病与白介素-6(interleukin-6,IL-6)过度产生相关。CD的病理分型包括透明血管(hyaline vascular,HV)型、浆细胞(plasma cell,PC)型和混合型;临床分型包括单中心型和多中心型。其临床表现为多部位淋巴结肿大,发热、乏力、盗汗、体重下降等全身症状,并且可有肾病综合征、淀粉样变、贫血、低白蛋白血症等多系统累及表现,预后差。CD最常见纵隔和肺门淋巴结肿大,多中心型CD可侵犯肺实质,多表现为淋巴细胞性间质性肺炎(LIP),可见大量浆细胞在肺间质内浸润。胸部CT表现主要为小叶中心性分布的磨玻璃样小结节病灶,边缘模糊,小叶间隔增厚以及薄壁肺气囊。
Castleman病是一种少见病,病因仍不明,临床表现无特异性,主要依靠病理检查来明确诊断。本例患者因脑血管病住院卧床治疗,于院内出现高热、呼吸道症状、肺部阴影,痰液检查发现致病菌,但是强有力的抗感染治疗收效甚微,同时持续存在肝功能异常使得诊断更加扑朔迷离,最终经淋巴结活检病理结果证实为Castleman病。
(于洪志 武俊平)
1.Castleman B,Towne V.CASE records of the Massachusetts General Hospital weekly clinicopathological exercises :case 40011.N Engl J Med,1954,250(1):26-30.
2.张泽英,蒋婧瑾,周建英.胸部受累的巨淋巴结增生症10例临床分析.中华结核和呼吸杂志,2008,32(4):268-271.
3.Barua A,Vachlas K,Milton R,et al.Castleman’s disease-a diagnostic dilemma.Journal of Cardiothoracic Surgery,2014,19:170.
4.田欣伦,葛莉,徐作军,等.累及肺实质的多中心性巨淋巴结增生的临床及病理特征.中华结核和呼吸杂志,2014,37(5):337-341.













