(一)病例信息
【病史】
男性患者,68岁,因咳嗽、咳痰4个月余,于2010年9月15日入院。患者于2010年5月开始咳嗽,咳少量白痰,伴轻度活动后气短,当时未诊治。6月24日,患者于当地医院就诊,胸部CT表现疑似感染,使用莫西沙星治疗1周,咳嗽好转,无咯血及明显呼吸困难,但仍有咳痰,遂来我院门诊就医。门诊给予患者经验性抗菌治疗后,复查胸部CT,未见好转,遂将患者收住入院以进一步诊疗。病程中,患者无发热、咯血、胸痛、盗汗、消瘦、声嘶、吞咽困难、腹痛等,精神、睡眠尚可,食欲欠佳,体重有下降。
患者患类风湿关节炎40年,长期服用中药汤剂治疗,4年前起至今口服泼尼松、甲氨蝶呤、来氟米特、美洛昔康等治疗;9年前曾有短暂性脑缺血发作(transient ischemic attack,TIA),3年前和2年前分别行左侧及右侧髋关节置换术(具体不详);曾吸烟(30包年),近半年戒烟;否认家族遗传性疾病病史。
【体格检查】
体温36.4℃,呼吸15次/分,心率79次/分,血压120/65mmHg,SpO2 95%;浅表淋巴结未触及肿大,各关节无红肿,双手掌及双足尺侧偏斜;双肺未闻干湿啰音;心律齐,各瓣膜听诊区未闻病理性杂音;腹部无明显异常;双下肢不肿。
【实验室检查】
血常规、肝肾功能正常,尿常规、大便常规+潜血正常,ESR 39mm/1h,CRP 75.8mg/L,免疫球蛋白定量正常,肿瘤指标、肺癌筛查阴性,抗核抗体、抗双链DNA抗体、ENA、抗中性粒细胞胞质抗体阴性。
【影像学检查】
胸部CT(2010年6月24日):两下肺近胸膜处多发团块影、索条影,纵隔及左肺门淋巴结肿大、部分融合,最大淋巴结位于气管隆嵴下,大小约6.3cm×4.3cm,淋巴结中心出现低密度影(图1)。
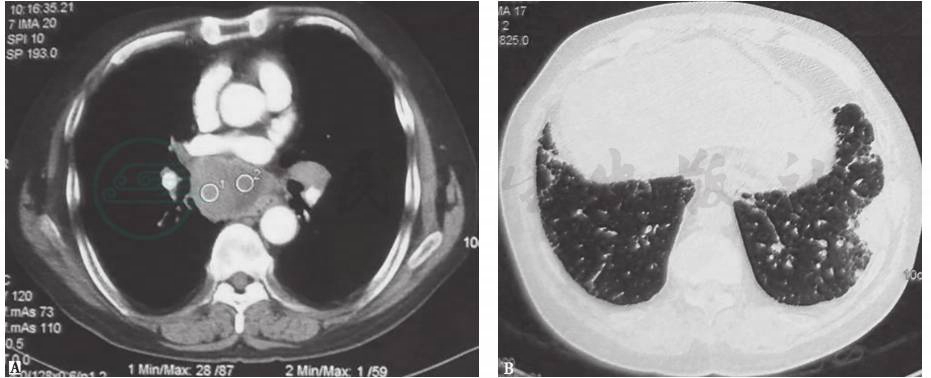
图1 胸部CT表现(2010-06-24)
胸部CT纵隔窗显示隆嵴下肿大淋巴结肿大融合成团,中心低密度影(A);肺窗显示左下肺近胸膜处斑片团块影(B)
复查胸部CT(2010年9月14日):胸膜下部分团块空洞形成,原纵隔内隆嵴下肿大淋巴结内可见空洞影,空洞形态有变化,部分与食管相连;双侧腋窝和纵隔内肿大淋巴结较前增大;双侧胸膜增厚较前明显,右侧叶间裂较前增厚;食管下段管壁增厚,食管旁淋巴结较前增大(图2)。
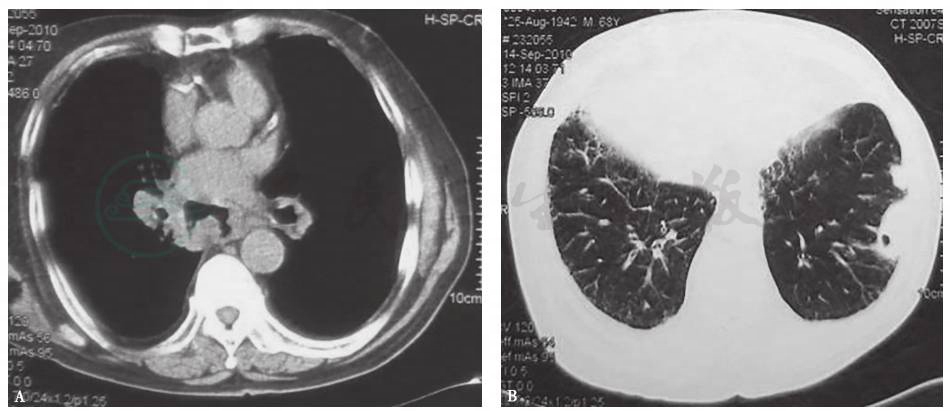
图2 胸部CT表现(2010-09-14)
胸部CT纵隔窗显示隆嵴下淋巴结原低密度区域出现空腔,部分与食管相连(A);肺窗显示左下叶胸膜下团片影内出现小空洞影(B)
【支气管镜检查】
支气管镜下见气管隆嵴、右中下叶分嵴增宽,右主支气管、中间段黏膜粗糙充血。超声引导下经支气管镜下纵隔淋巴结穿刺活检结果显示大量淋巴细胞、少许组织细胞及挤压的纤毛柱状上皮,未见瘤细胞;右下叶开口处黏膜活检显示慢性炎症。
(二)临床思辨
【临床特点】
1.患者为老年男性,病程呈慢性。
2.临床表现为咳嗽、咳痰,无反复发热、咯血,无明显呼吸困难。
3.经验性抗生素治疗无明显疗效。
4.既往有类风湿关节炎、TIA及髋关节置换史,目前仍服用激素及免疫抑制剂;有长期吸烟史。
5.胸部影像学检查显示气管隆嵴下淋巴结明显肿大,其内部出现空腔影;左下肺近胸膜实变影,伴有小空洞影。
【思辨要点】
1.本病例纵隔淋巴结肿大、肺部阴影是感染性疾病还是非感染性疾病所致?
本例患者为老年男性;呈慢性病程;以咳嗽、咳痰为主要表现,无反复发热、呼吸困难;既往有类风湿关节炎病史,长期服用激素和免疫抑制剂。胸部CT表现为纵隔淋巴结明显肿大,并形成坏死、空洞,伴有胸膜下团块,部分有小空洞形成。
在感染性疾病中,首先需要考虑结核分枝杆菌感染的可能。但患者在病程中未出现发热,经支气管镜下纵隔淋巴结穿刺未见干酪性坏死性肉芽肿,故为结核的可能性不大。此外,因患者在病程中未出现发热,故患普通感染性疾病可能性不大;真菌感染罕见导致纵隔淋巴结肿大。
因此,综合考虑患者病史、临床表现及辅助检查特点,本病例应以非感染性疾病可能性大。
2.本病例可能是哪种肺部非感染性疾病?
可引起纵隔淋巴结明显肿大、肺部阴影的疾病有结节病、淋巴增殖性疾病、肺癌和远隔部位恶性肿瘤转移等。
(1)结节病
好发于中年女性,常起病隐匿,临床表现不典型,部分病例为体检所发现。部分结节病病例可同时合并某些自身免疫性疾病。结节病典型的胸部CT表现为纵隔和双侧肺门淋巴结肿大,肺内结节以沿淋巴管分布的周边型小结节为主。经支气管镜及相关镜下操作获取标本,如经支气管镜淋巴结活检、经支气管肺活检以及支气管肺泡灌洗液分析等,对诊断结节病有很高价值。淋巴结活检可见非干酪坏死性上皮样肉芽肿。淋巴结坏死在结节病病例中罕见。本例患者的胸部CT、支气管镜及其他相关检查结果,不足以支持诊断结节病。
(2)淋巴增殖性疾病
如淋巴瘤、Castleman病等,均可出现多发纵隔淋巴结肿大。淋巴瘤患者可出现淋巴结坏死,伴有肺内结节和团块影;Castleman病较为罕见,患者很少出现淋巴结坏死,多伴有贫血、免疫球蛋白增高等系统性表现。本病例目前诊断为此类疾病的相关证据不足。
(3)肺或食管恶性肿瘤转移
本例患者有左下肺胸膜下阴影,伴纵隔淋巴结肿大,需要警惕肺部恶性肿瘤转移可能。肺癌中可致巨大纵隔淋巴结肿大的,以小细胞肺癌多见。因肿瘤组织生长过快,局部可以出现内部坏死、空洞形成等表现。部分小细胞肺癌患者原发灶可以很小,但转移灶很明显。本例患者的肺内阴影与典型小细胞肺癌影像表现有所不同,且支气管镜下淋巴结活检结果不支持小细胞肺癌诊断。另外,本病例胸部CT显示食管下段管壁增厚,伴纵隔淋巴结肿大,需要警惕食管恶性肿瘤。但患者无明显消化道症状,经支气管镜淋巴结穿刺活检未见瘤细胞,诊断食管恶性肿瘤证据不足。必要时,可行经皮肺穿活检、胃镜等来进一步明确诊断。
(4)类风湿关节炎
患者既往有类风湿关节炎多年,一直未规律治疗。类风湿关节炎的肺内表现可包括肺内结节、间质性肺病、支气管扩张及胸膜病变等,但纵隔淋巴结明显肿大并不多见,因此,难以用类风湿关节炎胸部受累来解释本病例的全部表现。但是,类风湿关节炎会合并多种肿瘤性疾病,从本例患者影像学表现分析,需要高度警惕此种可能(需要获得病理诊断)。
本病例经支气管镜及相关检查未获得阳性结果,为明确诊断,下一步考虑:请胸外科会诊,明确能否行经纵隔镜或胸腔镜行纵隔淋巴结活检;也可以请消化科会诊,明确是否可以行胃镜检查,排除食管瘘;必要时,可以行CT引导下经皮肺穿刺活检。
(一)临床信息
【辅助检查】
血清蛋白电泳正常,免疫固定电泳均阴性,T-SPOT阴性。
便潜血(3次)阳性。痰细菌、真菌涂片及涂片抗酸染色、弱抗酸染色及痰细菌培养、真菌培养、找瘤细胞(各3次)均阴性。
口服泛影葡胺上消化道造影后立即行胸腹部CT检查,可看到泛影葡胺进入纵隔内空腔,考虑存在食管瘘。
胃镜检查:镜下见距门齿30~32cm、食管右前壁环腔1/2处有溃疡型肿物,不排除存在食管瘘。于溃疡边缘取4块活检样本,病理结果为食管黏膜下及肌壁内大量异形细胞浸润,免疫组化[AE1/AE3(上皮+),CD20(++),CD3(+),CD79a(++),Ki-67指数98%]证实浸润的异形大细胞为CD20阳性淋巴瘤细胞,诊断B细胞淋巴瘤(弥漫大B细胞型)(图3)
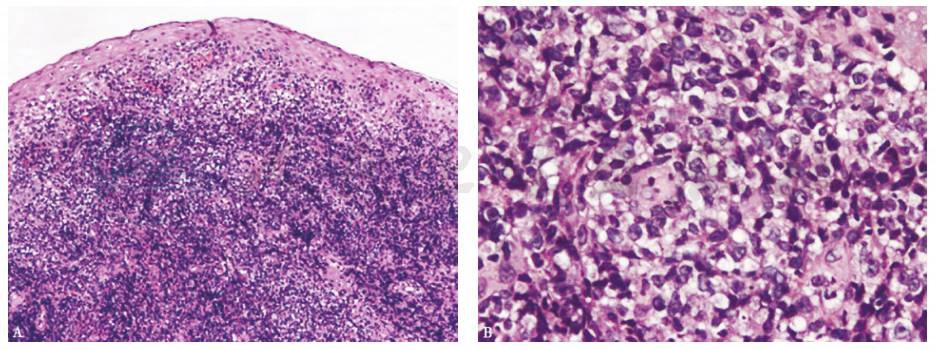
低倍镜下(HE染色,50×)见食管黏膜下及肌壁内大量异形细胞浸润(A);高倍镜下(HE染色,400×)可见食管黏膜下弥漫成片的异形大细胞(B);
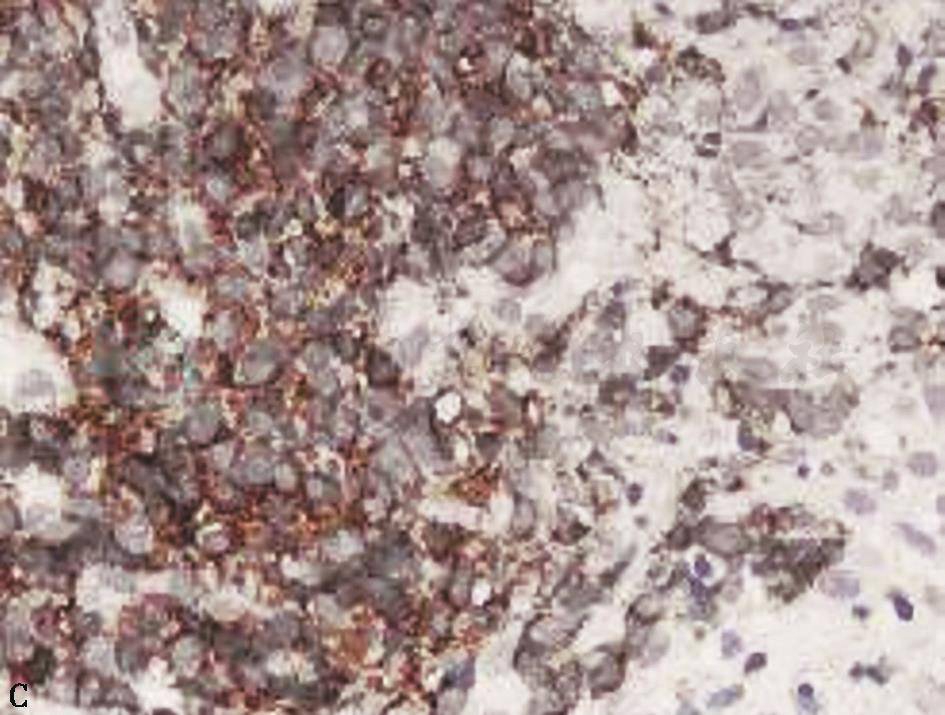
免疫组化(CD20,400×)证实浸润的异形细胞为CD20阳性的淋巴瘤细胞(C)
图3 食管黏膜活检病理表现
最后诊断:非霍奇金淋巴瘤(弥漫大B细胞型),食管瘘。
【治疗过程】
1.对症支持治疗
明确患者存在食管瘘后,采取禁食、禁水、静脉营养支持,并行经皮内镜引导下胃造瘘术(percutaneous endoscopic gastrostomy,PEG)给予胃肠内营养支持。期间患者曾出现低到中度发热,使用头孢拉定联合甲硝唑后,体温恢复正常。
2.病因治疗
鉴于弥漫大B细胞型淋巴瘤为侵袭性淋巴瘤,且本病例淋巴瘤分期为Ⅳ期B,预后差(5年生存率不足30%),肿瘤生长迅速,已侵蚀食管,需尽早化疗。因病理结果提示CD20强阳性,故化疗方案可选择R-CHOP方案。又因患者存在食管瘘,第一疗程化疗方案中暂不使用激素。血液科认为,本例患者化疗风险高,可能出现纵隔、食管瘘进一步扩大、食管出血以及继发感染、化疗后溶瘤综合征、消化道大出血等严重并发症。患者及家属详细了解病情后,表示理解可能的并发症,同意进行化疗。在R-CHO(利妥西单抗+环磷酰胺+表柔比星+长春地辛)化疗结束当日,患者出现凶险的消化道大出血,经过积极抢救无效死亡。
(二)临床思辨
本例患者为老年男性,因咳嗽、咳痰起病,进一步检查发现纵隔淋巴结肿大,局部逐渐出现空腔影、肺部阴影,支气管镜检查及经支气管镜黏膜活检、淋巴结活检均未明确诊断。后经进一步检查,发现食管瘘,瘘口周围黏膜活检明确诊断为弥漫大B细胞型淋巴瘤。患者肿瘤进展迅速,已侵及周围脏器(食管、局部淋巴结等),属于终末期,虽经积极的化疗等治疗,病情仍进一步进展,最终死于消化道大出血。
纵隔淋巴结肿大伴食管瘘多见于食管癌转移、肺癌转移或肿瘤治疗(手术、化疗、放疗或激光治疗)后并发症。其纵隔淋巴结肿大的原因主要是肿瘤发生淋巴结转移,食管瘘的原因大多是肿瘤本身侵及食管壁或肿瘤治疗导致食管穿孔。非霍奇金淋巴瘤以纵隔淋巴结肿大起病并侵及食管、出现食管瘘者非常少见。本例淋巴瘤并发食管瘘的原因不清楚,可能与纵隔内肿大的淋巴结内组织坏死,逐渐侵袭食管壁有关。食管纵隔瘘是食管-气管瘘/支气管瘘的早期表现,其起病隐匿,不易被发现。食管瘘是淋巴瘤少见的致命并发症。
恶性肿瘤合并食管瘘治疗难、预后差,常需要置入食管支架或手术切除瘘口以避免反复呼吸道感染和纵隔炎。这类患者的肠内营养支持方式主要有:①经鼻放置空肠营养管:这种操作可能会使食管瘘口增大,甚至出现将营养管置入纵隔淋巴结空腔内的可能;②经皮放置PEG管:可减少胃-食管反流,且留置时间长、手术风险小,但术后可能出现瘘口增大,尤其是在化疗后,所以应尽量在化疗前置入PEG管;③开腹行胃空肠造瘘:创伤大,伤口愈合时间长,可能影响化疗时机;④放置食管支架:一般为非可取性支架,置入后出现再狭窄的概率较高,本例患者瘘口大,支架可能难以封堵瘘口。
关键治疗是针对肿瘤的治疗,R-CHOP是弥漫大B细胞淋巴瘤的推荐治疗方案。本例患者因为存在食管病变,疗程初选用的是R-CHO方案,但最终还是因消化道大出血去世。患者化疗后出现消化道大出血死亡可能由于化疗后溶瘤导致瘘口增大,或者是淋巴瘤组织累及周围血管所致。因此,早诊断、早发现食管瘘、早治疗是改善这类患者预后的关键。
本病例隐匿起病,呈慢性病程,以常见的呼吸系统症状——慢性咳嗽、咳痰为主要表现,进一步检查才发现纵隔肿物、肺部阴影,继之出现纵隔肿物内空洞影,最后确诊为弥漫大B细胞淋巴瘤、食管瘘。但因病情已处于终末期,且进展快,化疗过程中,患者出现消化道大出血。食管-纵隔瘘在临床上罕见,在纵隔肿物内出现含气空洞时,建议尽早行泛影葡胺消化道造影术,有可能早期发现这一临床问题,并且相对安全,检查性价比高。绝大部分食管-纵隔瘘患者有肿瘤性基础病,是很难解决的临床问题。针对食管瘘,采取禁止经口进食水、胃肠内营养等措施,尤其及早确诊基础病并采取针对性治疗,可能是改善预后的关键。
(黄慧 徐作军)
1.Rodriguez AN,Diaz-Jimenez JP.Malignant respiratory-digestive fistulas.Curr Opin Pulm Med,2010,16:329-333.
2.Papp JP,Penner JA.Esophagomediastinal fistula in Hodgkin’s disease.Postgrad Med,1970,48:180-183













