(一)病例信息
【病史】
女性患者,60岁,因发现右侧腮腺及颈部肿物3年余,肺部阴影1年就诊。患者于3年前无意中发现右侧腮腺区肿物,未予诊治。其后,肿物渐增大,并出现多发颈部淋巴结肿大。2009年12月,患者于当地医院就诊:查血常规WBC 1.31×109/L,N% 21.4%,单核细胞百分比39.7%,Hb 125g/L,PLT 127×1012/L;B超示右侧腮腺区低回声结节,右侧颌下、锁骨上多发低回声结节;2010年1月胸部CT示左肺上叶大片状高密度渗出实变影,左肺下叶及右肺多发散在小片状高密度渗出灶;右侧腮腺切除及颈部淋巴结活检病理结果符合涎腺黏膜相关淋巴组织(mucosa associated lymphoid tissue,MALT)淋巴瘤。当时,患者未进行放化疗。2010年7月,患者自觉乏力明显,无发热、咳嗽、呼吸困难等;同年9月,复查胸部CT示肺内病变进展,左上肺大片实变,其内见较大囊泡影。2010年11月9日,患者来我院诊治。
患者既往身体健康;无高血压、糖尿病病史,否认传染病病史;不嗜烟酒;无特殊家族遗传性疾病病史。
【体格检查】
患者生命体征平稳;右侧颌下、颈部及锁骨上窝可触及多枚肿大淋巴结,最大者直径1.5cm,质韧,活动度欠佳,无压痛;双肺未闻干湿啰音;心、腹查体未见异常,双下肢不肿。
【影像学检查】
胸部CT可见左肺上叶大片状高密度渗出实变影,左肺下叶及右肺多发散在小片状高密度渗出灶(图1);随着病情发展,可见左上肺实变阴影内囊泡影(图2)。
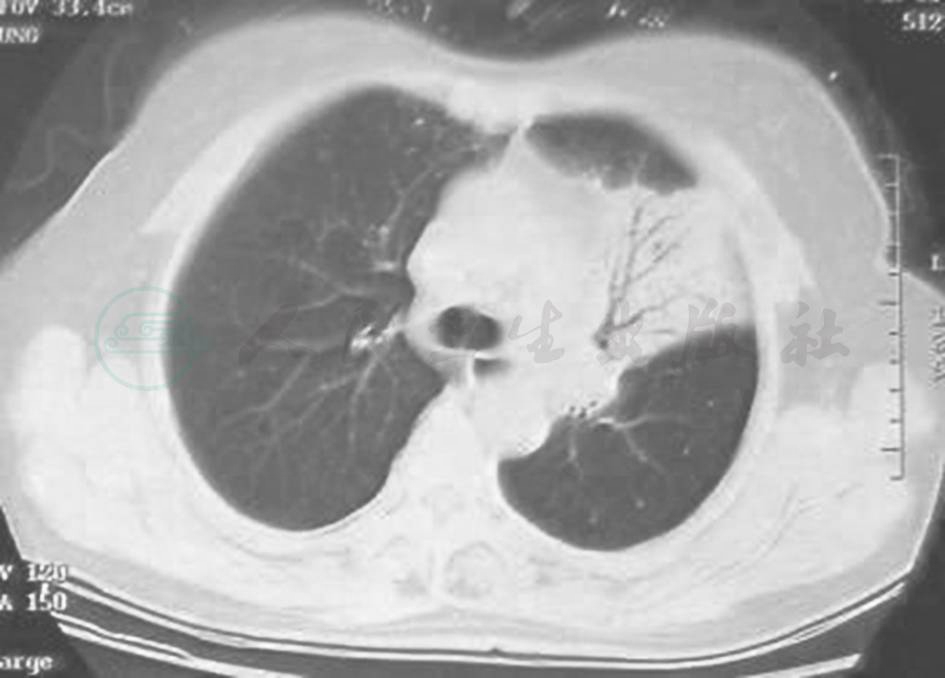
图1 胸部CT表现(2010-01)
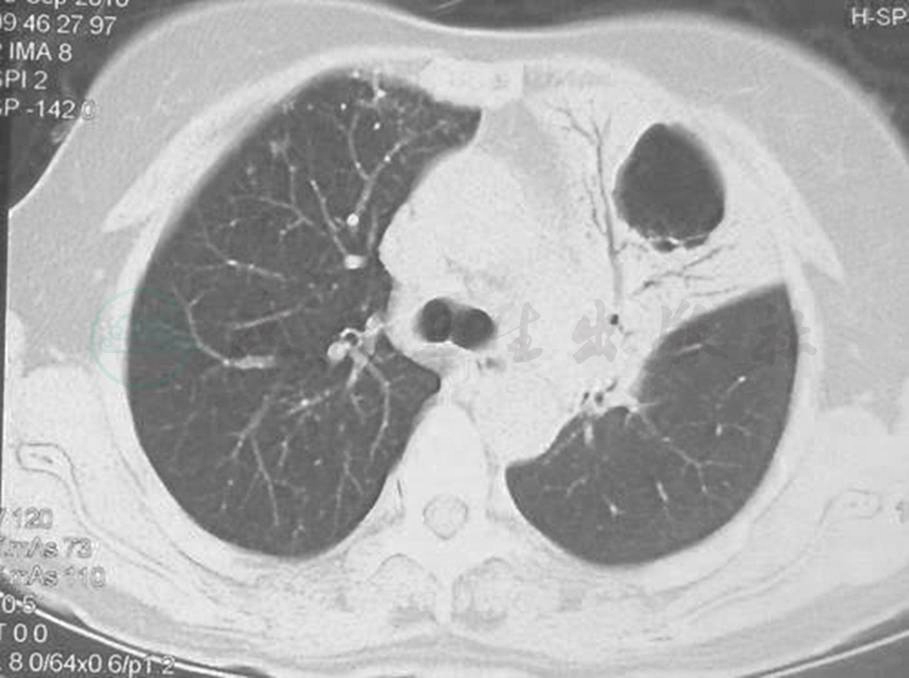
图2 胸部CT表现(2010-09)
(二)临床思辨
【临床特点】
1.患者为老年女性,隐匿起病,病程呈慢性。
2.患者因腮腺及颈部肿物就诊时发现肺部实变,未进一步处理,后逐渐出现乏力,实变区域内出现囊泡影,但呼吸系统症状不明显,无发热。
3.患者既往身体健康,不嗜烟酒。
4.腮腺及颈部肿物切除术后病理示涎腺黏膜相关淋巴组织淋巴瘤;胸部CT提示左上肺实变,并见实变病灶内出现囊泡影。
【思辨要点】
本例患者所患是感染性疾病还是非感染性疾病?
肺部实变可以由多种病因引起,包括感染性和非感染性疾病。
(1)感染性疾病
多种病原体所致的社区获得性肺炎(如肺炎链球菌、支原体等感染)以及多种真菌(如曲霉菌、念珠菌、隐球菌等)和结核分枝杆菌肺感染等都可以表现为肺内实变。但本例患者在整个临床过程中,无明确发热等感染中毒症状,9个月来未针对肺部阴影进行处理,而肺部阴影并无进一步增大。这些表现都与感染性肺部疾病不符。因此,本例患者的临床表现为非感染性疾病所致可能性大。
(2)非感染性疾病
常见的可引起肺部实变阴影的非感染性疾病有隐源性机化性肺炎(COP)、亚急性/慢性嗜酸性粒细胞肺炎、淋巴瘤等特殊肺部肿瘤。
COP:患者多在50~60岁,一般呈亚急性病程,临床上常表现为低-中度发热,咳嗽、活动后气短或呼吸困难,部分患者可以表现为呼吸困难进行性加重,少部分患者可以伴有咯血、胸痛等症状。胸部影像学表现以近胸膜分布的大片实变影最为常见,少部分患者可以表现为局限性团片影、反晕征、结节影等。肺病理表现为细支气管及肺泡腔内机化,炎性细胞不多见。一般而言,糖皮质激素对该病有明显疗效,但部分患者容易在糖皮质激素减量或停用后复发。
嗜酸性粒细胞肺炎:尤其是慢性嗜酸性粒细胞肺炎。该病患者多为50岁左右女性,既往有哮喘史;胸部CT主要表现为肺部实变影;外周血和肺内嗜酸性粒细胞水平明显升高;临床上常表现为低-中度发热,活动后气短、咳嗽等;对糖皮质激素反应良好,但复发率高。
肿瘤性疾病:多种类型的淋巴增殖性疾病、肺泡癌等肺部肿瘤性疾病也可以出现肺内实变影,病程进展可以非常缓慢。这类患者胸部CT主要表现为肺部实变,常伴有囊泡影。本例患者有涎腺黏膜相关淋巴组织淋巴瘤病史,因此应重点关注该病的可能。
综上所述,本例患者所患为肺部非感染疾病可能性大,尤其应重点考虑低度恶性肺部肿瘤性疾病,特别是黏膜相关淋巴组织淋巴瘤,可以行经皮肺穿活检、外科肺活检等以进一步明确。
(一)临床信息
【辅助检查】
血常规:WBC 1.54×109/L,N% 41.3%,单核细胞百分比11.7%,Hb 137g/L,PLT 120×109/L。
尿、便常规未发现异常;肝肾功能、ESR、CRP、ANA、ENA、ANCA、免疫球蛋白、T-SOPT均正常。
诱导痰真菌涂片、痰涂片抗酸/弱抗酸染色及痰细菌培养、真菌培养、找瘤细胞(各2次),均阴性。
骨髓穿刺、骨髓涂片未见明显异常。
口腔科检查未见明显口干燥征,眼科检查未见明确眼干燥征。
正电子发射计算机断层显像(PET-CT)检查示右侧腮腺术后改变,右侧颌下颈部多发代谢增高淋巴结,左上肺代谢增高实变影(内见钙化灶),颈、胸、腹部和盆腔其余部位未见明确代谢异常增高灶。
支气管镜检查:镜下见左肺固有上叶支气管黏膜充血;左肺上叶支气管肺泡灌洗液未查见瘤细胞;左肺上叶黏膜活检示慢性炎症伴淋巴组织增生。
2009年腮腺病理标本重新染色(图3):未见淋巴结明确受累,免疫组化CD20、CD79a均阳性,Bcl2、TdT均阴性,Ki-67指数为20%,符合MALT淋巴瘤表现。
左上肺经皮肺穿刺活检:病理结果符合MALT淋巴瘤(图4),免疫组化Bcl2阳性、CD20阳性、CD23阴性、CD3(散在)阳性、CD5(散在)阳性,Ki-67指数约10%。
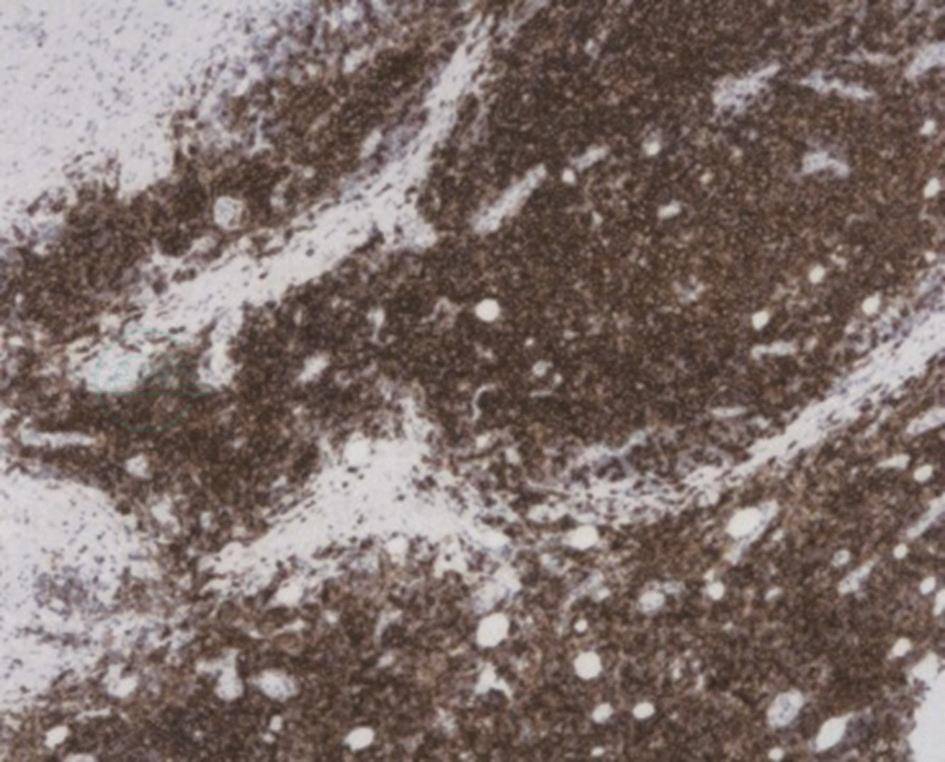
图3 腮腺病理免疫组化(CD20染色,60×)
正常腮腺结构消失,大量CD20阳性肿瘤细胞浸润
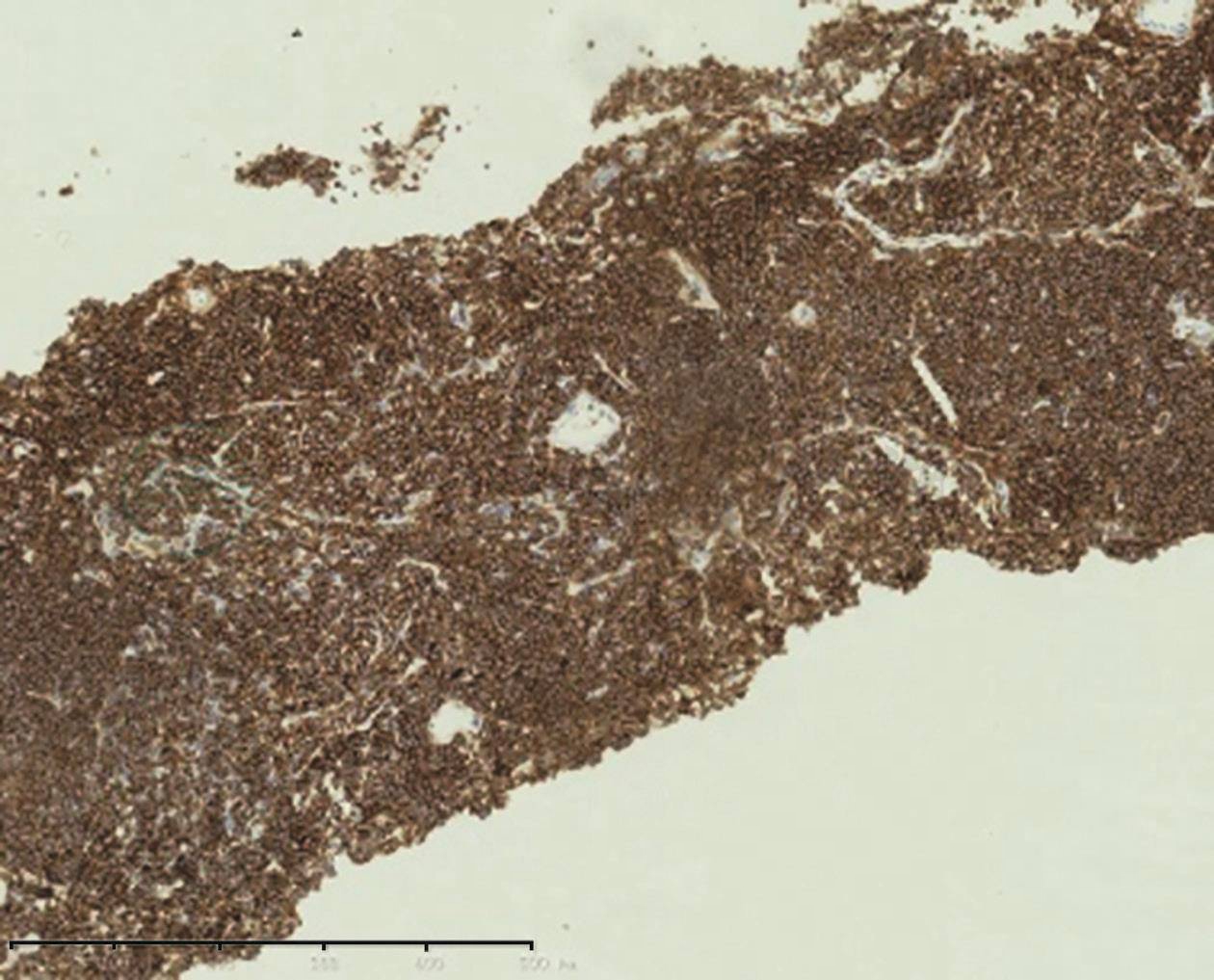
图4 经皮肺穿刺组织活检免疫组化(CD20染色,150×)
正常肺结构消失,有大量CD20阳性肿瘤细胞浸润,局部可见淋巴上皮样变
综合上述辅助检查结果,诊断肺、腮腺MALT B细胞淋巴瘤[Ⅳ期A,国际预后指数(international prognostic index,IPI)3分]。鉴于腮腺MALT淋巴瘤易合并自身免疫病,尤其是干燥综合征,请眼科及口腔科完善口干、眼干检查,证实无口干燥征、眼干燥征,结合患者抗ENA抗体阴性,考虑可基本排除干燥综合征可能。
最后诊断:肺、腮腺MALT B细胞淋巴瘤。
确诊后,于2010年11月25日开始予以R-CHOP方案化疗(利妥昔单抗600mg,化疗前1天;环磷酰胺0.8g,表柔比星80mg,长春地辛4mg,化疗第1天;泼尼松80mg,化疗第1~5天)。化疗3个疗程后复查胸部CT,提示肺内病变吸收不明显(图5);改为FND方案(氟达拉滨40mg,第1~3天;米托恩醌8mg,第1天;地塞米松20mg,第1~5天)化疗3个疗程,患者无明显不适主诉,胸部CT示左上肺病变较前吸收(图6)。
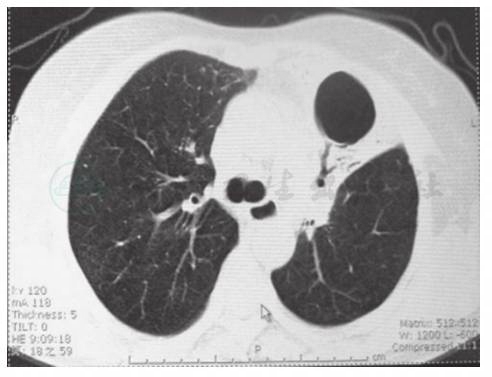
图5 化疗后复查胸部CT表现(2011-01)
胸部CT显示,与2010年9月比较,左肺病变无明显吸收
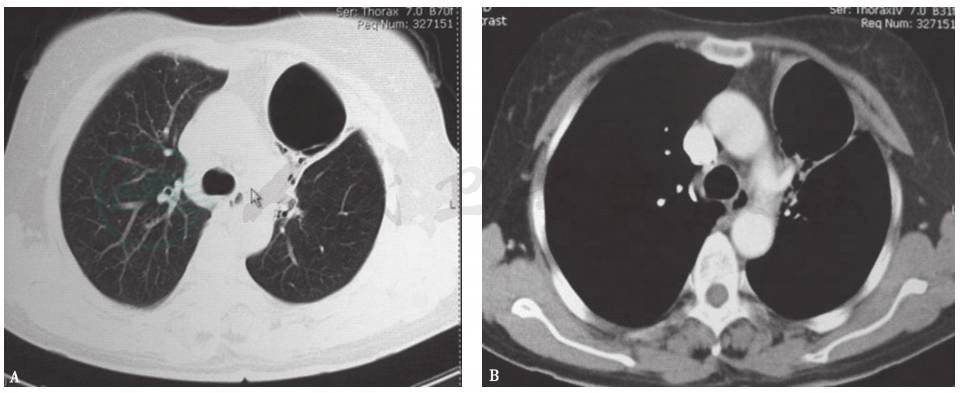
图6 复查胸部CT表现(2011-08)
胸部CT显示,与2011年1月比较,左肺实变影较前明显吸收,但肺内囊泡影较前增大
(二)临床思辨
MALT淋巴瘤常累及一个淋巴结外器官,仅13%~32%患者有多个结外脏器或组织同时受累,多为胃部MALT淋巴瘤合并其他部位受累。原发于腮腺的淋巴瘤与腮腺淋巴上皮病变密切相关,64%的腮腺MALT淋巴瘤患者合并自身免疫性疾病,尤其是干燥综合征。临床常表现为腮腺无痛性肿大,B超下可见实性结节、多发小囊、局灶占位等。肺部MALT淋巴瘤又称支气管相关淋巴样组织(bronchus associated lymphoid tissue,BALT)淋巴瘤。原发于肺的MALT淋巴瘤是肺非霍杰金淋巴瘤中最常见的类型,约占2/3。肺MALT淋巴瘤起病隐匿,临床表现无特异性。咳嗽为该病的主要临床表现,其他表现主要有胸痛、胸闷、发热等。胸部CT常表现为肺实变,实变内可见支气管充气征或空腔。其他影像学表现包括单发结节、多发结节、肿块等。
确诊MALT淋巴瘤有赖于病理学检查,治疗上尚无统一规范。对于局灶性病变,可手术切除,必要时辅以局部放疗;对于多发性病灶,则需要化疗。鉴于MALT淋巴瘤免疫组化中CD20阳性,近年来有学者提出可用利妥昔单抗治疗。大多数MALT淋巴瘤预后较好,单纯腮腺受累者5年生存率达86%,但复发率高达46%。肺MALT淋巴瘤5年与10年生存率为68%~53%,但累及骨髓及有淋巴结受累时预后较差。
肺MALT淋巴瘤是最常见的肺内淋巴瘤,其胸部CT表现以肺内实变、囊泡影等最常见。这类肿瘤恶性度低,一般起病隐匿,病程长,在初期患者全身症状少。对于长时间肺部实变影(尤其是伴有囊泡影像时),需要警惕该病。该病一般通过经皮肺穿活检诊断,病理学检查结果是诊断的金标准。同一时期出现B细胞来源的肺与腮腺MALT淋巴瘤者并不多见,但确诊肺外MALT淋巴瘤的患者,若出现肺内实变等影像,应高度警惕MALT淋巴瘤肺部浸润,尽早进行肺活检以早期诊断、及早治疗,从而改善患者预后。
(黄慧 徐作军)
1.Cottin V,Cordier JF.Cryptogenic organizing pneumonia.Semin Respir Crit Care Med,2012,33:462-475.
2.Alam M,Burki NK.Chronic eosinophilic pneumonia :a review.South Med J,2007,100:49-53.
3.Katz U,Shoenfeld Y.Pulmonary eosinophilia.Clin Rev Allergy Immunol,2008,34:367-371.
4.Hare SS,Souza CA,Bain G,et al.The radiological spectrum of pulmonary lymphoproliferative disease.Br J Radiol,2012,85:848-864.
5.Do KH,Lee JS,Seo JB,et al.Pulmonary parenchymal involvement of low-grade lymphoproliferative disorders.J Comput Assist Tomogr,2005,29:825-830.
6.Troch M,Formanek M,Streubel B,et al.Clinicopathological aspects of mucosa-associated lymphoid tissue(MALT)lymphoma of the parotid gland :a retrospective single-center analysis of 28 cases.Head Neck,2011,33:763-767.
7.Cardenas-Garcia J,Talwar A,Shah R,et al.Update in primary pulmonary lymphomas. Curr Opin Pulm Med,2015,21:333-337.













