作 者:何蕾丽(主治医师 广西柳州市人民医院消化内科)
指导者:夏扬潮(副主任医师 广西柳州市人民医院消化内科)
腹膜恶性间皮瘤(peritoneal malignant mesothelioma,PMM)又称原发性腹膜间皮瘤。近年来,通过电镜观察及细胞培养,学术界观点基本趋于一致,认为间皮瘤细胞来源于多潜能的间叶细胞,是具有向上皮细胞和成纤维细胞双向分化能力的肿瘤细胞。PMM是一种较为罕见的疾病,人群发病率为(1~2)/106,多发于40岁以上人群,但各个年龄段均可发病。流行病学研究发现,接触石棉是PMM的主要病因。该病起病隐匿,发展较迅速,临床表现多样,极易误诊,临床首次诊断率不高,确诊时多为晚期,已失去手术完全切除瘤体的机会,预后极差。大多数患者在诊断后1年内死亡。中位生存期为6~12个月。
PMM病变在腹膜及网膜表面扩散,分为局限型和弥漫型。局限型:可见脏器及腹膜表面结节状肿物,多个结节可融合成一团;弥漫型:可见腹膜上有大小不一的暗红色或灰白色结节,常伴有腹腔内广泛致密的粘连,使脏器呈“冰冻状”。
腹水是PMM最常见的影像学表现,但缺乏特异性,易与卵巢癌、结核性腹膜炎、原发性和腹膜转移性肿瘤相混淆。
PMM尚无理想的治疗方法。瘤细胞减免手术联合腹腔热灌注化疗及放疗,可延长患者生存期。腹腔内化疗常用药物有氟尿嘧啶、阿霉素、丝裂霉素、顺铂、培美曲塞二钠等。有研究表明,经瘤体减灭手术联合腹腔热灌注化疗治疗后,有一半患者生存期可达5年。所以积极的综合治疗措施,对PMM患者仍有一定价值。
1.患者基本情况
患者:女,66岁,汉族,已婚,柳州市人,农民。
入院时间:2017年11月27日。
主诉:腹痛伴呕吐1个月余。
现病史:患者于1个月余前开始出现持续性腹部胀痛,阵发性加重,可放射至背部,伴恶心、呕吐(进食即吐,呕吐胃内容物,无呕血及呕咖啡样物),肛门停止排气、排便。患者自诉无畏寒、发热、身目黄染,病程中无黑便。外院腹部X线立位片:考虑不全性肠梗阻,左肾结石。患者于外院经抗炎补液(具体不详)处理,症状缓解不明显,近5天未排便,肛门排气减少,遂来我院诊治。
既往史:发现糖尿病1个月,未使用药物治疗。无病毒性肝炎、肺结核病史。无重大外伤、手术史,无输血史。
个人史、月经及婚育史无特殊。
家族史:否认高血压、糖尿病、慢性肾病等家族史,家族中无类似疾病患者。
2.入院查体
T 38.9℃,P 118次/min,R 20次/min,BP 131/71mmHg;中度贫血貌,巩膜无黄染;心率118次/min,其余心肺检查未见异常。腹膨隆,腹肌稍紧张,未见胃肠型及蠕动波,全腹轻度压痛,无反跳痛,肝、脾肋下未触及,未触及明显包块,叩诊腹部鼓音区扩大,移动性浊音(+),肠鸣音减弱。双下肢无水肿。
3.入院辅助检查
血常规:WBC 9.08×109/L,Hb77g/L,PLT 740×109/L,NEUT% 79.3%。CRP 164.86mg/L。ESR 81mm/第 1h末;PCT 0.336ng/mL。电解质:钾、钙未见异常,钠 128.1mmol/L,氯89.8mmol/L。肝功能:总蛋白71.6g/L,ALB 27.8g/L,球蛋白43.8g/L,其余项未见异常。空腹血糖8.43mmol/L。甲状腺功能:T3 1.06nmol/L,FT3 1.96nmol/L,其余项未见异常。血清肿瘤标志
4.初步诊断思维过程
(1)入院时病情总结
厚,并腹腔多发淋巴结肿大,腹膜多发转移瘤,考虑肿瘤源于消化道;另见左肾结石,肝左外叶囊肿。但胃镜检查未见明显异常。(图1)
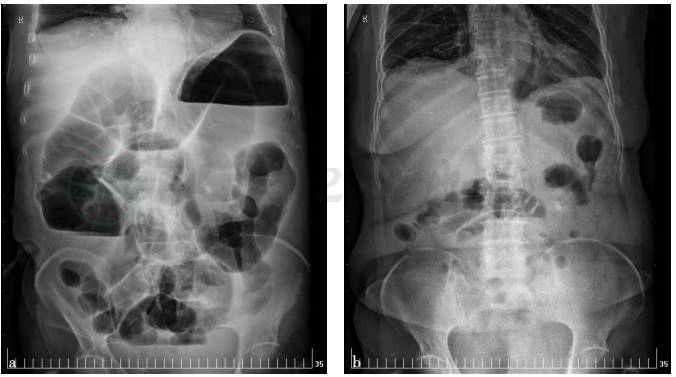
图1 腹部立位X线片
a. 2017年11月28日:中腹部小肠管内积气;b. 2017年12月17日:肠梗阻改变
引自:主编:.消化系统疑难疾病诊疗思维及病例解析.第1版.ISBN:978-7-117-28669-5
(2)入院时诊断思路
患者为老年女性,出现不明原因肠梗阻,伴有腹水、发热、贫血,考虑为消耗性疾病。经相关检查,明确腹水为渗出液,非血性腹水,此时需考虑如下可能。
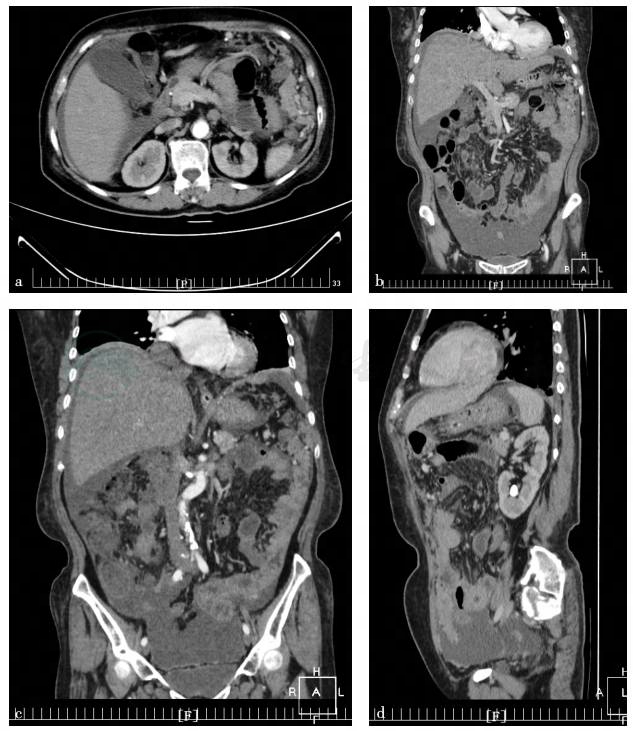
图2 全腹增强CT
引自:主编:.消化系统疑难疾病诊疗思维及病例解析.第1版.ISBN:978-7-117-28669-5
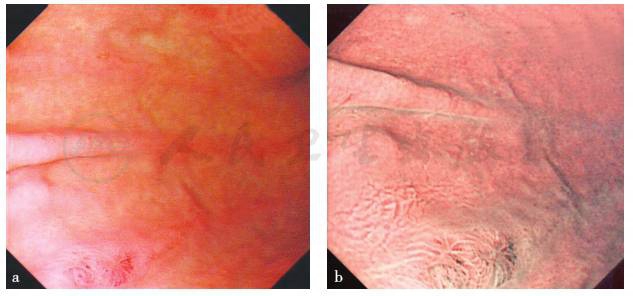
图3 胃镜检查
引自:主编:.消化系统疑难疾病诊疗思维及病例解析.第1版.ISBN:978-7-117-28669-5
1)消化道恶性肿瘤:尤其是胃肠道肿瘤、肠道淋巴瘤。因患者肠梗阻明显,约1个月不能进食,体质虚弱,不能耐受肠镜、肠道CT检查,做了全腹增强CT检查,发现胃壁增厚、腹腔多发淋巴结肿大,腹膜多发结节,考虑转移瘤,需做胃镜检查,必要时做超声胃镜检查、腹腔镜活检。
2)妇科肿瘤:女性患者需注意有无子宫、附件恶性肿瘤腹腔转移可能,但该患者全腹(包括盆腔)CT未见子宫、附件异常,故可排除妇科肿瘤可能。
3)腹膜炎,患者腹水为渗出性,有肠梗阻、发热,腹水中细胞数明显升高,需考虑腹膜炎可能。另外,患者病程1个月余,在外院抗感染治疗均无好转,还要注意结核性腹膜炎,但肺部检查及T-SPOT未见异常,诊断依据不足。
4)其他:如腹膜肿瘤、转移瘤、自身免疫性疾病。患者已有腹腔多发淋巴结肿大,腹膜多发结节,自身免疫性疾病可能性不大,考虑为恶性肿瘤。
(3)入院初步诊断
①不完全性肠梗阻,肠道肿瘤可能;②腹膜炎;③贫血查因。
(4)入院初步治疗
予禁食、胃肠减压、灌肠通便、抗感染、营养支持治疗。
5.后续检查
2017年12月12日进行腹腔镜探查:见腹、盆腔大量黄绿色清亮液体(约1000mL),盆腔、腹腔、肝、大网膜、肠系膜、肠道表面散在多个大小不等的灰白色种植结节。行大网膜结节及腹壁结节活检。病理结果:大网膜结节、腹壁结节恶性肿瘤。免疫组化:CK(+)、CK5/6(+)、间皮细胞标记(+)、CK7 小灶状(+)、p16(+)、p53(+)、TTF-1(-)、Vim(-)、MelanA(-)、Des(-)、CK20(-)、CD(-)、CD68(-)、CD117(-)、CD34(-)、DOG-1(-)。病变比较符合弥漫恶性间皮瘤改变(图4)。
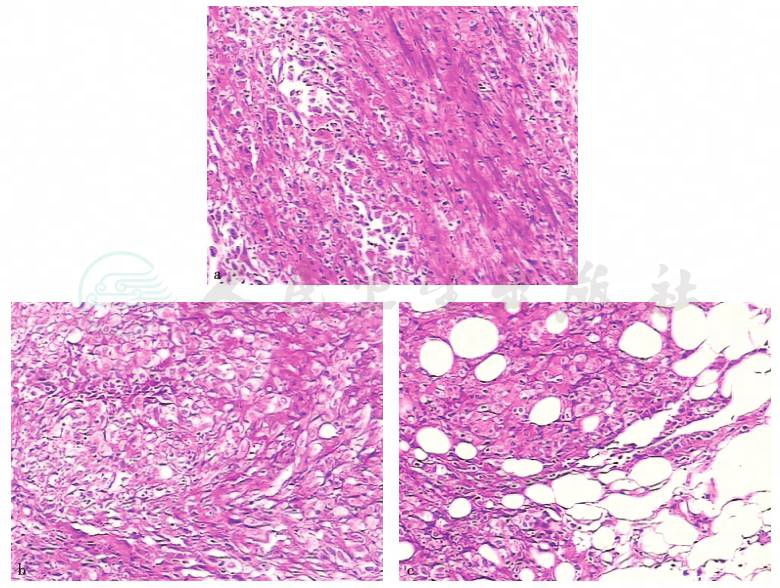
图10-4 腹腔镜大网膜活检病理(HE染色,100×)
引自:主编:.消化系统疑难疾病诊疗思维及病例解析.第1版.ISBN:978-7-117-28669-5
6.最终诊疗思维过程
该病例考虑诊断腹腔恶性肿瘤,肿瘤来源不详。
(1)胃肠道肿瘤
患者血清及腹水的CEA均不高,全腹CT见胃壁增厚,肠壁无明显增厚,未见明显肿块,肠梗阻考虑为外压所致,且胃镜检查显示胃黏膜大致正常,胃壁充气撑开良好,胃壁蠕动良好,故消化道肿瘤诊断依据不足。
(2)腹腔转移瘤
患者肝、胰腺、胆道、子宫附件、乳腺、甲状腺等未见异常,转移瘤诊断依据不足。
(3)恶性淋巴瘤
患者腹腔多发淋巴结肿大,需鉴别恶性淋巴瘤。腹部肿块为首发症状的恶性淋巴瘤生长往往非常隐蔽,临床表现缺乏特异性,诊断需要结合病理学检查。患者周围淋巴结无肿大,腹腔除淋巴结肿大外,肿大淋巴结无血管包绕表现,且腹膜有多发结节,故恶性淋巴瘤诊断依据不充分。
(4)腹膜原发恶性肿瘤
如腹膜假黏液瘤、腹膜恶性间皮瘤。腹膜假黏液瘤的临床表现除腹部包块外,还有黏液样腹水、CEA升高,与该患者腹水表现不符。腹膜恶性间皮瘤诊断需要结合病理检查结果:①可以通过腹水检查了解有无肿瘤细胞;②可以通过腹腔探查获取腹膜的结节、淋巴结进行病理检查。该患者腹水检查未找到肿瘤细胞及异型细胞,最后通过腹腔镜探查大网膜结节活检,病理结果符合恶性间皮瘤表现。
7.最终诊断
①腹膜恶性间皮瘤并腹膜广泛转移;②肠梗阻;③感染性发热;④糖尿病;⑤贫血;⑥低蛋白血症;⑦慢性胃炎。
8.后续治疗方案
瘤细胞减免手术联合腹腔热灌注化疗及放疗,可延长患者生存期。腹腔内化疗常用的药物有氟尿嘧啶、阿霉素、丝裂霉素、顺铂、培美曲塞二钠等。
9.后续随访
患者出现严重感染、昏迷,家属放弃治疗。
腹膜恶性间皮瘤主要靠病理诊断,无特异性临床表现,腹水是其最常见的影像学表现,但缺乏特异性,易与卵巢癌、结核性腹膜炎、原发性和腹膜转移性肿瘤相混淆,临床首次诊断率不高。该患者合并有肠梗阻、严重感染,胃肠镜检查、胃及肠道增强CT不能耐受,给临床诊断带来很大困难。
[1] Ryota Kurimoto,Takashi Kishimoto,Yuichiro Nagai,et a1. Malignant peritoneal mesothelioma:quantitative analysis of asbestos burden. Pathol Int,2009,59(11):823-827.
[2] Lexander HR Jr,Bartlett DI,Pingpank JF,et a1.Treatment factors associated with longterm survival after cytoreductive surgery and regional chemotherapy for patients with malignant peritoneal mesothelioma. Surgery,2013,153(6):779-786.













