女性,27岁。
停经37周,血压升高7周,突发腹痛1天,剖宫产术后无尿40小时。
37周前停经,产科检查示“宫内孕”。7周前(孕 30周)产前检查时发现血压 140/100mmHg,无水肿,未查尿。B超提示瘢痕子宫,宫内孕,单活胎,诊断为“宫内孕,妊娠期高血压疾病(妊高症)”。2周前出现双下肢水肿,BP 210/135mmHg,诊为“重度妊高症”,给予硫酸镁及降压治疗有所好转。1天前(孕36+6周)因突发持续腹痛,当地医院查BP 180/135mmHg,HR 100次/分,板状腹。SCr 94μmol/L,BUN 8.0mmol/L,K+4.99mmol/L。B超提示“胎盘早剥,胎死宫内”。急诊行剖腹探查术。术中见腹腔内血性渗出400ml,子宫前壁、左侧宫角及后壁呈紫蓝色,考虑为子宫卒中。取出死胎。术中无尿。术前、术中、术后阴道出血共约1 200ml。术毕血压140/90mmHg。至剖宫产术后1小时共输注浓缩红细胞悬液1 200ml,血浆 500ml,补液总量 5 000ml。前后给予呋塞米 130mg,尿量仅 10ml。BP维持在 150~180/110~130mmHg。术后 SCr/BUN进行性上升:257.4μmol/L/12.25mmol/L(3h)→288.5μmol/L/8.6mmol/L(8h),K+4.67mmol/L,ALB 23.0g/L,ALT 90U/L↑,AST 278U/L↑,TBIL 31.71μmol/L↑,FiB 1.23g/L↓;WBC 36.9×109/L↑,Hb 110g/L,PLT 49×109/L↓;尿蛋白(+++),潜血(+++),WBC(+)。为进一步诊治来我院。
3年前“妊高症,胎死宫内”。否认高血压及慢性肾脏病病史,否认肝炎病史。
T 37.4℃,BP 192/126mmHg,R 20次/分,HR 112次/分。心律齐,心界不大。双肺呼吸音粗,未闻及干湿啰音。腹膨隆,下腹轻压痛,肝脾肋下未及,移动性浊音(+),双下肢不肿。
急诊时实验室检查:尿常规,蛋白(+++),RBC满视野/HP,WBC 20~30/HP。SCr继续快速上升:396→541μmol/L,BUN 14.6→19.2mmol/L,ALB 22.3g/L,ALT 100U/L,AST 366U/L,TBIL 30.0μmol/L,DBIL 14.04μmol/L,LDH 3 158IU/L↑,CK 383IU/L,CKMB及TnI正常。血WBC 36.10×109/L,N 85%,杆状核 17%,RET 2.2%,Hb 111g/L,PLT 37×109/L,ESR 20mm/h。CRP 78mg/L。PT 14.1 秒,FIB 3.35g/L。外周血涂片未见破碎RBC。X线胸片:双肺纹理模糊,心影增大。腹部超声:双肾弥漫性病变,肝脏未见明显异常,腹水大量,全胃壁增厚。诊断性腹穿,结果提示为渗出液;氨530μmol/L。
ANAs谱、ACL 均阴性;IgG、IgA、IgM 正常,C3 0.77g/L,C4 0.3g/L。
重症妊高症 胎盘早剥(子宫卒中) 胎死宫内 剖宫产术后
HELLP综合征 急性肾损伤
患者既往有妊高症史,本次妊娠孕 30周出现高血压,35周时加重伴水肿,血压高达210/135mmHg,诊断重症妊高症明确。孕36+6周发生胎盘早剥,终止妊娠后继续出现肝酶、LDH水平升高,及血小板减少,符合HELLP综合征的诊断,均为妊高症的严重并发症。剖宫产术中开始无尿,术前、后血肌酐迅速从 94→257.4μmol/L,所以急性肾损伤诊断明确,急性肾小管坏死可能。因为无尿发生迅速,腹水增多且氨阳性,应除外手术中损伤尿路所致,因此入我院之后再次行剖腹探查,未见输尿管、膀胱明显破口,膀胱内无尿。患者已终止妊娠,入院后给予患者CRRT治疗,输注血浆,抗感染治疗及其他对症、支持治疗。患者一般状况逐渐改善,入院1~5天,每日尿量200~600ml;PLT上升、LDH下降,至2周时尿量为1 500ml/d左右。SCr最高值705μmol/L,BUN 15.1mmol/L,之后逐步下降,入院 6周时SCr下降至289μmol/L,结合肾功能转归不除外肾皮质坏死,有肾活检的指征。其他化验:尿蛋白 1.62→0.88g/d,RBC 10~15/HP,形态正常;ALT、AST、T-Bil亦逐渐降至正常,WBC 11.0×109/L,PLT 98×109/L;FIB 4.04g/L。
行肾活检病理学检查:免疫荧光:免疫球蛋白和补体均阴性;光镜:标本中可见21个肾小球,肾皮质多灶状及大片状凝固性坏死,部分机化。其余部分肾小球内皮细胞节段性增生,肾小管上皮空泡及颗粒变性,部分细胞崩解脱落,管腔内可见细胞碎片堵塞。肾间质多灶状淋巴单核细胞浸润伴纤维化。小动脉管壁增厚,内膜增生,管腔狭窄(图1)。符合肾皮质坏死修复机化期改变。同期的双肾MRI可见双肾皮质明显变薄,不规则,周边可见线性低T2信号影,符合肾皮质陈旧出血,坏死改变。
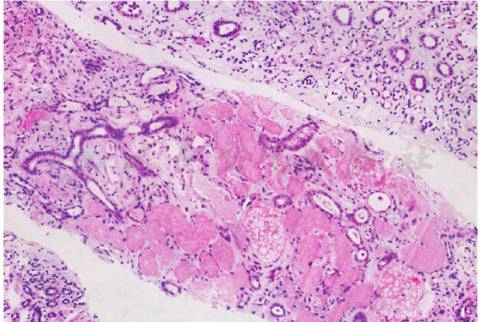
图1 局灶性肾皮质坏死(HE×100)
给予对症支持治疗。出院时BP 120/70mmHg(未用降压药),肾功能继续缓慢好转:随访半年 SCr 150~170μmol/L,随访 1年 SCr 123μmol/L,尿量正常。
重症妊高症 胎盘早剥(子宫卒中) 胎死宫内 剖宫产术后
HELLP综合征 肾皮质坏死 急性肾损伤
本例为青年女性,急性起病。在重症妊高症基础上发生HELLP综合征,归属于广义的血栓性微血管病(TMA)范畴,伴急性无尿及肾功能恶化,符合AKI诊断,须肾脏替代治疗。临床经过少尿期(6天)之后进入恢复期,但肾功能在起病后6周仍未恢复,不符合典型急性肾小管坏死的病程;此时肾活检病理及肾脏MRI影像学表现均提示为肾皮质坏死。本例患者经过积极对症支持治疗之后,肾功能有显著好转。
肾皮质坏死(renal cortical necrosis,RCN)由Friedlander于1883年最早报道,是引起急性肾损伤的少见原因之一,在西方国家其发病率不到急性肾损伤原因的2%,国内只有个案报道。女性中,妊娠的并发症(如胎盘早剥、前置胎盘、子宫出血、产褥期脓毒症、羊水栓塞、宫内死亡、先兆子痫)占病例的50%以上,而细菌性脓毒症占30%,其他原因包括 HUS、移植肾超急排斥、烧伤、胰腺炎、蛇咬伤和中毒。近年来妊娠所致的RCN已有显著降低。
肾皮质坏死是以皮质组织坏死,继而钙化为特征。恰位于包膜下的区域,近髓区和髓质内无累及,临床出现肉眼血尿、无尿、急性不可逆性肾衰竭。肾皮质坏死可在任何年龄发生。RCN的发病机制尚未明了,各种病因所致肾脏严重低灌注,血管内皮损伤、弥散性血管内凝血等因素造成持续性肾缺血引起皮质坏死,内皮细胞受损后释放的内皮素-1在RCN的发生发展中起了重要的作用,而包膜下皮质由肾外血管供血而免于受累。发病初期的临床表现没有特异性,LDH升高对早期诊断有一定的提示意义。影像学在本病诊断中具有重要意义,肾血管造影(表现为远端肾小动脉中断和肾皮质灌注不良,呈“死树”样改变)和CT增强扫描(肾皮质部位增强缺损,被膜下边缘带状皮质增强,髓质增强和集合系统无造影剂排泄)具有特异性,然而对肾功能受损者,使用造影剂可能加重肾脏损害,近年来应用MR技术不但可对RCN进行早期诊断,还可分辨肾皮质坏死的程度,对于预后判断和对患者的长期随访有很大帮助。病理诊断仍是本病诊断的“金标准”,肾皮质呈局灶或片状坏死的不完全性RCN患者,肾功能可有一定程度恢复,但较急性小管坏死慢且易遗留慢性肾脏病变。
肾皮质坏死治疗的关键是处理原发病,基础疾病的控制是提高患者生存率的关键措施。由于患者多为高分解型少尿型急性肾损伤,应尽早开始透析,并维持血流动力学稳定。
1.妊娠相关的血栓性微血管病基础上发生的AKI,应警惕肾皮质坏死的可能。
2.肾皮质坏死治疗的关键是处理原发病,与妊娠相关者应尽早终止妊娠,并加强支持治疗,部分患者会遗留肾功能损害。
(苏 涛 金其庄 赵明辉)
1.Kim HJ.Bilateral renal cortical necrosis with the changes in clinical features over the past 15 years(1980-1995).Korean Med Sci,1995,10(2):132-141.
2.Francois M,Tostivint I,MercadalL,et al.MR imaging features of acute bilateral renal cortical necrosis.Am J Kidney Dis,2 000,35(4):745-748.













