女性,35岁。
血压升高、尿中泡沫增多2个月,剖宫产后出现贫血5天、血肌酐水平升高3天。
患者2个月前(孕28周)发现血压 137/93mmHg,伴尿中泡沫增多,夜尿增多,未诊治。1个月前自觉胎动减少。3周前阵发腹痛,超声示羊水减少。6天前(孕36周)突发腹痛加重,当地医院测BP 90/60mmHg,诊断“胎盘早剥,胎死宫内”,纠正休克后行急诊剖宫产术,术中曾输全血。术后当天血压最高 180/120mmHg,血常规:WBC 20.6×109/L,Hb 129g/L,PLT 131×109/L,尿常规:蛋白(+++),RBC 12~18/HP,WBC 5~8/HP,生化 ALB 30.8g/L,SCr 75.7μmol/L。予抗感染、补液、控制血压及利尿治疗。5天前 Hb和PLT进行性下降,外周血涂片可见破碎RBC(3%),LDH 2143IU/L;D二聚体和FDP升高。3天前SCr 212.34μmol/L。为进一步诊治入院。患者发病来偶头晕,无抽搐、精神及神志异常,无发热、紫癜,无口腔溃疡、关节疼痛,无肌痛、皮疹、雷诺现象、水肿。
无特殊。G3P0,人工流产1次,自然流产1次,本次妊娠未规律产检。
BP 105/65mmHg,心率 96次/分。贫血貌。双肺清。心界向左下扩大,余心脏查体及腹部查体未见异常。
血常规:WBC 11.16×109/L,Hb 75g/L,PLT 59×109/L;尿检:蛋白(++),尿蛋白定量 2.14g/d;RBC 100~200/HP;WBC 5~8/HP,尿培养(-);尿酸化功能下降。ALB 31.7g/L,SCr 327μmol/L,ALT 45IU/L↑,AST 58IU/L↑,非结合胆红素 25.5μmol/L,LDH 1449IU/L↑,D-二聚体 5mg/L↑,FDP 160mg/L↑,FIB、PT和APTT未见异常。
免疫学检查:免疫球蛋白和 C3正常。ACL(-),ANA(-),Coombs试验(-),尿 Rous试验(+),PAIgG(-)。
其他:乙肝表面抗原及丙肝抗体均(-)。B超双肾未见明显异常。腹部MRI未见明显异常。
急性肾损伤 贫血 血小板减少原因待查
剖宫产术后
患者青年女性,妊娠28周发现高血压和可疑蛋白尿。妊娠36周发生“胎盘早剥,胎死宫内”,予终止妊娠。分娩后次日起渐出现 Hb、PLT进行性下降,LDH显著升高,尿Rous试验阳性,符合微血管病性溶血性贫血(MAHA),并出现急性肾损伤(AKI)、肝酶升高。对于患者诊断,应考虑:①急性肾小管坏死:有缺血等危险因素;尿酸化功能下降,提示肾小管损伤。②重度先兆子痫:患者妊娠20周后出现蛋白尿和高血压;剖宫产后当天BP≥160/110mmHg、尿蛋白≥++;重度先兆子痫可出现微血管病性溶血、PLT减少和ARF;多数合并HELLP综合征,如本例患者表现,因此需考虑此诊断;但重度先兆子痫在分娩后2~3天相关异常应逐渐自发缓解,而患者分娩后6天肾功能仍在恶化,可基本除外。③产后血栓性微血管病(TMA):患者有MAHA、血小板减少,相关异常在分娩后3天仍持续恶化,需警惕该诊断。④弥散性血管内凝血:应伴有PT、APTT及FIB异常,与患者不符。⑤妊娠期急性脂肪肝:患者肝功及影像学均不支持,且该病在终止妊娠之后多迅速好转,于本患者表现不符。⑥原发及继发性肾小球疾病进展:无证据表明患者孕前存在肾小球疾病,临床亦无相关表现,不支持该诊断。
综上所述,患者考虑TMA可能大,急性肾小管损伤不除外,肾活检对于全面诊断非常重要。
肾穿刺病理学检查(入院第7天):免疫荧光:均阴性。光镜:17个肾小球,肾小球系膜细胞和内皮细胞弥漫增生,基底膜节段性增厚伴假双轨征形成(图1),1个纤维性新月体形成;肾小管上皮细胞空泡及颗粒变性,多灶状及片状萎缩,多数红细胞管型,灶状再生;肾间质弥漫水肿,灶状淋巴和单核细胞及白细胞浸润;小动脉管壁增厚,内皮细胞肿胀;符合血栓性微血管病伴急性肾小管间质肾病。电镜:肾小球内皮细胞节段性增生,基底膜内疏松层增宽,上皮足突大部分融合(图2)。病理结果符合TMA肾损害合并急性肾小管间质肾病。
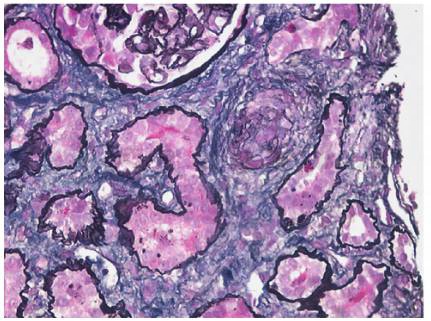
图1 妊娠相关血栓性微血管病:肾间质小动脉管壁增厚,内膜黏液变性,血栓形成(PASM×5 000)
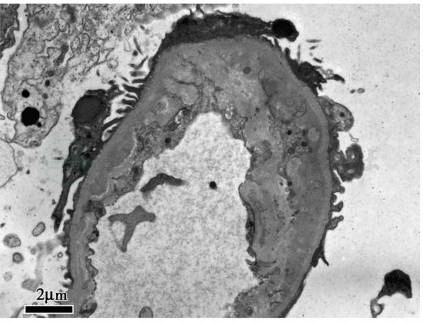
图2 妊娠相关血栓性微血管病:肾小球毛细血管基底膜内疏松层增厚(电镜×5 000)
入院后予输注血浆、2次血浆置换及对症支持治疗,PLT很快恢复正常,Hb上升,SCr、LDH渐下降。但SCr及 Hb恢复较慢,故予泼尼松40mg/d,约1个月后SCr降至正常,Hb升至106g/L,PLT一直保持正常,肾小管功能渐恢复,目前在门诊规律随访已 1年,情况稳定。
妊娠相关血栓性微血管病 TMA肾损害合并急性肾小管间质肾病 急性肾损伤
剖宫产术后
该例患者为青年女性,妊娠晚期出现病理产科现象,剖宫产后较快出现AKI,下面就妊娠合并AKI作重点讨论。
根据妊娠时期不同,AKI的病因也有所不同。
(1)感染。多与妊娠早期非法流产有关,毒素造成急性肾小管损伤。
(2)脱水或出血。妊娠剧吐造成脱水;病理产科造成大出血;可出现肾前性ARF或急性肾小管坏死。
(3)先兆子痫/子痫。近来研究发现,其发病与循环中具有抗血管生成作用的Flt-1和endoglin升高相关。结果导致内皮细胞功能障碍、高血压、蛋白尿和AKI。
(4)妊娠相关TMA。TMA女性患者,10%~25%是在妊娠或产后诊断的,因此提出TMA与妊娠相关。在多数情况下,妊娠只是促发因素。TMA按病因可分为①与ADAMTS-13缺陷相关。观察发现,在妊娠中晚期特别是孕 36~40周及分娩后早期,ADAMTS-13水平下降;②补体旁路调节异常相关,多发生于产后;③继发性TMA(如志贺毒素等);④未知病因。
值得一提的是,近年来,有越来越多的学者将先兆子痫/子痫也归类于妊娠相关TMA的范畴之内,源于它们可能拥有共同的发病机制(如补体旁路的过度活化),从而会制定更精确的靶向治疗(如使用补体C5单抗)。
(5)肾皮质坏死。见于病理产科,与DIC和重度肾缺血相关。表现为突发少尿/无尿、肉眼血尿、腰痛三联征。BUS示肾皮质低回声。CT示肾皮质低密度。
(6)妊娠期急性脂肪肝。多在妊娠35周发病,有明显肝功异常(高胆红素血症)、凝血异常(PT延长,FIB下降),约60%合并AKI。与肾脏灌注减少或急性肾小管坏死相关。
该患者的急性肾小管间质肾病,已去除了缺血因素,以对症支持为主。对于该患者妊娠相关TMA,治疗目前多参考特发性TMA,仍以血浆置换为首选,必要时可考虑使用激素。
1.妊娠合并AKI的病因复杂,而且可能为非单一因素。
2.妊娠相关TMA的病因分为ADAMTS-13缺陷相关、补体旁路调节异常相关、继发性及未知病因。
3.妊娠相关TMA治疗以血浆置换为主,必要时可考虑使用糖皮质激素。
(于 峰 陈 旻)
1.Fakhouri F,Vercel C,Frémeaux-Bacchi V.Obstetric nephrology:AKI and thrombotic microangiopathies in pregnancy.Clin J Am Soc Nephrol,2012,7(12):2100-2106.
2.Mannucci PM,Canciani MT,Forza I,et al.Changes in health and disease of the metalloprotease that cleaves von Willebrand factor.Blood,2001,98(9):2730-2735.
3.Krane NK.Acute renal failure in pregnancy.Arch Intern Med,1988,148(11):2347-2357.
4.Egerman RS,Witlin AG,Friedman SA,et al.Thrombotic thrombocytopenic purpura and hemolytic uremic syndrome in pregnancy.Review of 11 cases.Am J Obstet Gynecol,1996,175 (4 Pt 1):950-956.
5.Lian EC,Byrnes JJ,Harkness DR.Two successful pregnancies in a woman with chronic thrombotic thrombocytopenic purpura treated by plasma infusion.Am J Hematol,1984,16(3):287-291.
6.Song D,Yu XJ,Wang FM,et al.Over-activation of complement alternative pathway in postpartum atypical hemolytic uremic syndrome patients with renal involvement.Am J Reprod Immunol,2015,74(4):345-356.













