患者男性,60岁,以“反复咳嗽、咳痰2个月,发热10天”入院。患者2017年9月着凉后出现咳嗽、咳痰,痰白易咳,量不多,无咯血,无胸闷、胸痛,无恶心、呕吐,无腹痛、腹胀,无畏寒、发热,无夜间盗汗,未予重视及诊治。10天前患者又出现发热,以午后及夜间发热为主,最高体温为41℃,伴畏寒,无寒战,伴胸闷,全身肌肉酸痛,咳嗽、咳痰性质同前,遂于当地某三甲医院就诊,查胸部B超:右侧大量胸腔积液(91mm×73mm);血常规:白细胞:14.6×109/L,中性粒细胞:82.8%,CRP:162mg/L;血沉:96mm/h;肿瘤标志物:CA125和 SCC偏高;胸腔积液常规:总蛋白:48g/L,LDH:776U/L,细胞数:16×109/L,单核比例:60%,治疗过程不详,效果欠佳;2017年11月14日于上海某中心医院就诊,查胸部CT:两肺散在肺大疱,两肺散在炎性病变伴两上肺支扩,右侧胸腔积液(经穿刺为血性胸腔积液),纵隔内多发肿大淋巴结。血液与胸腔积液T-spot:均阴性;乳胶凝集试验:阴性;胸腔积液脱落细胞检查:见大量淋巴样细胞,部分细胞略有异形,建议流式细胞检查除外淋巴造血系统病变;PET-CT:右下肺门肿块,边缘有毛刺,边界不清,建议进一步肺穿刺除外中央型肺癌。门诊以“肺部阴影待查”收住我科。患病以来精神好,胃纳可,睡眠好,大小便正常,体重下降4kg。
入院查体
T 37.0℃,P 76 次/min,R 19 次/min,BP 120/70mmHg,身高 175cm,体重 56kg。神志清楚,步入病房。皮肤无溃疡和糜烂,全身浅表淋巴结未触及肿大,口唇无发绀,咽不红,扁桃体无肿大。胸廓双侧对称无畸形,胸骨无压痛,触觉语颤对称,未触及胸膜摩擦感,右肺呼吸音偏低,左肺呼吸音粗,右肺叩诊浊音,左肺叩诊清音,双肺未闻及干、湿性啰音,未闻及胸膜摩擦音。心前区无隆起,心界无扩大,心率76次/min,律齐,各瓣膜听诊区未闻及杂音。腹软,全腹无压痛及反跳痛,肝脾肋下未及,肝肾区无叩击痛。双下肢无水肿,四肢肌力正常。生理反射正常,病理反射未引出。
既往史及个人史
有“乙肝及强直性脊柱炎”病史;有“结核性脑膜炎”病史5年,经正规抗结核治疗后已愈;有“青霉素”过敏史;否认“高血压、糖尿病”病史;否认手术、外伤史,否认中毒、输血史;有吸烟史30余年,平均20支/d,未戒;否认酗酒史。否认家族遗传性疾病。
辅助检查
外院全身PET-CT(2017-11-22):①右下肺门肿块,FDG摄取增高,考虑为感染性病变可能,建议纤支镜检查,排除中央型肺癌;余两肺野内散在多发实变影,FDG摄取增高,考虑为感染性病变可能;两肺门和纵隔、前心膈角多发淋巴结肿大,FDG摄取增高,考虑慢性淋巴结炎可能。右侧胸腔积液。②两肺肺气肿并多发肺大疱。③肝右前叶囊肿,左肾盂结石。④颈胸腰椎椎体边缘骨质增生,部分椎体呈竹节样改变,两侧骶髂关节间隙变窄,关节面密度增高,FDG未见异常摄取,符合强直性脊柱炎表现;L5/S1椎间盘膨出。⑤右侧上颌窦慢性炎症,脑FDG代谢未见异常。
初步诊断
1.肺部阴影待查
2.强直性脊柱炎
3.慢性乙型肝炎
问题1:患者以肺部阴影合并胸腔积液起病,如何明确诊断?
患者病情特点如下:①老年男性,咳嗽、咳痰伴发热,体重下降明显;②外院PET-CT提示右下肺门肿块,肺门、纵隔多发淋巴结肿大;③实验室检查血象高、血沉快、CRP、CA125和SCC均偏高,胸腔积液LDH大于500U/L,胸腔积液脱落细胞检查见大量淋巴样细胞;④未发现任何病原学感染证据;⑤按常规对症支持治疗无显效,且病情进展。综合以上病情特点,考虑患者恶性肿瘤可能性大,如支气管肺癌、淋巴瘤等。为明确诊断,拟进一步做以下相关检查:
胸腔积液常规:红色,浑浊,李凡他试验+++,红细胞12 000×106/L,有核细胞9×106/L。
血气分析:低氧血症,PaO2:65.1mmHg,SaO2:92.4%。
肺功能检查:轻度混合性肺通气功能障碍,小气道重度陷闭,肺弥散功能中度减退,呼气NO 浓度均值:37μg/L。
胸部CT检查:两肺多发实变,右侧大量胸腔积液;双侧肺门、纵隔多发淋巴结肿大(图1)。
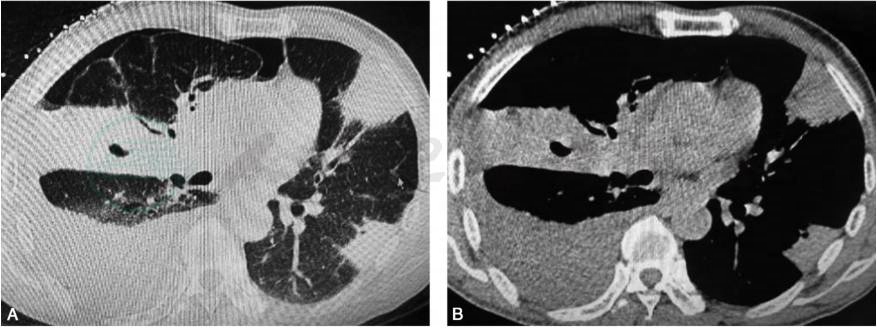
图1 胸部CT
A.两肺多发实变影,右侧大量胸腔积液及少量积气;B.肺门、纵隔多发淋巴结肿大
引自:主编:.呼吸与危重症医学疑难与危重病例精选.第1版.ISBN:978-7-117-30147-3
支气管镜检查:右肺中叶支气管黏膜水肿,管腔狭窄,在此行BALF送检。
BALF病理细胞学检查:查见大量淋巴样细胞。
BALF病原学检查:涂片革兰氏染色、抗酸染色均为阴性;普通培养+鉴定:培养3天无细菌生长。
问题2:如何进一步明确诊断?
患者胸腔积液LDH大于500U/L(常提示为恶性);外院PET-CT提示右下肺门肿块,肺门、纵隔多发淋巴结肿大并高代谢;未发现感染依据。支气管镜检查未能确诊但是仍然不能除外恶性病变,因此我们采用CT引导下的肺穿刺活检取组织送病理检查。
肺穿刺病理:倾向淋巴造血系统病变。(左肺)少量穿刺组织内为大片小淋巴细胞,细胞有异常,淋巴造血系统肿瘤不能排除,建议再做酶标及基因重排确诊(图2)。
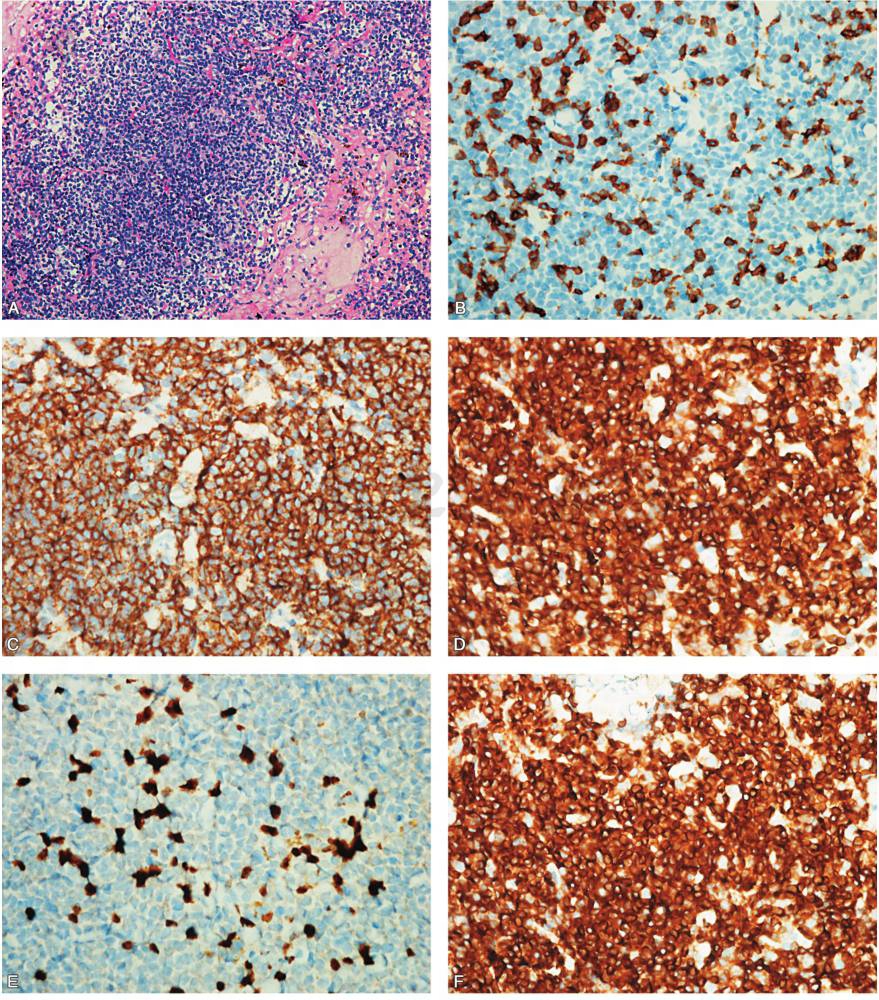
图2 肺穿刺病理倾向淋巴造血系统病变
A.HE染色可见大片小淋巴细胞(×200);B.CD5散在 T细胞阳性(×400);C.CD20弥漫性阳性(×200);D.CD79a弥漫性阳性(×200);E.Ki67 30%阳性(×400);F.LCA 弥漫性阳性(×400)
引自:主编:.呼吸与危重症医学疑难与危重病例精选.第1版.ISBN:978-7-117-30147-3
基因重排检测:B细胞重排管家基因片段检出100、200、300bp,检测结果示IgH D110~290bp段现单克隆峰,疑似阳性,其余片段为阴性,考虑B细胞淋巴瘤可能。
综合以上检查结果考虑患者为原发于肺的B细胞淋巴瘤。
1.原发性肺B细胞淋巴瘤
2.强直性脊柱炎
3.慢性乙型肝炎
患者回当地医院予CHOP方案化疗及放疗,并密切随访。
1.原发性肺淋巴瘤是一种极少见的疾病,仅占肺部恶性疾病的0.5%~1%,占非霍奇金淋巴瘤病例的1%,占结外非霍奇金淋巴瘤的3%~4%。原发性肺淋巴瘤起源于支气管黏膜下淋巴组织和动静脉周围淋巴组织。诊断标准包括:①明确的病理组织学诊断;②病变局限于肺,可伴有或不伴有肺门、纵隔淋巴结受累;③确诊后3个月内无肺和支气管外组织或器官淋巴瘤。其临床表现缺乏特异性,患者年龄普遍较大,多见于60~70岁老年人,男女比例约为2∶1。大多数患者伴有咳嗽和气促,部分患者发病时无症状,通常在胸部影像学检查时才发现;少数患者有发热,体质量减轻以及咳嗽、呼吸困难、咯血、胸痛等呼吸道症状。
2.原发性肺淋巴瘤的胸部CT表现具有多样性,可表现为结节影、肺实变、磨玻璃影、气管、支气管内占位、纵隔占位、侵及胸膜或胸壁、合并胸腔积液、心包积液等,因此原发性肺淋巴瘤的诊断通常需要排除肺部感染性疾病,同时与原发性支气管肺癌相鉴别。原发性肺淋巴瘤胸腔积液的发生机制尚不明确,与淋巴管和/或静脉阻塞有关,也有学者认为是淋巴瘤胸膜转移所致。淋巴瘤侵犯胸膜产生的胸腔积液以淋巴细胞为主,且ADA水平升高,有文献报道可通过检测ADA同工酶ADA1与结核性胸腔积液相鉴别。
(朱庆华 龚益 李圣青)
[1]CORDIER J F,CHAILLEUX E,LAUQUE D,et al.Primary pulmonary lymphomas.A clinical study of 70 cases in nonimmunocompromised patients[J].Chest,1993,103(1):201-208.
[2]ZHANG X Y,GU D M,GUO J J,et al.Primary Pulmonary Lymphoma:A Retrospective Analysis of 27 Cases in a Single Tertiary Hospital[J].Am J Med Sci,2019,357(4):316-322.
[3]YAO D,ZHANG L,WU P L,et al.Clinical and misdiagnosed analysis of primary pulmonary lymphoma:a retrospective study[J].BMC Cancer,2018,18(1):281.
[4]CARDINALE L,ALLASIA M,CATALDI A,et al.CT findings in primary pulmonary lymphomas[J].Radiol Med,2005,110(5-6):554-560.
[5]LAOHABURANAKIT P,HARDIN K A.NK/T cell lymphoma of the lung:a case report and review of literature[J].Thorax,2006,61(3):267-270.













