患者女性,68岁,主因“反复头晕1个月,近期晕厥1次”收入院。患者2016年12月出现体位改变性头晕,卧位好转,无伴耳鸣、视物旋转、恶心呕吐、头痛等其他不适,未引起重视。2017年1月10日午饭后无明显诱因出现晕厥伴小便失禁,意识丧失5分钟后恢复,无胸闷、胸痛、气促或咯血。外院查D-二聚体2.240FEUmg/L,中性粒细胞78.9%,血氧饱和度95%,鞍区增强MR示垂体占位,考虑垂体大腺瘤。垂体各轴激素水平无异常。外院行冠脉CTA附见双侧肺动脉腔内多发充盈缺损,考虑肺动脉栓塞。胸部CT示:两肺多发结节及纤维条索影,部分伴钙化,考虑陈旧性病变,左肺上叶舌段结节。双下肢深静脉超声未见明显血栓。当时给予低分子肝素0.2ml/d皮下注射2周余,2017年2月9日复查DIC示D-二聚体1.6FEUmg/L。追问病史,患者既往双下肢红斑伴溃疡病史30余年,外院曾诊断“坏死性血管炎”,近2年口服糖皮质激素,现减量至甲泼尼龙16mg/d。近期外院风湿、免疫指标未见明显异常。现为求进一步明确肺内病灶及治疗,收住我科。
入院查体
T 37℃,P 86次/min,R 15次/min,BP 120/70mmHg。全身浅表淋巴结未扪及肿大。双肺呼吸音清晰,未闻及干、湿性啰音,未闻及胸膜摩擦音,心率86次/min,律齐,各瓣膜听诊区未见杂音。肝脾肋下未及。双下肢无水肿。
既往史及个人史
30年前曾患“肺结核”,未行规律抗结核治疗。否认高血压、糖尿病;否认肿瘤及放疗病史;否认吸烟、酗酒史;否认家族遗传病史及肿瘤史。
辅助检查(2017-01-10,外院)
头颅MRI:垂体占位,垂体鞍区增强考虑垂体大腺瘤。
颈部血管CTA:右侧颈内动脉末端动脉瘤,左侧颈内动脉海绵窦段及床突上段少许钙化斑块伴管腔狭窄。
冠脉CTA:附见双侧肺动脉腔内多发充盈缺损,考虑肺动脉栓塞。
胸部CT:两肺多发结节及纤维条索影,部分伴钙化,考虑陈旧性病变,左肺上叶舌段结节(图1A~D)。
双下肢深静脉超声:未见明显血栓栓塞。
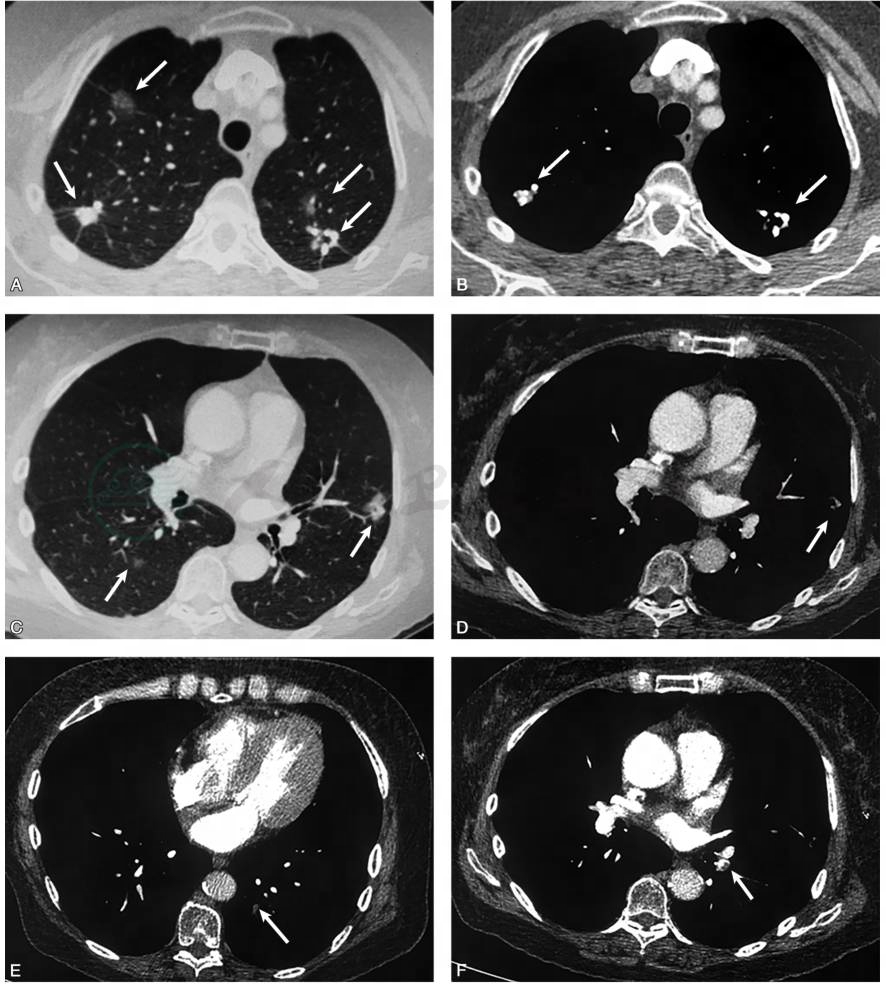
图1 胸部薄层CT扫描:双肺上叶尖段多发毛玻璃影和多发陈旧性钙化灶伴粗大毛刺(A、B),右肺下叶背段可见磨玻璃影(C),左肺上叶舌段可见部分实性结节影(D);入院后复查肺动脉CTA示左下肺动脉多发残留血栓(E、F)(白箭)
引自:主编:.呼吸与危重症医学疑难与危重病例精选.第1版.ISBN:978-7-117-30147-3
初步诊断
1.急性肺血栓栓塞
2.两肺多发结节性质待查
3.垂体占位
4.双下肢坏死性血管炎
问题1:患者晕厥的原因为急性肺栓塞吗?
患者病史中有突发晕厥1次。外院冠脉CTA附见双侧肺动脉腔内多发充盈缺损,考虑晕厥是由于大面积肺栓塞导致左心回心血流减少,主动脉输出量下降,进而导致血压下降和脑供血不足所致。因此,患者初次发病时的危险分层应为急性肺栓塞高危组。
问题2:急性肺栓塞是否给予充分治疗?
入院后(2017-02-17)行以下检查
动脉血气分析:pH:7.422,HCO3-:30.1mmol/L↑,SO2:94.2%↓,二氧化碳分压:6.08kPa↑,氧分压:9.56kPa↓。
D-二聚体:1.48FEUmg/L↑。
肺动脉CTA检查:左下肺动脉局部可见少许结节状充盈缺损(图1E、F)。
双下肢血管超声:左小腿肌间静脉栓塞可能。
下肢皮肤活检:切片倾向瘀滞性皮病,PAS染色未见病原体。
头颅MRI:垂体鞍区增强,垂体占位考虑无功能性大腺瘤。
综合患者病史及上述检查结果,急性肺栓塞高危组患者应予溶栓治疗,但是病史中外院仅给予抗凝治疗,且未按照常规剂量给药,低分子肝素0.2ml/d皮下注射2周余,仅仅是一般预防剂量而非治疗剂量。因此,入院后复查各项指标提示患者血栓未完全溶解,仍有低氧血症和D-二聚体的升高。
问题3:患者肺栓塞的高危因素有哪些?
患者肺栓塞的原发危险因素(易栓症)筛查各项指标均为阴性;继发危险因素分析如下:①患者双下肢红斑伴溃疡病史30余年,长期服用激素治疗。②肿瘤性病变:患者存在垂体占位;肺部CT示两肺多发结节病灶,恶性病变不能除外。上述疾病及药物均为肺栓塞的继发危险因素。
问题4:患者两肺多发结节性质是什么?
为明确肺部病变性质,经患者知情同意后做以下检查:
2017年2月21日行支气管镜EBUS-GS检查并活检:病理回报:左肺舌叶纤维组织增生伴肺泡上皮反应性增生。
2017年2月28日外科胸腔镜肺活检:病理回报:(右肺上叶)腺癌,以腺管型为主,肿瘤紧贴胸膜,吻合口处未见肿瘤累及。
肺癌组织基因检测结果:ET710delinsD第18外显子非移码缺失突变;T710C突变。EGFR第18外显子非移码缺失突变为罕见突变;有病例研究报道携带ET710delinsD突变的患者可能对一代EGFR-TKIs如厄洛替尼有响应;也有细胞系试验表明,相对于一代和三代EGFR-TKIs,EGFR第18外显子ET710delinsD突变可能增加对阿法替尼和来那替尼的敏感性,但临床证据尚不充分。综上,患者确诊晚期肺癌,给予厄洛替尼靶向治疗。
问题5:患者究竟是多原发肺癌还是肺癌肺内转移?
多原发肺癌(multiple primary lung cancer,MPLC)是指在同一患者肺内同时或先后发生两个或两个以上原发性恶性肿瘤,以诊断时间间隔6个月为界,分为同时性MPLC(synchronous MPLC,sMPLC)和异时性 MPLC(metachronous MPLC,mMPLC)。 以往认为,MPLC 是一种较少见的肺癌,但近些年其发病率呈不断上升趋势,已达0.3%~8.0%。在第二原发肺癌的组织学分布中,近期一项报道腺癌占86.49%,这可能与肺腺癌发病率升高有关。1975年Martini等提出MPLC的临床诊断标准(M-M标准),美国胸科医师协会(American College of Chest Physicians,ACCP)2013年对M-M标准做了最新补充后的MPLC诊断要点如下。sMPLC:①各癌灶组织学类型不同;②各癌灶具有不同的分子遗传学特征;③各癌灶由不同原位癌起源;④各癌灶组织学类型相同时,各癌灶位于不同肺叶且无纵隔淋巴结转移及无全身转移。mMPLC:①各癌灶组织学类型不同;②各癌灶具有不同的分子遗传学特征;③各癌灶由不同原位癌起源;④组织学类型相同时,无全身转移且两病灶间隔不少于4年;⑤若组织学类型相同,无纵隔淋巴结转移且无全身转移,但两病灶间隔时间≥2年且<4年时,不能确定是MPLC还是转移。该指南还定义了肺癌的卫星灶(病灶位于同一肺叶内,组织学类型相同,并且没有远处转移)和肺癌的肺内转移灶(组织学类型相同,伴纵隔淋巴结转移,或有远处转移,或发病间隔时间<2年)。鉴于MPLC以肺腺癌居多,2013年ACCP推荐利用肺腺癌的组织学亚型鉴别MPLC与肺内转移,还提出了另外一种鉴别手段是分子遗传学分析,即利用特异的分子标志物或基因突变位点加以鉴别。近年来,应用染色体、基因、蛋白质等新分析技术探索MPLC与肺癌肺内转移的区别的研究有所报道,但临床上依旧是个难题。临床医师应提高对MPLC的认识,以免因缺乏认识而使部分患者失去手术机会。MPLC治疗方式以积极手术为主,手术应遵循“尽可能完整有效地切除肿瘤,尽可能多地保留健康肺组织”的原则,术后予以适当的辅助治疗,以延长患者生存期。
本例患者为双肺多发肺结节,合并陈旧性肺结核,肺功能较差,因此不考虑手术。患者口服厄洛替尼后肺内多发占位性病灶较前吸收明显,说明不同肺内病灶间EGFR基因突变状态一致。根据Asmar等人的研究,本例患者的诊断倾向于肺癌肺内转移。至此患者诊断基本明确。
1.急性肺血栓栓塞症
2.肺腺癌T4NxM1a,ET710delinsD第18外显子非移码缺失突变
3.垂体占位,无功能大腺瘤
4.双下肢淤积性皮炎
1.利伐沙班20mg/d,口服,抗凝治疗;
2.厄洛替尼150mg/d,口服,靶向治疗。
患者抗凝及靶向治疗2个月后,2017年4月26日复查胸部CT示肺内占位性病灶较前明显缩小;复查肺动脉CTA示肺动脉内血栓基本溶解(图2)。
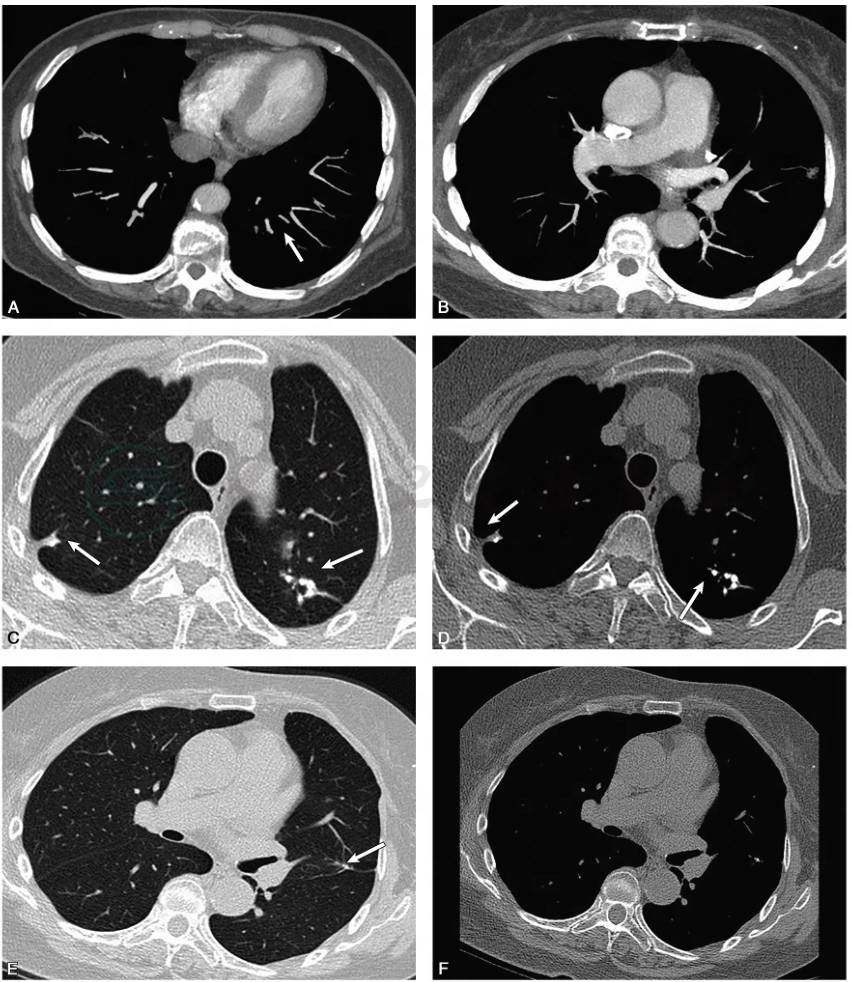
图2 患者规律抗凝及厄洛替尼靶向治疗2个月后,复查肺动脉CTA示:原有左下肺动脉血栓基本溶解吸收(A、B);右肺上叶尖段和右肺下叶背段磨玻璃影基本吸收(C、D);左肺上叶舌段部分实性结节影显著缩小(E、F)(白箭)
引自:主编:.呼吸与危重症医学疑难与危重病例精选.第1版.ISBN:978-7-117-30147-3
此例患者的诊疗经过告诉我们:①以晕厥起病的患者,不能单纯考虑神经系统和脑血管病变,在临床鉴别诊断中特别不能遗漏急性肺栓塞的诊断。②肺栓塞的诊断确立后,一定要查明肺栓塞的诱发因素,尤其不能遗漏恶性肿瘤。③肺栓塞的治疗需规范,具有不可祛除危险因素(晚期肺癌)的肺栓塞患者,需要长期甚至终生抗凝治疗。④肺内多发结节需要对多原发还是肺内转移进行鉴别诊断,以免部分多原发肺癌患者失去手术机会。
(叶相如 王凯旋 夏敬文 李圣青)
[1]GAZDAR A F,MINNA J D.Multifocal Lung Cancers-Clonality vs Field Cancerization and Does It Matter[J]? J Natl Cancer Inst,2009,101(8):541-543.
[2]KARP D D,LEE S J,KELLER S M,et al.Randomized,Double-Blind,Placebo-Controlled,Phase III Chemoprevention Trial of Selenium Supplementation in Patients With Resected Stage I Non-Small-Cell Lung Cancer:ECOG 5597[J].J Clin Oncol,2013,31(33):4179-4187.
[3]KOZOWER B D,LARNER J M,DETTERBECK F C,et al.Special treatment issues in non-small cell lung cancer:Diagnosis and management of lung cancer,3rd ed:American College of Chest Physicians evidence-based clinical practice guideline[J].Chest,2013,143(5s):e369S-399S.
[4]ASMAR R,SONETT J R,SINGH G,et al.Use of Oncogenic Driver Mutations in Staging of Multiple Primary Lung Carcinomas:A Single-Center Experience[J].J Thorac Oncol,2017,12(10):1524-1535.
[5]王辰.肺栓塞[M].北京:人民卫生出版社,2003.













