患者男性,52岁,银行职员。主因“胸腔积液2年余”,于2017年4月25日入院。患者2年前体检发现左侧胸腔积液,多次就诊于当地及外省市三级医院,给予反复多次胸腔穿刺,胸腔积液查找脱落细胞及抗酸杆菌、肿瘤标志物、类风湿因子、细菌培养、T-SPOT和胸腔积液ADA检查均阴性,胸膜活检病理示慢性炎症。先后予以抗感染治疗、诊断性羟氯喹抗风湿免疫治疗及诊断性抗结核治疗,胸腔积液均无明显减少。为进一步明确诊断,收入我科。患病以来精神好,胃纳可,睡眠好,大小便正常,无明显体重下降。
入院查体
T 36.6℃,P 89次/min,R 15次/min,BP 117/76mmHg。神清,步入病房,查体合作。全身皮肤无溃烂,浅表淋巴结无肿大。巩膜无黄染。口唇无发绀,咽喉不红,扁桃体不大。胸廓对称无畸形,胸骨无压痛;触觉语颤左侧减弱,未触及胸膜摩擦感;双肺叩诊呈清音,左下肺叩诊浊音,肩胛下角线左肺下界上移;右肺呼吸音清晰,左侧呼吸音减弱,未闻及胸膜摩擦音。心率89次/min,律齐;各瓣膜听诊区未闻及病理性杂音。腹软,全腹无压痛,无肌紧张及反跳痛,肝脾肋下未触及,肝肾区无叩击痛,肠鸣音3次/min。关节无红肿,无杵状指(趾),双下肢无水肿。肌力正常,肌张力正常,生理反射存在,病理反射未引出。
既往史及个人史
冠心病史7年,心脏支架植入术后,未服用药物。关节肿痛及结膜炎反复发作。否认鼻炎、哮喘史。已婚已育1子。吸烟20余年,平均20支/d,已戒烟2年。否认冶游史。
初步诊断
1.胸腔积液原因待查
2.冠心病,PCI术后
问题1:患者是什么性质的胸腔积液?
患者病情有如下特点:①慢性病程,以胸腔积液为主要表现;②胸腔积液及病理未发现明显的肿瘤及感染证据;③诊断性抗感染、抗结核和抗风湿治疗均无效;④一般状况良好。虽病程迁延不愈,但无恶病质表现。为明确诊断,入院后完善以下检查:
辅助检查
血常规、肝肾功能:均正常。
NT-proBNP:正常。
CRP、降钙素原:均正常。
肿瘤标志物:均正常。
真菌G试验、乳胶凝集试验:均正常。
T-SPOT:阴性。
心脏超声(2017-04-27):左心收缩功能正常,左心舒张功能正常。EF:66%。
胸部CT平扫(2017-04-28,图1):双肺肺门及支气管血管束中央间质增生,小叶间隔增厚,双侧肺野弥漫性细小结节影;双侧胸膜局限性增厚及多发结节影;左侧少-中量胸腔积液;冠脉支架植入术后;心包少量积液。
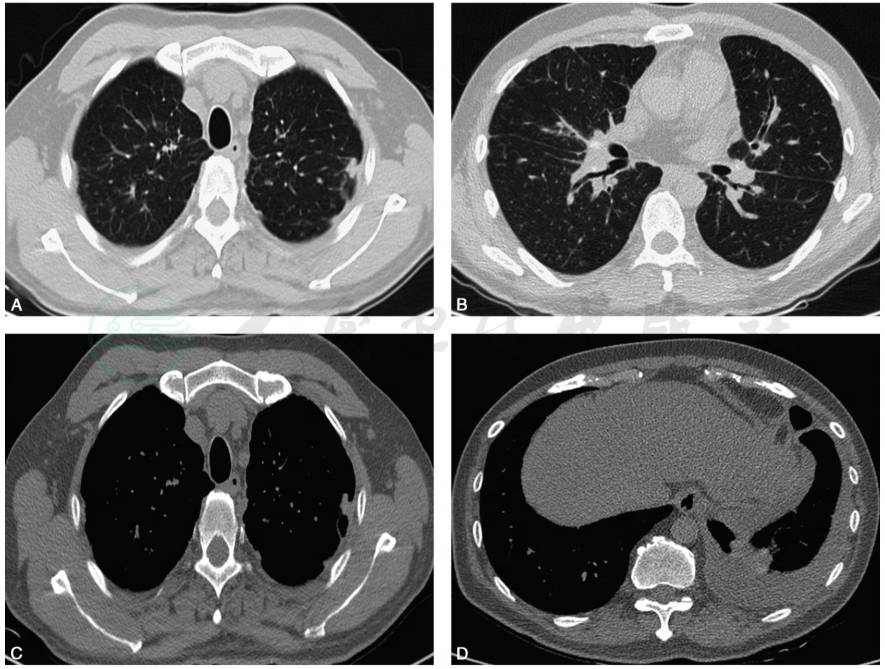
图1 胸部CT平扫:肺窗(A、B)示双肺弥漫细小结节影,小叶间隔增厚,中央间质增生;双上肺胸膜下结节影,以左上肺为著;纵隔窗(C、D)示左侧胸膜不规则增厚伴结节影,左侧少-中量胸腔积液
引自:主编:.呼吸与危重症医学疑难与危重病例精选.第1版.ISBN:978-7-117-30147-3
胸部B超和全身浅表淋巴结超声(2017-04-26):左侧胸腔大量积液,左侧锁骨上淋巴结肿大,形态欠规则。
胸腔积液相关检查(2017-04-26):浆膜腔积液常规:颜色:淡橙色,透明度:混浊,李凡他试验:+,红细胞:5.98×109/L,有核细胞:4.26×109/L。 如下表(表1)所示。
表1 胸腔积液常规和生化检查

胸腔积液常规 胸腔积液生化 |
李凡他试验 + 腺苷脱氨酶 14U/L 白细胞计数 4.26×109/L 总蛋白 52g/L 淋巴细胞百分率 95% 葡萄糖 8.1mmol/L 中性粒细胞百分率 5% 乳酸脱氢酶 125U/L |
引自:主编:.呼吸与危重症医学疑难与危重病例精选.第1版.ISBN:978-7-117-30147-3
胸腔积液通常分为渗出液和漏出液:
1.渗出性胸腔积液
Light判断标准:胸腔积液蛋白量/血清蛋白量>0.5,胸腔积液中LDH含量>200U/L或大于血清LDH最高值的2/3,胸腔积液LDH/血清LDH比值>0.6,符合3条中1条即可认为渗出性胸腔积液。渗出性胸腔积液的常见病因:①胸膜恶性肿瘤,包括原发性间皮瘤和转移性胸膜瘤。②胸腔和肺的感染,如结核病和其他细菌、真菌、病毒、寄生虫感染。③自身免疫性疾病,如系统性红斑狼疮、多发性肌炎、硬皮病、干燥综合征和结节病等。④淋巴细胞异常,如多发性骨髓瘤、淋巴瘤。⑤药物性胸膜疾病,如米诺地尔、溴隐亭、二甲麦角新碱、氨甲蝶呤、左旋多巴等。⑥消化系统疾病,如病毒性肝炎、肝脓肿、胰腺炎、食管破裂、膈疝。⑦其他,如血胸、乳糜胸、尿毒症、子宫内膜异位症、放射性损伤和心肌梗死后综合征等。
2.漏出性胸腔积液
常见病因有充血性心力衰竭、缩窄性心包炎、肝硬化、低蛋白血症、上腔静脉综合征、肾病综合征、肾小球肾炎、透析、黏液性水肿等引起的胸腔积液常为漏出液。
此例患者胸腔积液性质按照Light标准判断为渗出性胸腔积液。
问题2:患者渗出性胸腔积液的病因是什么?
患者胸腔积液葡萄糖较高,中性粒细胞百分比较低,可基本除外细菌性感染;因胸腔积液ADA正常,结核性胸腔积液可除外;尽管长期慢性病程,患者一般状况良好,胸腔积液未发现恶性细胞,恶性胸水可除外。综上,以淋巴细胞升高为著的渗出性胸腔积液应重点考虑自身免疫性疾病所致胸腔积液。为明确胸腔积液病因,积极完善以下检查:
血免疫球蛋白和补体系列:正常。
ANA及ENA抗体谱:均未见异常。
支气管镜检查(2017-04-28):左上叶、右下叶、右上叶支气管开口处可见黏膜多发隆起性小结节(图2A)。于左下叶开口处活检送病理学检查。
病理报告(2017-05-03,图2B):(左下叶结节)非坏死性肉芽肿,提示肺结节病可能性大。
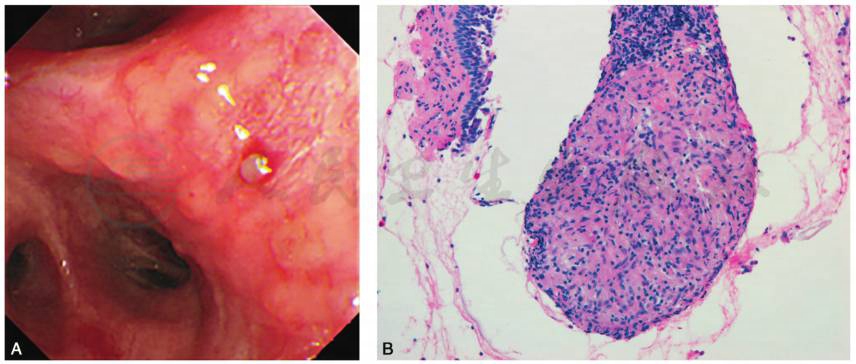
图2 支气管镜检查(HE,×40)显示左下叶开口处见黏膜多发结节样隆起(A),结节活检送病理可见非坏死性肉芽肿(B),符合结节病表现
引自:主编:.呼吸与危重症医学疑难与危重病例精选.第1版.ISBN:978-7-117-30147-3
此例患者以单侧胸腔积液为首发表现,追问病史有关节肿痛、反复眼结膜炎发作;胸部CT以肺部细小结节影和中央间质增生为著,双侧胸膜下多发结节影伴左侧胸腔积液,双侧肺门和纵隔淋巴结消退;支气管镜检查见气道黏膜表面多发结节;活检病理提示非坏死性肉芽肿;临床排除肺结核、结缔组织病诊断。综上,依据患者病史、病理和胸部CT特点,诊断肺结节病Ⅲ期。胸腔积液与肺结节病是否相关仍需进一步探讨。
问题3:患者胸腔积液与肺结节病相关吗?
长期以来结节病胸膜病变被认为是一种少见疾病,其表现形式主要有胸膜增厚、胸膜小结节、胸腔积液及气胸,此外尚有少量文献报道乳糜胸及血胸。国外报道结节病胸膜病变的发生率约为10%~20%,其中胸腔积液的发生率约为0.7%~10%。我国报道结节病胸膜病变的发生率约为3.4%~16.7%,平均为5.6%。国内外文献均证实本病引起的胸腔积液均为渗出液,以淋巴细胞为主,但是上述特点缺乏特异性。本病的确诊有赖于胸膜活检发现非干酪样坏死性肉芽肿,同时除外结核等其他肉芽肿性疾病。此例患者胸腔积液常规和生化提示以淋巴细胞为主的渗出液,临床排除结核性胸膜炎,结合气道黏膜小结节病理和反复慢性的良性病程经过,考虑胸腔积液为肺结节病所致,是肺结节病累及胸膜的临床表现。
1.肺结节病Ⅲ期合并胸腔积液
2.冠心病,PCI术后
结节病胸膜病变所致胸腔积液的治疗目前尚无一致方案,国外学者认为结节病胸膜病变所致的胸腔积液大多是少量的,并有一定自限性。只有当胸腔积液反复出现时才需糖皮质激素治疗。临床上部分患者可自行缓解,多数需行激素治疗,部分病例病程较长可考虑激素及细胞毒类药物联合治疗。
鉴于此例患者病程超过2年,胸腔积液反复发作,长期胸腔置管引流,因此患者初始治疗给予激素联合硫唑嘌呤,后续治疗激素和硫唑嘌呤减量维持至少12个月。
1.甲泼尼龙,32mg/d,口服;
2.硫唑嘌呤,50mg/次,2 次/d,口服;
3.补钙、制酸剂口服;
4.监测血常规、肝肾功能。
现有研究表明结节病是以Th1细胞免疫过度激活和巨噬细胞增殖为主的免疫失衡,鉴于结节病本身存在T淋巴细胞免疫功能缺陷,长期接受糖皮质激素或免疫抑制剂治疗可诱发感染等多种严重不良反应。故治疗过程中应警惕细菌、病毒、结核或真菌感染,定期复查胸部薄层CT,加强随访,早发现、早诊断、早治疗可能继发的肺部感染。患者出院后继续口服甲泼尼龙片和硫唑嘌呤治疗3个月后复查胸部CT(2017-08-03)示双侧肺野弥漫性细小结节影显著减少,胸腔积液较前显著减少。复查电子支气管镜示气道黏膜多发结节样隆起消失(图 3)。
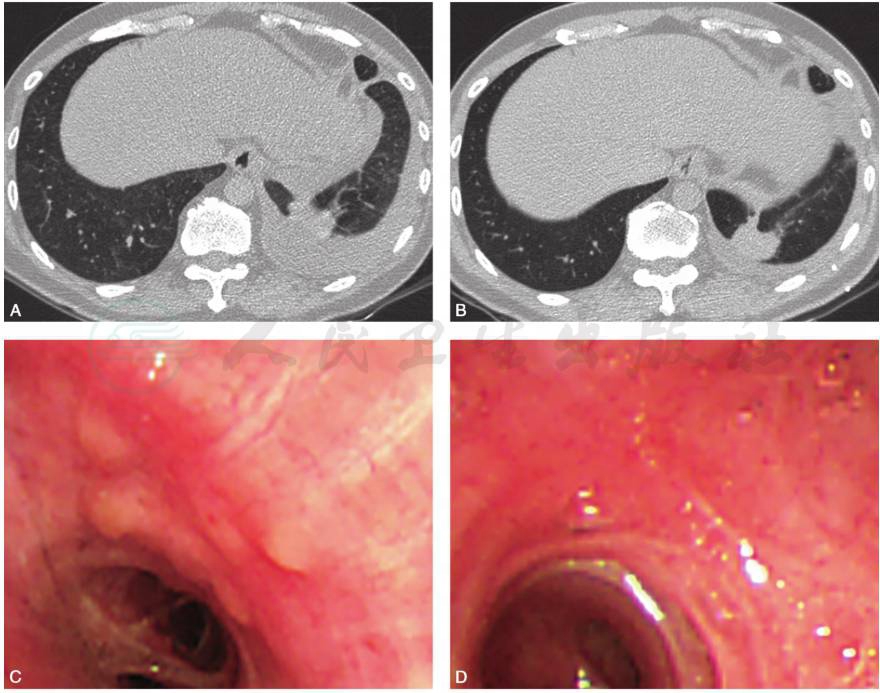
图3 患者口服甲泼尼龙片和硫唑嘌呤治疗3个月后复查胸部CT:胸腔积液较前(A,2017-04-28)显著减少,双侧肺野弥漫性细小结节影显著减少(B,2017-08-03);复查支气管镜检查示原有左下叶开口处结节样隆起(C)治疗后消失(D)
引自:主编:.呼吸与危重症医学疑难与危重病例精选.第1版.ISBN:978-7-117-30147-3
1.结节病的诊断流程
结节病是一种原因不明的非干酪坏死性多系统肉芽肿性疾病,全身如肺、淋巴结、肝、脾、皮肤等各个器官均可受累,肺脏和胸内淋巴结受累最为常见,典型表现为双侧对称性肺门、纵隔淋巴结肿大。临床表现因受累脏器而异,缺乏特异性,特别是表现为胸腔积液时,临床诊断较为困难,常误诊为结核或肺癌。胸部HRCT是疑诊结节病患者的必备检查,必要时可做胸部增强CT检查。肺结节病Ⅰ期、Ⅱ期患者可通过EBUS-TBNA明确诊断,如果取材不理想,必要时可考虑外科浅表淋巴结活检或纵隔镜活检。肺结节病Ⅲ期、Ⅳ期患者可采用EBUS-GS肺活检、TBLB或外科胸腔镜肺活检等方法明确诊断;肺结节病累及胸膜合并胸腔积液患者可采用内科胸腔镜活检;肺结节病合并其他肺外表现时也可在相应部位取活检,如鼻黏膜、皮下结节等部位的活检。病理回报肉芽肿性病变时,仍需要积极排除结核与非结核分枝杆菌感染和真菌感染等,才能最终诊断肺结节病。此例患者除了胸腔积液外,病史中存在关节、眼、心包积液等异常表现,提示患者结节病有多系统累及。
2.结节病的治
大部分结节病的患者不需要使用药物治疗,应结合患者的临床症状、影像学、肺功能受损情况以及特定器官受累等情况综合分析后,再决定是否给予药物治疗。对有症状且影像学有肺野累及和/或肺功能下降(FVC或弥散功能较基础值下降>15%)的患者应采取治疗措施。一旦治疗开始,疗程至少12~18个月。美国胸科协会、欧洲呼吸协会、世界结节病协会等均推荐进行为期1年的激素治疗,用量为泼尼松20~40mg/d治疗1~3个月,随后采用维持剂量治疗6~9个月。激素成功减量定义为将激素用量减至泼尼松10mg/d或等效剂量。激素治疗疗效不佳时可联用免疫抑制剂治疗。免疫抑制剂治疗肺结节病的指征如下:①应用糖皮质激素治疗无临床疗效或生理指标的改善;②激素使用导致患者不能耐受的严重不良反应,如体重明显增加、骨质疏松或无法控制的血糖异常;③当患者无法将激素剂量减至10mg/d以下时,可联用免疫抑制剂治疗。常用免疫抑制剂包括氨甲蝶呤、硫唑嘌呤、羟氯喹、环磷酰胺和英利昔单抗等。
(吴琴 张有志 李圣青)
[1]HOOPER C,LEE Y C,MASKELL N.Investigation of a unilateral pleural effusion in adults:British Thoracic Society Pleural Disease Guideline[J].Thorax,2010,65 Suppl 2:i4-i17.
[2]WIJSENBEEK M S,CULVER D A.Treatment of Sarcoidosis[J].Clin Chest Med,2015,36(4):751-767.
[3]CULVER D A.Diagnosing sarcoidosis[J].Curr Opin Pulm Med,2015,21(5):499-509.













