(一)一般资料
男性,56岁,湖南怀化洪江人,2017年8月18日入住我院消化内科。
(二)主诉
腹胀6月余,加重伴双下肢浮肿3个月。
(三)现病史
患者自诉2017年2月开始出现腹胀,进食后加重,下腹为甚,排便后稍有缓解,伴恶心、乏力,不伴发热、盗汗、腹痛、便血、腹泻、头晕等不适,至当地县医院行腹部CT检查,考虑“肠梗阻”。出院后患者自服中药治疗数月(具体成分不详),自觉腹胀加重,腹围增加,偶有进食后呕吐胃内容物。3个月前逐渐出现双下肢水肿,尿量较前有所减少,至怀化市第二人民医院诊治,考虑“肠梗阻”,对症支持治疗后症状缓解出院。1月余前患者腹胀加重,再次入住怀化市第二人民医院诊治,行腹部增强CT考虑低位性肠梗阻,狡窄性肠梗阻可能性大。并于2017年7月21日行“剖腹探查+肠系膜淋巴结活检术”,术中未见梗阻,无坏死,小肠系膜多发淋巴结肿大,予以切除并送3个淋巴结活检,活检结果示小肠系膜淋巴结反应性增生。在院期间予以输液等对症支持治疗,腹胀病因未明。患者为求进一步诊治,遂至我院,收入我科。自起病以来,精神、食纳、睡眠欠佳,大便2~3d/次,成形黄软便,小便稍有减少,体重减轻约15kg。
(四)既往史
有“阑尾炎”病史,偶有“手麻”,有“腰椎间盘突出症”,否认“肝炎”“结核”等传染病史,否认“高血压”“糖尿病”“冠心病”病史,无食物、药物过敏史。
(五)个人史
吸烟20余年,10余支/d,30年偶饮少量白酒史。
(一)体格检查
1.体温36.5℃,心率80次/min,呼吸18次/min,血压120/75mmHg。
2.一般情况 发育正常,营养差,神志清晰。
3.心肺腹检查 无明显异常。
4.双侧颌下、腋下及腹股沟处均可扪及多个蚕豆大小淋巴结,质软,可滑动,无压痛。
5.腹部膨隆,上腹部正中可见一长约10cm手术瘢痕,全腹有压痛,腹肌稍紧张,无反跳痛,移动型浊音阳性。
6.双侧下肢重度水肿。
(二)检验检查
1.三大常规
血常规 RBC 2.74×1012/L,Hb 96g/L;大便常规+OB:弱阳性;尿常规+尿液沉渣分析:蛋白质0.3g/L。
2.生化检查
肝功能、心肌酶及血糖TP 53.9g/L,ALB 32.1g/L,AKP 165.4IU/L;肾功能 Cr 114.5μmol/L,复查肌酐正常;E7A:钾3.35mmol/L,磷0.85mmol/L,镁0.64mmol/L,复查E7A正常。
3.凝血功能
凝血酶时间13.73s,血浆纤维蛋白原降解产物6.4mg/L,D-二聚体0.37mg/L,D-二聚体(ELISA)793.3ng/ml。
4.感染相关检查
T-SPOT(A:35,B:38);甲乙丙肝肝炎全套:HBsAg(+),余阴性;戊肝:HEV Ab IgM(-);HEV Ab IgG(+);输血前四项(HBsAg+TP+HIV Ab+HCV Ab)、病毒全套、寄生虫全套均为阴性。
5.免疫相关检查
ESR 24mm/h;免疫全套(C3+C4+IgG+IgA+IgM)C3 546.0mg/L,IgG 6.84g/L,IgM 273.0mg/L;RF+CRP+ASO,ANA谱、血管炎三项,狼疮全套,自身免疫性肝炎全套均为阴性。
6.其他
甲状腺功能三项(FT3+FT4+TSH)+TGAb+TPOAb:FT3 2.57pmol/L、肿瘤标志物12项铁蛋白430.87ng/ml、血氨(-)。
7.心电图
T波改变。
8.双下肢血管彩超
双下肢深动脉硬化,左小腿肌间静脉血栓形成。
9.腹膜彩超
腹腔积液。
10.腹部平片
2017年8月18日考虑不完全性肠梗阻(图1)
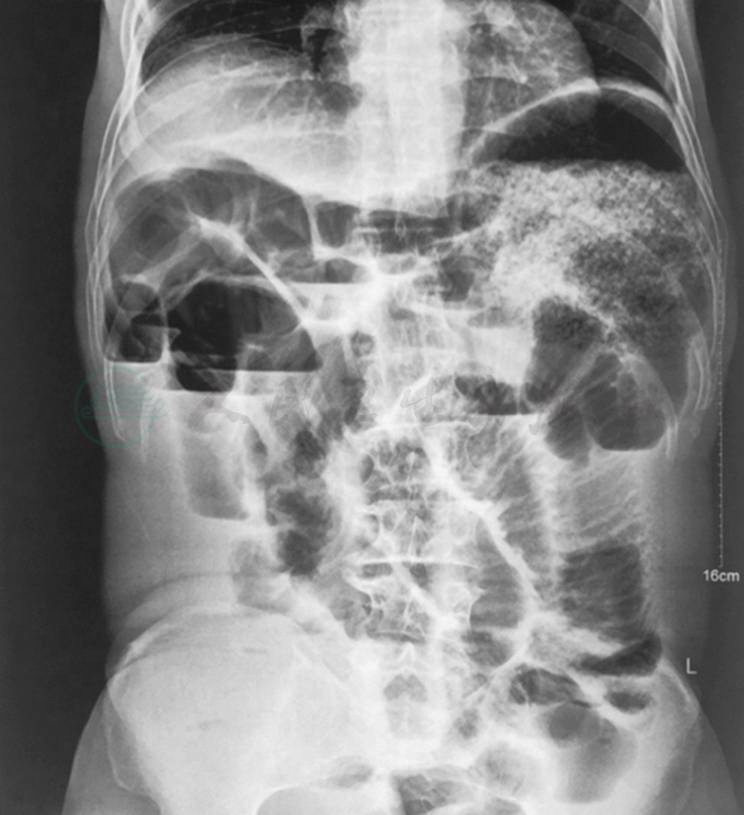
图1 腹部平片
11.小肠CTE(2017年8月20日)
①小肠、结肠扩张并积气、积液,肠系膜区血管呈“漩涡状”改变:肠扭转并不完全肠梗阻可能;②肠系膜区淋巴结稍大;③盆腔和双侧胸腔积液(图2,图3)。
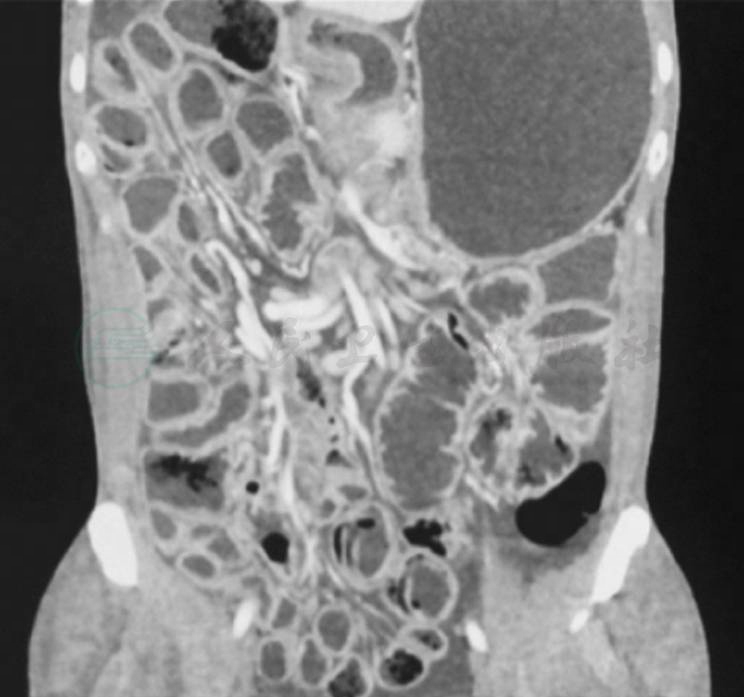
图2 小肠CTE(1)
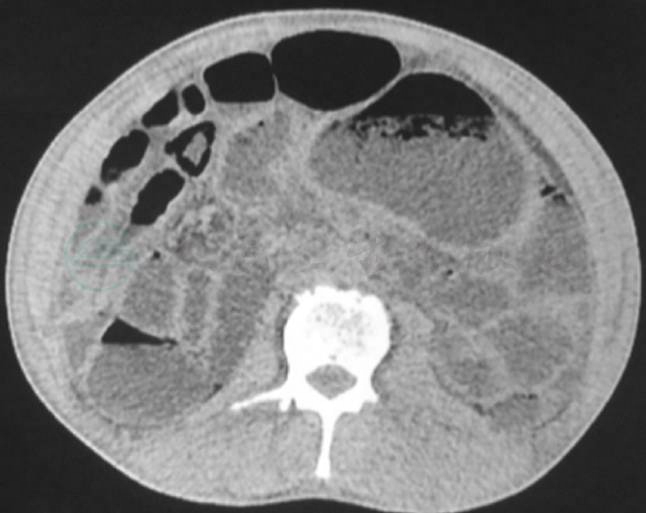
图3 小肠CTE(2)
12.CT肠系膜动脉与静脉成像(2017年8月26日)
①小肠、结肠扩张并积气、积液较前进展;②肠系膜上动脉空肠动脉分支和肠系膜上静脉局部分支迂曲、增粗。
13.胃镜
反流性食管炎(B级)胃潴留,降部隆起改变:副乳头?
14.肠镜
盲肠、全结肠、直肠黏膜充血水肿,血管纹理紊乱,未见明显溃疡肿块。结论:慢性结肠炎。
15.小肠镜
空肠炎性改变,胃潴留,反流性食管炎。
16.病理(空肠上段)
送检组织黏膜慢性炎症,固有层较多淋巴细胞、浆细胞、少量嗜酸性粒细胞,灶性区域绒毛变短、平。
(一)病史特点
患者老年男性,慢性起病,反复腹胀腹痛6个月,后期伴双下肢水肿,体重半年下降15kg。在外院行影像学检查提示肠梗阻,剖腹探查未发现梗阻,发现多个肠系膜淋巴结肿大,活检提示反应性增生。抗肠梗阻治疗无明显效果。
(二)思路分析
该患者为慢性肠梗阻查因患者,肠梗阻按照病因可分为机械性肠梗阻、动力性肠梗阻和血运性肠梗阻。机械系肠梗阻是由于肠内、肠壁和肠外各种不同机械性因素引起的肠内容物通过障碍。动力性肠梗阻是由于肠壁肌肉运动功能失调所致,并无肠腔狭窄。血运性肠梗阻是由于肠系膜血管内血栓形成、血管栓塞,引起肠管血液循环障碍,导致肠蠕动功能丧失,使肠内容物停止运行。患者外院剖腹探查未发现梗阻、肠坏死,我院影像学及内镜检查不提示机械性和血运性肠梗阻,考虑动力性肠梗阻可能性大。患者出现双下肢水肿,白蛋白降低、尿蛋白阳性,继续完善肾病全套、尿免疫固定电泳等检查。
(一)检查
1.肾病全套
尿蛋白(++),24h尿白蛋白定量2.59g/24h,β2微球蛋白14.6mg/L,α1微球蛋白 23.7mg/L,轻链KAPPA 定量 1 328mg/L(0~19.4),尿肌酐3 740μmol/L,尿蛋白/尿肌酐 3.4,余项阴性;血清蛋白:β2微球蛋白 4.92mg/L,视黄醇结合蛋白94.4mg/L;血轻链测定:轻链KAPPA 590mg/dl;尿轻链测定:轻链KAPPA 698mg/dl。
2.免疫固定电泳
尿κ-M蛋白(++),血κ-M蛋白(+)。
3.骨髓穿刺
白细胞分布正常,分类各阶段细胞比值大致正常,成熟红细胞大小不一,中心淡染区扩大,血小板散在分布,未见寄生虫;形态学符合多发性骨髓瘤。FISH:1q21/RB1基因,D13S319/P53。
(二)后续病情发展及诊疗
患者骨髓穿刺结果考虑多发性骨髓瘤,于2017年9月6日转入我院血液内科。患者转入血液内科后出现反复双上肢乏力、麻木。后续检查结果如下。
1.甲状腺功能
FT3 2.23pmol/L,FT4 9.57pmol/L,TSH 12.44mIU/L。彩超示甲状腺未见明显异常。
2.肌电图
神经源性损害肌电图示四肢广泛神经损害,运动和感觉均受累。
3.全身骨骼X片
①全身多发骨质疏松;②脊柱退行性病变,T11~T12楔形样变。
4.骨髓活检病理
骨髓浆细胞肿瘤。
给予硼替佐米2mg,每周1次,地塞米松10mg,每周2次;化疗,辅以抗感染、利尿、营养神经、通便、护胃等治疗,出院时腹胀好转。
(三)随访
出院后一个月随访患者恢复可,后患者再未随访。
(一)最后诊断
多发性骨髓瘤
(二)诊断依据
患者中年男性,病程6月余,以腹胀、双下肢水肿起病,伴纳差,食欲减退,体重减轻15kg,后继出现双上肢乏力、麻木。患者骨髓活检病理报骨髓浆细胞肿瘤;血液及尿液免疫固定电泳出现单克隆M蛋白;并存在贫血、骨质破坏、肠系膜淋巴结淀粉样变性等骨髓瘤相关的器官功能障碍,达到多发性骨髓瘤诊断标准。患者行化疗后腹胀好转,故多发性骨髓瘤诊断明确[1,2]。
(一)胃肠外科
肠梗阻是多病因的一类疾病,机械性、动力性、炎性肠梗阻区分不难,外科手术可以排除器质性疾病,但应该完善手术前的准备工作。此患者为动力性肠梗阻,CT表现为弥漫性肠道积气,不属于外科剖腹探查指征,本不必行剖腹探查术。该患者启示我们在进行手术前应做好围手术期工作,避免给患者带来非必要的有创性外科操作。
(二)病理科
患者的切片结果解读:回肠病变组织有非单一类型的淋巴细胞浸润,不考虑淋巴肿瘤直接浸润(直接浸润应为单一类型淋巴细胞),患者病理结果考虑炎症可能性大;病变区域看到均质红染区域,刚果红染色后发现淀粉样沉积。该患者在外院的病理标本送我院阅片,再次染色,刚果红染色看到标本边缘淋巴结被膜上有粉红色物质沉积;我院病理标本重新刚果红染色同样发现粉红色物质沉积;多证据共同证明该患者存在淀粉样变性(图4,图5)。淀粉样变性对取材有一定要求,在胃要求取到黏膜肌层,在肠道要取到黏膜下层。若取材不适则无法看到淀粉样变性。
(三)血液科
患者病史6月余,主诉腹胀,营养状况不好,应当首先考虑营养性贫血,应首先做营养性贫血检测。多发性骨髓瘤以骨质破坏、肾功能不全、贫血多见,以消化道梗阻为首发症状的罕见。患者骨髓原始浆细胞0.5%,幼稚浆细胞6%,成熟浆细胞5%~6%,达不到多发性骨髓瘤诊断标准。骨髓形态学描述中浆细胞表现出肿瘤细胞形态学特点,需要从免疫学、分子生物学、遗传学等方面进一步证实。根据指南和经验,多发性骨髓瘤诊断标准中克隆型浆细胞应在10%以上,达不到此标准的若有组织病理学证实浆细胞肿瘤亦可诊断。
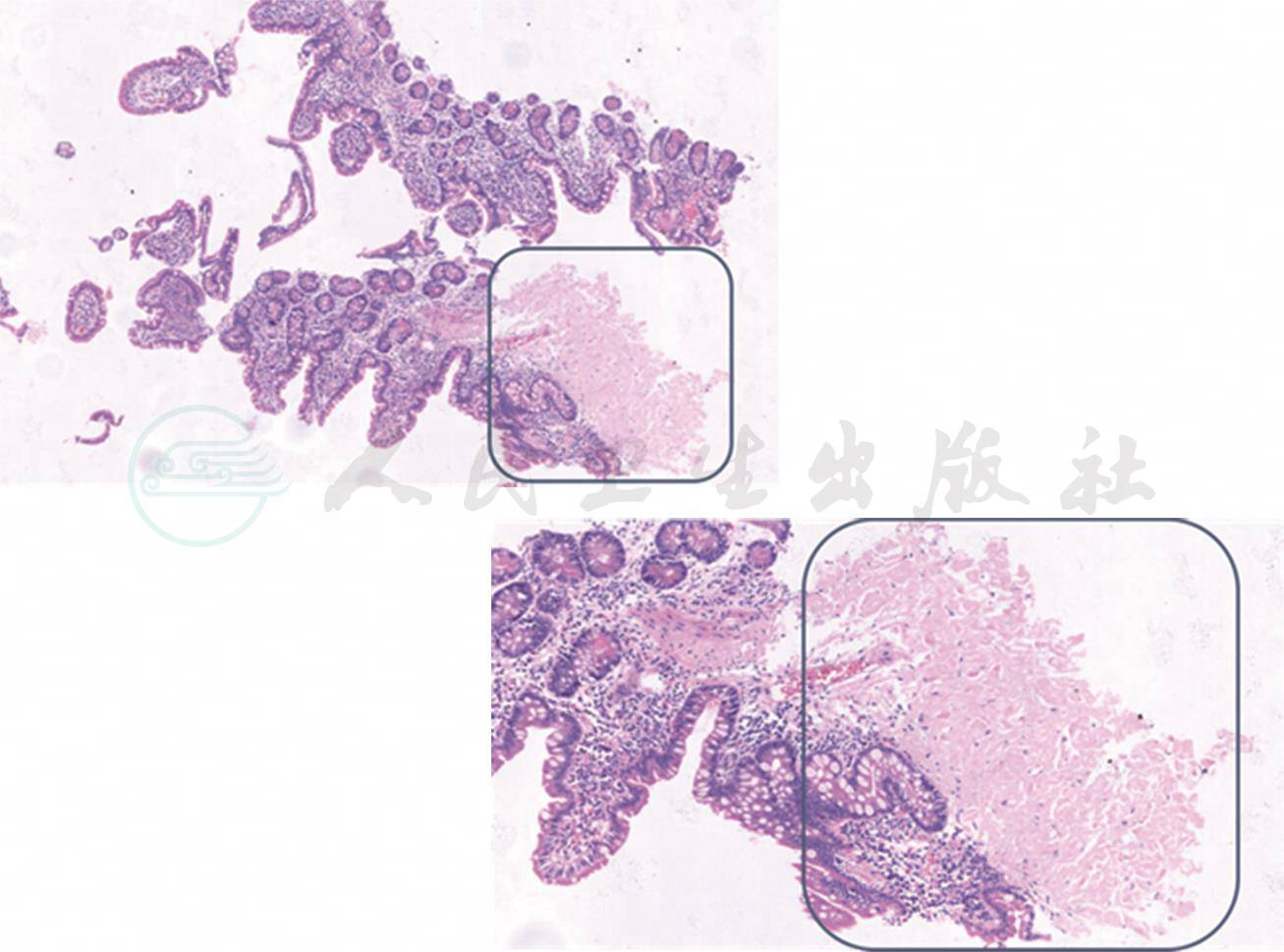
图4 回肠病理(1)
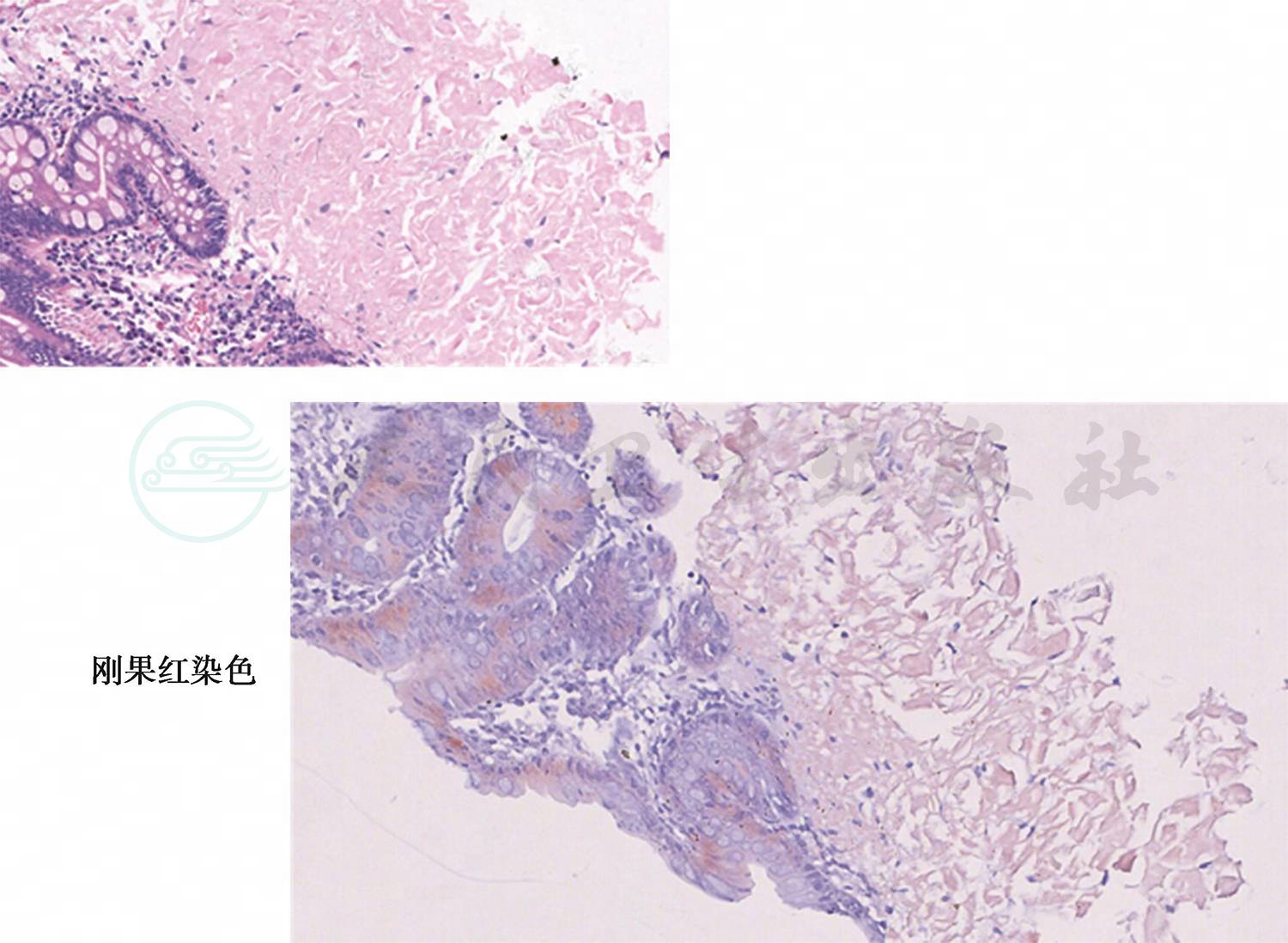
图5 回肠病理(2)
该患者老年起病,有CRAB症状,有溶骨性改变,此点与其他恶性肿瘤的骨质破坏不同(其他恶性肿瘤多为溶骨成骨都有)。患者行全身骨骼X线检查,主要表现为虫蚀样改变,伴有全身骨质疏松,病理性骨折。实验室检查中患者有典型的免疫球蛋白M,检测M蛋白有多种方法。①血清蛋白电泳:M蛋白在β-γ区形成浓密区带,从扫描图中可见基底较窄、高而尖锐的蛋白峰,蛋白峰的高与宽之比>2∶1;②血清Ig定量:血清中某一类Ig出现大量的单克隆免疫球蛋白,而其他类Ig则显著降低或维持正常,这名患者IgA、IgG、IgM均下降;③免疫球蛋白轻链检测。大多数多发性骨髓瘤为分泌型,不分泌型的多发性骨髓瘤诊断更为挑战。
患者转入血液科后再次换部位行骨髓活检,流式检测,证实为浆细胞肿瘤,诊断明确后予以硼替佐米治疗,用药第2天明显好转,之后缓慢减轻,出院后1个月随访患者恢复尚可,后再未随访。
(四)肾内科
患者以消化道症状首发,伴有浮肿、贫血,外科剖腹探查未发现梗阻,考虑患者肠梗阻为功能性肠梗阻,可能为血液系统疾病和免疫系统疾病。尿液中有肾小球性蛋白尿、肾小管性蛋白尿和肾小管产生的蛋白尿。我们需要分析患者尿液中蛋白来自肾脏漏出或者是产生太多蛋白导致。我们可以通过分析尿液蛋白的分子大小进行判断,患者尿液主要为中分子和小分子,提示溢出型蛋白尿,行免疫固定电泳发现M蛋白。
这个患者提示,是否高龄患者出现蛋白尿,考虑病理检查中行刚果红染色,以排除肿瘤。该患者肾脏损伤来源:游离轻链对肾小管直接损伤;多发性骨髓瘤中轻链增加可以引起IL-6升高,造成肾脏的炎性损害;该患者处于高钙、高凝状态,对肾脏造成影响。另外,该患者的甲状腺功能异常是否也与患者的基础疾病相关?应考虑甲状腺组织行刚果红染色进一步明确。
(五)消化科
该患者在我科查房时重点讨论:①是否是POEMS综合征;②是否是血液系统疾病。该患者有多系统受累、多浆膜腔积液、浅表淋巴结肿大、周围神经炎,均提示POEMS综合征;但该患者淋巴结活检未发现洋葱皮样改变,无肝脾肿大,尿中发现轻链,下肢浮肿,肠梗阻均不能用PEOMS综合征解释。该患者胃镜、小肠镜、肠镜、剖腹探查均不提示机械性肠梗阻,考虑假性肠梗阻。假性肠梗阻分为原发和继发,原发为遗传疾病,该患者老年,无家族史,暂不考虑原发性假性肠梗阻。继发性假性肠梗阻原因:①血管、胶原的损害,如系统性硬化,系统性红斑狼疮等;②肌肉浸润性损害,如淀粉样变性;③内分泌方面,如低钾;④药物、毒物。该患者应为多发性骨髓瘤导致的肠道淀粉样变性。该患者的T3、T4降低,TSH升高无法用多发性骨髓瘤解释,该患者的甲状腺功能异常与肠道梗阻应用二元论解释。
(六)特邀嘉宾Ernie L. Esquivel(康奈尔大学)
专科的住院医师非常容易被自己的专业影响,而忽略其他系统的疾病。当遇到无法用自己专科解释的疾病时,应该及时向其他专科求助。这个患者最终诊断为多发性骨髓瘤,因多发性骨髓瘤导致的肠道淀粉样变性造成肠梗阻。这个患者的剖腹探查和活检结果并不支持IBD,应该思考此后患者的胃镜、肠镜和小肠镜是否还有必要?该患者在诊疗初期进行了非常多的实验室检查,冗杂的结果反而容易迷失方案。为什么患者有胸腔积液、腹水却不穿刺取胸腔积液、腹水检查?建议住院医生们在临床工作中,为患者开具检查前首先思考这项检查的结果所包含的信息对诊断和治疗是否有明确的指向性意义,而不是盲目的开具一些似乎有一定道理的检查,并被这些检查的结果困扰失去明确的诊疗方向。
1.以消化道症状为首发症状的多发性骨髓瘤易被误诊为消化道肿瘤、IBD等消化道疾病。
2.对40岁以上患者,以消化道症状起病,而难以用某一消化系统疾病解释和/或相应治疗无效者,同时伴随有不明原因多器官系统损害等,应想到多发性骨髓瘤可能。一个以消化系统症状为首发表现的初诊患者,如果血细胞减少和蛋白尿同时出现,且无明显肾功能改变,注意排除多发性骨髓瘤[3,4]。
(郝 蓉 欧阳淼)
[1]RAJKUMAR SV. Multiple myeloma: 2014 update on diagnosis,risk-stratification,and management. Am J Hematol,2014,89(1):998-1009.
[2]SALGUERO DA,BARLETTA PA,Sierraalta W. Severe abdominal pain and diarrhea,unusual multiple myeloma presentation with a severe prognosis: a case report. Journal of Medical Case Reports,2018. Journal of Medical Case Reports,2018,12(1):70.
[3]ANDERSON,KC. Progress and paradigms in multiple myeloma. Clinical Cancer Research,2016,22(22):5419-5427.
[4]KYLE RA. Multiple myeloma. Blood,2008. Dispenzieri A,Kyle R A,Katzmann J A,et al. Immunoglobulin free light chain ratio is an independent risk factor for progression of smoldering (asymptomatic)multiple myeloma. Blood,2008,111(2):785-789.













