(一)一般资料
65岁男性,农民,湖南长沙人,2017年7月12日入住我院呼吸ICU。
(二)主诉
咳嗽咳痰10余年,气促2年,加重13天,胸痛2天,发热1天。
(三)现病史
患者于2007年开始出现反复咳嗽咳痰,2015年出现呼吸困难,活动后明显,2016年出现双下肢水肿,于2016年12月1日第1次入住我院,完善相关检查,诊断为:①慢性阻塞性肺疾病(急性加重期),慢性肺源性心脏病(失代偿期);②支气管肺炎,2017年6月30日患者无明显诱因咳嗽、咳痰、气促症状加重,咳嗽次数增加、痰量增多,痰为黄色脓痰,量30~40ml/d,2017年7月5日就诊于某县中医院,并予以哌拉西林舒巴坦、甲泼尼龙琥珀酸钠、布地奈德+异丙托溴铵、护肝,以及中药口服(2017年3月26日、2017年5月30日、2017年7月11日共三次口服中药)等对症支持治疗后,患者咳嗽、咳痰减少、气促减轻,但7月11日出现右侧胸痛不适,7月12日出现发热,体温38.2℃,无畏寒、寒战。为求进一步诊治转入呼吸ICU。患者自发病以来,精神、食欲、睡眠差,大小便正常,体重无明显下降。
(四)既往史
既往诊断“肺结核”,20年前患“乙型肝炎”,自诉服药后好转,2年前因胆囊结石在湖南省中医附一行“胆囊切除术”,否认食物药物过敏史,否认毒物接触史。
(五)个人史
吸烟30年,1包/d。
(六)婚育史和家族史
无特殊。
(一)体格检查
1.体温38.2℃,心率95次/min,呼吸25次/min,血压142/96mmHg。
2.神志清楚,口唇发绀,巩膜无黄染,浅表淋巴结未扪及肿大。
3.桶状胸,胸骨无压痛;心率95次/min,律齐,无杂音,P2>A2;双侧胸廓对称,双肺叩诊过清音,双肺呼吸音低,双下肺可闻及少量湿性啰音;右上腹有压痛,无反跳痛,肝区叩击痛,双下肢无水肿。
(二)实验室检查
1.血常规 WBC 8.2×109/L,Hb 146g/L,PLT 169×109/L,中性粒细胞百分比73.8%。
2.大便、尿常规 尿胆原(+),酮体(+++),潜血(++)。
3.肝功能、肝病酶学、肾功能 TP 60g/L,ALB 36.3g/L,ALT 630.4IU/L,AST 351.1IU//L,TBIL 28.1μmol/L,DBIL 12.8μmol/L,TBA 22.4μmol/L,AKP 186.8IU/L,线粒体AST 60IU/L,岩藻糖苷酶、五核苷酸酶(-);肾功能(-)。
4.D-二聚体 1.24mg/L;凝血酶原时间12.2s;BNP 334.31pg/ml;LDH 434IU/L,CK-MK 29.8IU/L,CK、Mb、TnⅠ正常。
5.PCT 0.26ng/ml,ESR 20mm/h,CRP 32mg/L。
6.血气分析 pH 7.37,PCO2 57.00mmHg,PO2 62.00mmHg,FiO2 40%。
7.肿瘤标志物12项、HIV抗体、结核抗体、甲肝抗体、乙肝三对、丙肝抗原抗体、戊肝抗体、乙肝病毒DNA均未见异常。
8.心电图 ①窦性心律;②电轴重度右偏;③肺心病型。
9.胸部CT 双肺多发纤维条索结节影,少许斑片渗出病灶;肺气肿;双侧胸膜增厚、粘连(图1)。
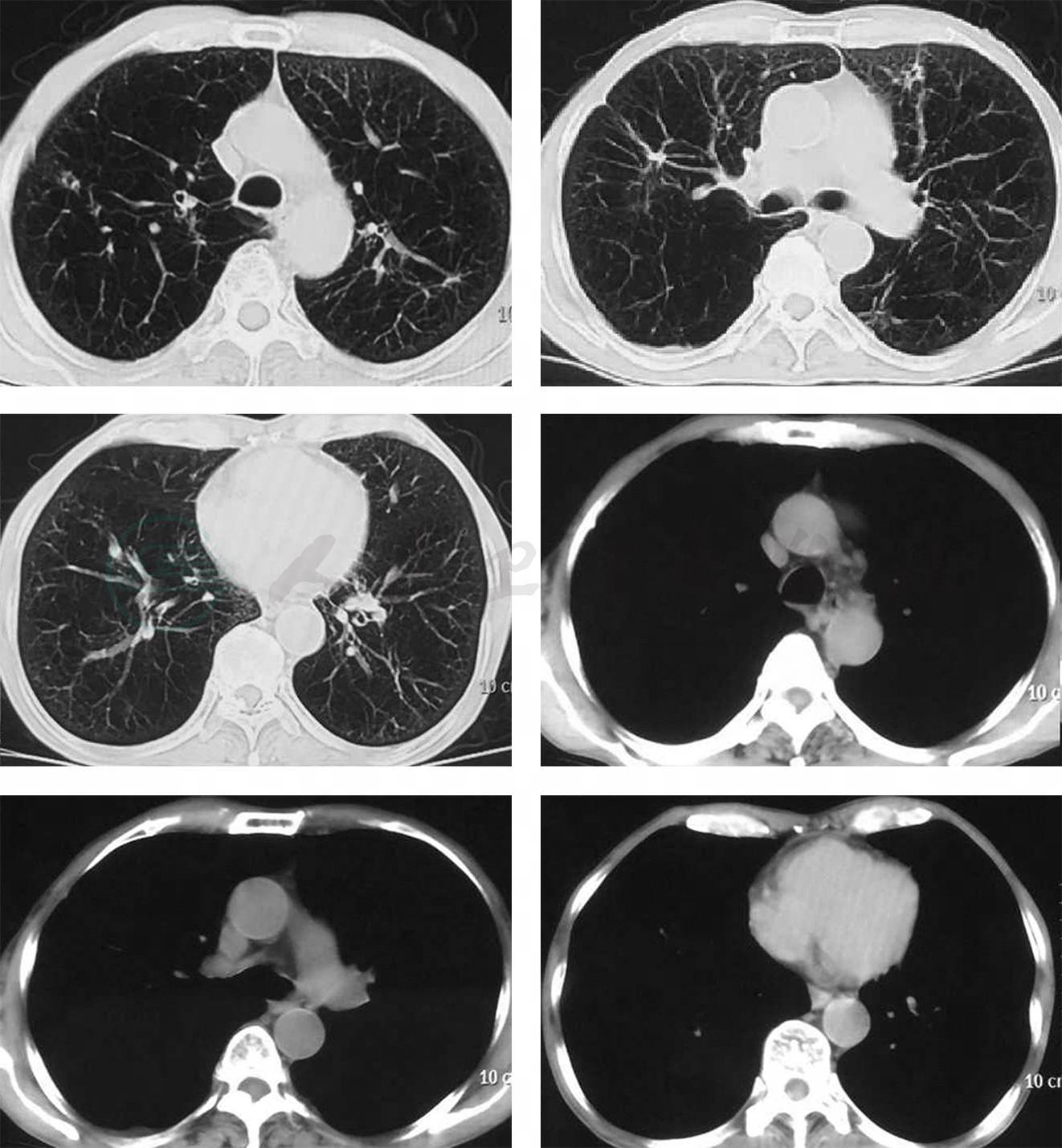
图1 肺部 CT(2017年7月11日)
10.入院后病情变化 入院后患者右侧胸痛、气促较前加重,咳金黄色水样痰,持续发热,呼吸衰竭迅速加重,改气管插管+有创呼吸机辅助通气;感染指标迅速升高:血常规示WBC 19×109/L,中性粒细胞百分比88.4%;PCT 5.27ng/ml;CRP 167mg/L;ESR 27mm/h;影像学快速进展(图2);肝功能损害进一步加重(表1);抗感染治疗方案由哌拉西林他唑巴坦升级为头孢噻利+利奈唑胺。俯卧位引流后,患者气管导管引流出大量稀薄金黄色液体,20min内引流出约250ml(图5-3);床旁支气管镜:右下叶较多黄色稀薄分泌物;支气管分泌物革兰氏染色(多次)可见革兰氏阳性球菌和革兰氏阴性杆菌;支气管分泌物、细菌培养、抗酸染色、真菌培养均多次阴性。
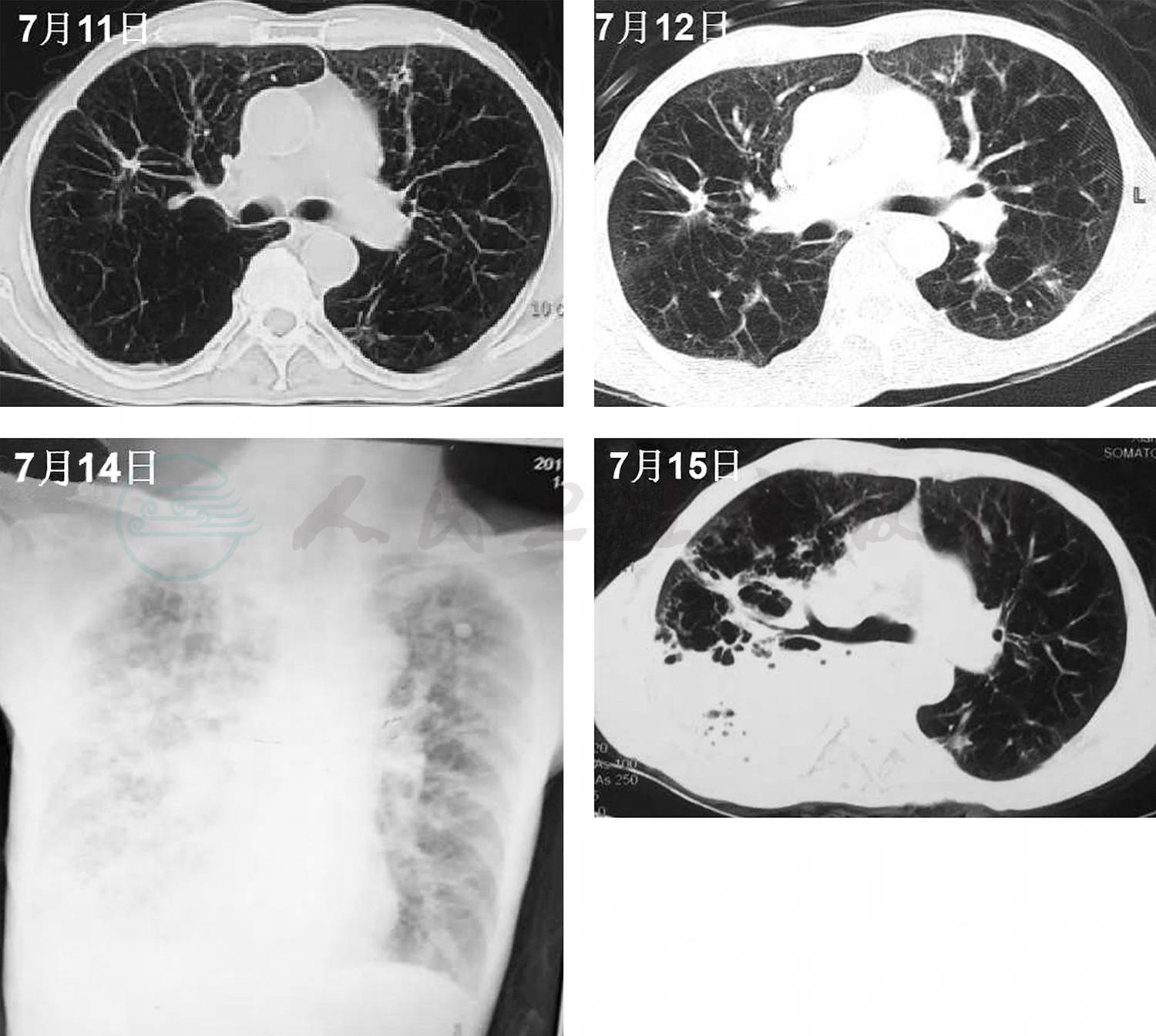
图2 肺部影像学(2017年7月11日~15日)
表1 肝功能损害情况

续表
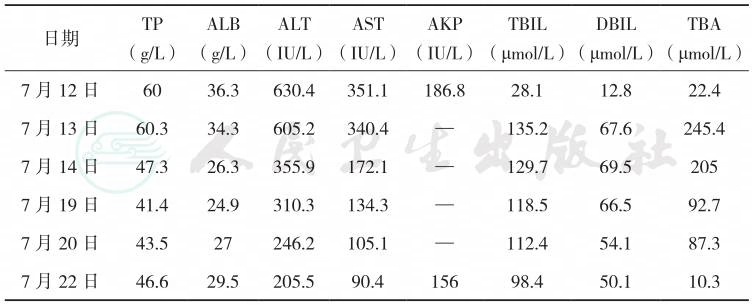
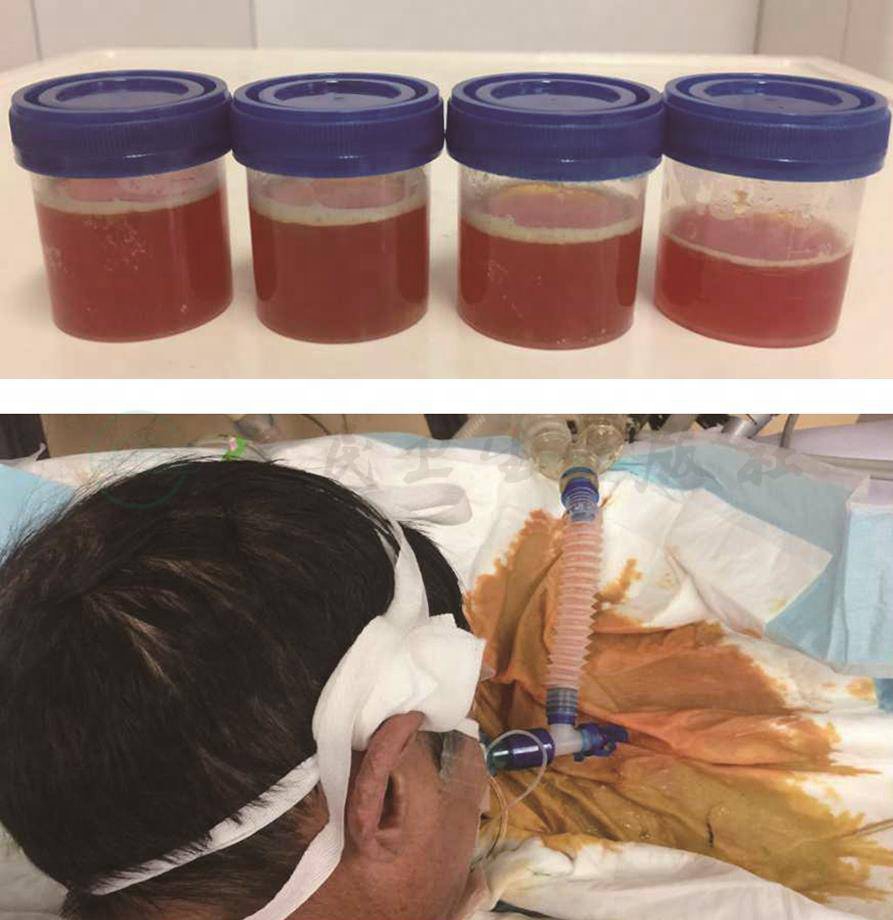
图3 气道“橘子汁”分泌物
(一)病例特点回顾
1.老年男性,咳嗽咳痰10余年,气促2年,加重13天,胸痛2天,发热1天。
2.既往史 肺结核、乙肝病史,有胆囊结石及胆囊手术史。
3.体格检查 双肺呼吸音低,双下肺可闻及湿啰音,右上腹压痛,肝区叩击痛。
4.辅助检查 肝功能异常,炎症指标不高,胸部CT示双肺多发纤维条索结节影,少许斑片渗出病灶;肺气肿;双侧胸膜增厚、粘连。
5.影像检查 快速进展,肝功能损害进一步加重,快速出现呼吸衰竭并予以气管插管+有创呼吸机辅助通气。
6.俯卧位引流后,患者气管导管引流出大量稀薄金黄色液体。
(二)诊断分析
总结患者的病例特点,患者存在慢性肺部基础疾病,在此基础上急性加重,呼吸衰竭。①重症肺炎;②脓毒症;③慢性阻塞性肺疾病急性加重期;④慢性肺源性心脏病失代偿期,Ⅱ型呼吸衰竭;⑤肝功能异常查因。
但以上诊断均不能解释患者大量的稀薄金黄色支气管分泌物,以此为切入点进行诊断分析(图4)。
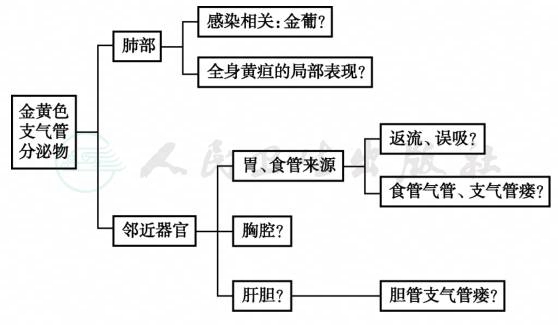
图4 金黄色支气管分泌物分析流程图
1.金黄色葡萄球菌肺炎
最常见引起金黄色支气管分泌物的感染为金黄色葡萄球菌肺炎,该患者存在肺部基础疾病(慢性阻塞性肺疾病),起病急骤,有高热、胸痛、脓性痰且呈金黄色,病情迅速加重出现呼吸衰竭,实验室检查示WBC明显增高、中性粒细胞百分比增加、PCT、CRP、ESR均快速升高,影像学呈渗出性病变且快速进展,以上特点均支持该疾病诊断。但是患者的支气管分泌物稀薄,呈水样,与常见支气管分泌物性状不相符,且予以广谱抗感染及抗革兰氏阳性球菌感染治疗后病情控制不明显,用单纯金葡菌性肺炎不能解释全病程。
2.黄疸
患者出现严重黄疸时可以出现皮肤、巩膜等组织的黄染、瘙痒,黄疸加深时,尿、痰、泪及汗液也被黄染,唾液一般不变色。该患者存在明显的TBIL升高,DBIL、IBIL均升高,但单纯的黄疸仅能解释分泌物呈金黄色,不能解释支气管大量的稀薄分泌物的产生。
3.来源于邻近器官
(1)胃食管来源
1)误吸:金黄色支气管分泌物可以为患者胃食管反流误吸进气道引起,但不支持点包括患者在出现大量金黄色支气管分泌物前已留置胃管>24h、无误吸史、胸片及肺部CT示分泌物仅局限于右肺、胆汁经胃酸混合后应呈绿色、支气管分泌物中未见食物残渣。
2)食管气管、支气管瘘:不支持点包括患者既往无进食后呛咳病史、胆汁经胃酸混合后应呈绿色,支气管分泌物中未见食物残渣,下一步可以通过支气管镜、胃镜进行排除。
(2)胸腔
患者住院过程中复查胸部影像发现右侧出现少量胸腔积液,量少,和右肺渗出病灶面积不平行,且不能解释颜色为金黄色,可进一步完善胸腔穿刺及胸腔积液相关检查。
(3)肝胆
患者有胆囊结石及胆囊手术史,起病有右侧胸痛、肝区叩痛、发热、黄疸,支气管分泌物为金黄色,呈胆红素颜色一致,且病变聚集在右下肺。
综合以上因素考虑胆管支气管瘘、胆汁性肺炎可能性大,还需进一步检查明确病因。
(一)进一步完善
1.胸腔积液常规
乳白色,浑浊,有凝块,白细胞(+),红细胞(+++),多核细胞80%,单核细胞20%。
2.胸腔积液生化检查
TP 22.3g/L,ALB 14.8g/L,LDH 249IU/L;支气管分泌物pH 8~9;支气管分泌物涂片偶见颗粒状黄色结晶,并将此分泌物做胆红素干化学试验示阳性,考虑此结晶为胆红素颗粒状结晶;支气管分泌物培养(7月24日):洋葱伯克霍尔德菌,鲍曼不动杆菌(药敏:替加环素中介,余耐药);血、胸腔积液、支气管分泌物结果如下(表2);肝胆CT+增强(图5):肝脾胰腺、双肾形态正常,未见明显异常密度及异常强化灶,胆囊未显示,胆囊区见不规则金属密度影,未见腹水征。
表2 不同体液指标所示的肝功能
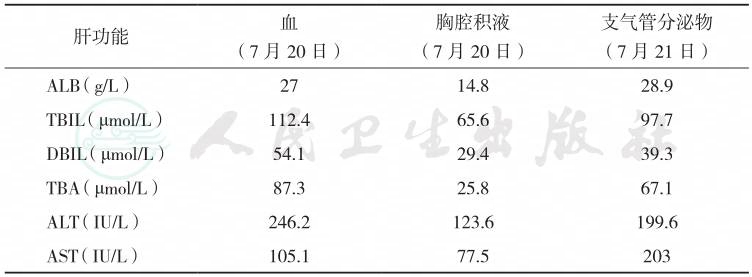
支气管分泌物 (7月21日) 肝功能 血 (7月20日) 胸腔积液 (7月20日) |
ALB(g/L) 27 14.8 28.9 TBIL(μmol/L) 112.4 65.6 97.7 DBIL(μmol/L) 54.1 29.4 39.3 TBA(μmol/L) 87.3 25.8 67.1 ALT(IU/L) 246.2 123.6 199.6 AST(IU/L) 105.1 77.5 203 |
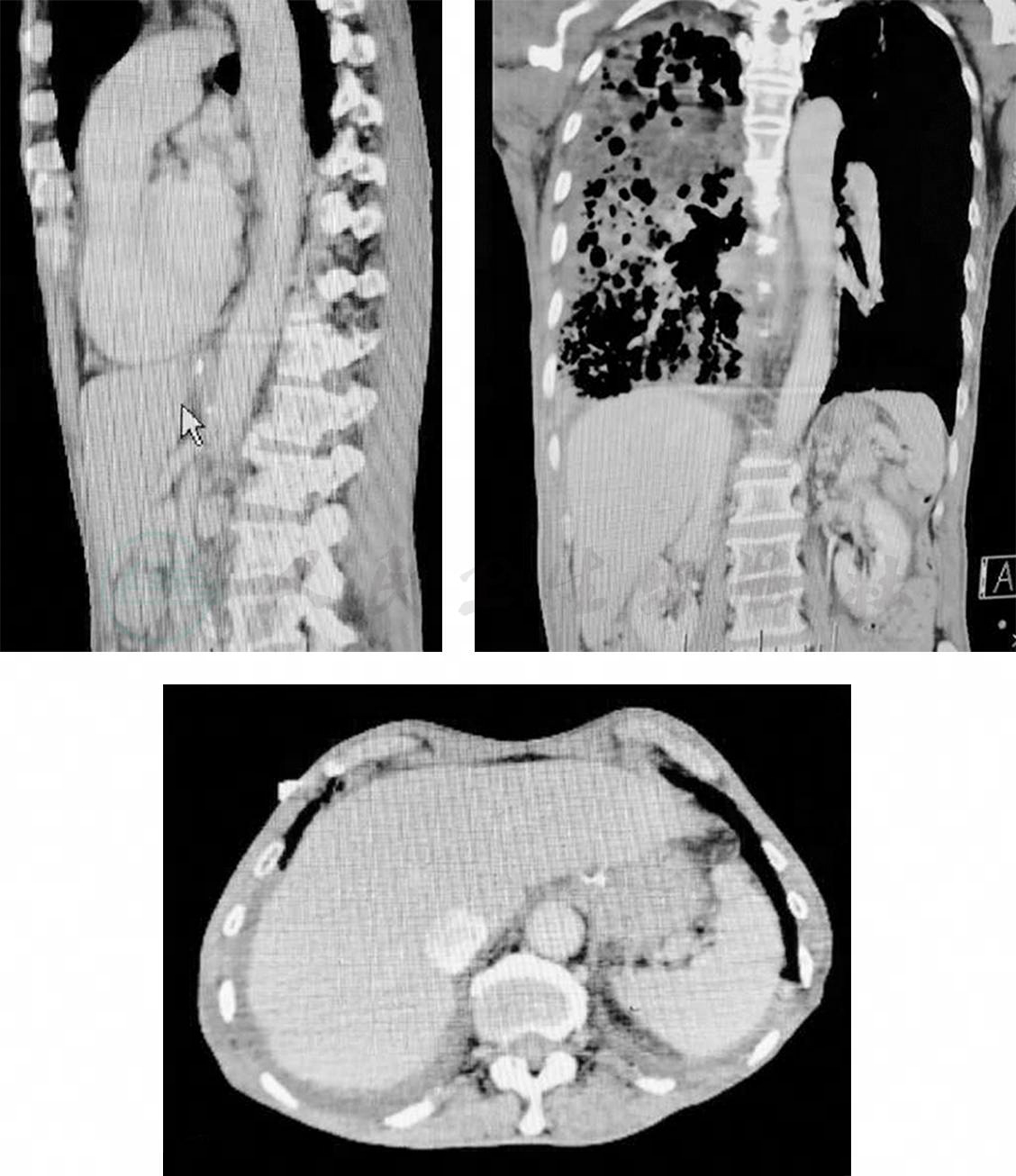
图5 肝胆CT+增强(7月20日)
(二)治疗过程
抗生素调整为美罗培南1g,8h/次,替加环素100mg,12h/次;加用卡泊芬净抗真菌治疗;抬高床头大于45°;生长抑素持续泵入;硫酸镁口服。患者在机械通气情况下,氧合指数持续下降(FiO2 100%,PO2 60mmHg),考虑行ERCP。由于风险极大,收益可能小,未行ERCP;由于患者氧合指数继续下降,PO2 56mmHg,PCO2 65mmHg,FiO2 100%,SPO2在88%~90%波动,患者家属要求放弃治疗出院。
(一)最后主要诊断
1.胆管支气管瘘
2.胆汁性肺炎
(二)诊断依据
患者既往有胆囊结石及胆囊手术史,起病有右侧胸痛、肝区叩痛、发热、黄疸,支气管分泌物为金黄色稀薄分泌物,肺部影像学提示渗出性病变集中在右下肺为主,支气管分泌物pH呈碱性;支气管分泌物涂片可见胆红素颗粒状结晶;支气管分泌物中胆红素明显升高。结合以上结果考虑胆管支气管瘘、胆汁性肺炎诊断基本成立。
(一)肝胆外科
胆管支气管瘘是一种临床少见疾病,其基本特征是由于胚胎发育因素及后天肿瘤、创伤及感染等因素造成胆管与支气管之间产生异常通道,随之出现大量胆汁经呼吸道咳出体外,继而出现咳胆汁样痰、感染、严重的水电解质紊乱等临床表现[1]。先天性胆管支气管瘘更为少见,常在婴儿期发病,病死率极高,是由于肺芽和肝脏胚芽结合点异常发育在肝左叶所致。获得性胆管支气管瘘的病因是多方面的,包括肝脓肿、膈下脓肿引起的局部感染因素;肝内、外胆道结石或肿瘤导致的梗阻因素;近膈处肝脏、胆道的肿瘤侵袭因素;胸腹创伤及医源性损伤等[2-3]。还见于蛔虫病、梅毒、霍奇金病、结核病、肝脏子宫内膜异位症等少见病因[2-3]。该患者诊断明确,但需进一步补充病史:是否有反复的胆道结石病史?胆囊还是胆道手术及术式?因患者影像学上并无明显提示,目前形成瘘的原因不明,结合患者病史考虑多为肝内胆管结石。患者反复感染形成肝脓肿,最后穿透膈肌,形成瘘管。胆管支气管瘘治疗上的要点是引流,如果胆管远端无梗阻,胆汁则不会往肺内引流,向上引流会加重肺部感染,因此向下引流是关键[1-3]。方法有包括ERCP、手术、PTCD,但患者基础条件差,无以上治疗机会,因此预后差。
(二)消化内科
胆管支气管瘘的典型症状是咳胆汁样痰,常为黄绿色或浅黄色,味苦,一般100~200ml/d,最大量可达1 000ml/d。还常表现出原发病及继发支气管肺炎的症状和体征,如发热、寒战、轻到中度黄疸、刺激性咳嗽、呼吸困难、右上腹痛、胸痛等,但都不具有特异性。由于胆汁丢失,患者有消化不良及引发的营养障碍,咳痰量较大者还伴有明显的等渗性缺水、低钾血症及代谢性酸中毒。
该病例总结分为两个阶段:①慢性阻塞性肺疾病急性加重、发热、胸痛、肝功能损害,该阶段无线索可明确提示胆管支气管瘘,肝功能损害可能原因很多,但肝炎、自身免疫性肝炎、药物性肝损伤均依据不足,需要想到肝脓肿、胆道疾病可能;需早期完善肝脏CT,可诊断并定位肝脓肿、胆管结石等原发病,间接发现膈下积液积气、肝内积气、支气管扩张、肺膨胀不全或胸腔积液,但很难直接发现瘘管;该患者后期完善肝胆CT未见明显异常,可能与微小脓肿溃破后压力减低,难以在CT上显示。②感染加重,出现大量金黄色水样痰阶段,该阶段需找寻这些分泌物的来源,肺部(性质不应为水样)?胸腔(应合并气胸)?分泌物的味道(可为苦味)?胆道(完善相关胆汁检查)?该患者完善了支气管分泌物相关检查,找到了胆红素升高的表现,尤其是找到了胆红素颗粒,该依据可明确诊断,支气管镜检查通常难以发现胆管支气管瘘的肺内瘘口,可留取分泌物检测胆红素以协助诊断。
该患者瘘的原因不明确,但可能与肝脓肿相关,因早期存在肝区叩痛,且后期CT无明显病变,若需进一步确诊,可完善:①PTCD可发现肺部有胆汁或造影剂溢出;②ERCP示瘘道贯通关系明显,而且能识别远端胆道梗阻;③对比增强磁共振胆管造影不仅可以显示胆道解剖,也提供生理或病理的胆汁流动功能信息,较常规磁共振胰胆管造影的诊断优势更为明显[1-3]。其中最重要的检查为ERCP及PTCD,两者在诊断同时还有治疗作用,且PTCD确诊率更高,对患者心肺功能要求也相对较低,该患者早期可考虑该手段。治疗上原则为“下疏上堵”,下疏后,上端可能自行愈合;治疗原发病;治疗肺部感染等并发症。
(三)呼吸内科
该病为罕见病例,该例患者此次起病为慢性阻塞性肺疾病急性加重期,加重原因可能为肺外因素导致,所以起病以来常规的抗感染、解痉、化痰、激素等治疗无效,后期胆管支气管瘘口破裂,导致原有肺部基础疾病上合并胆汁性肺炎,诱发感染进一步加重,并导致呼吸衰竭。该病例诊断思路中最关键的一点在于不同寻常的稀薄的金黄色支气管分泌物,与寻常感染相关性支气管分泌物完全不同,提醒我们需考虑其他非常见疾病,确诊的关键在于支气管分泌物的化验提示为胆汁成分。由于患者基础肺功能差,呼吸衰竭明显,失去了外科手术干预的机会,导致预后极差。
1.胆管支气管瘘是一种临床少见疾病,患者此次起病已有肝功能损害,一直未查明原因,患者出现右侧胸痛、肝区叩痛时仍未予以足够重视,多次会诊均未考虑到感染以外的病因;临床上若出现特征性的稀薄橘红色、金黄色、淡黄色或黄绿色痰液,需考虑到该疾病可能[1-3]。
2.一旦考虑诊断为胆管支气管瘘,治疗原则为“下疏上堵”,该患者未早期意识到该诊断的可能,翻身引流导致胆汁性肺炎的扩散加重;患者肺部基础情况差,快速呼吸衰竭,继发感染重,失去ERCP、PTCD及手术治疗机会[4]。
(邓彭博)
[1]CHUA HK,ALLEN MS,DESHAMPS C,et al. Bronchobiliary fistula: principles of management. Ann Thorac Surg,2000,70(4):1392-1394.
[2]TOCCI A,MAZZONI G,MICCINI M,et al. Treatment of hydatid bronchobiliary fistulas: 30 years of experience. Liver Int,2007,27(2):209-214.
[3]LIAO GQ,WANG H,ZHU GY,et al. Management of acquired bronchobiliary fistula: A systematic literature review of 68 cases published in 30 years. World J Gastroenterol,2011,17(33):3842-3849.
[4]MATSUMOTO T,OTSUKA K,KAIHARA S,et al. Biliary pneumonia due to the presence of a bronchobiliary fistula. Intern Med,2017,56(11):1451-1452.













