患儿,男,7岁。
主诉:间断咳嗽40余天,发热9天。
现病史:患儿于入院前40余天无明显诱因出现咳嗽,声咳无痰,伴右上腹及胸部疼痛,无发热,病后2天就诊于当地医院,行胸片(图1)示双肺纹理增强,双侧胸膜肥厚,肋膈角消失,诊断:肺炎,左侧胸膜炎?双侧胸腔积液,收入当地医院治疗。住院期间查血常规示:白细胞总数18.39×109/L,嗜酸性细胞总数5.67×109/L(30.81%),予患儿应用头孢唑肟、红霉素10天,地塞米松5mg 4天,复查胸片(图2)较前略有好转,家属要求出院,出院后继续院外静脉滴注头孢唑肟及红霉素7天,之后回当地医院门诊复查胸片(图3)示左肺炎症较前加重,左侧胸腔积液增多,但患儿无不适症状。次日再次在当地医院住院治疗,完善相关检查,血常规示:白细胞总数22.79×109/L;嗜酸性细胞总数0.57×109/L(2.5%)。胸部超声示:右侧胸腔4.2cm×1.5cm液性暗区,左侧胸腔11.4cm×8.0cm液性暗区,内伴分隔(双侧)。予患儿头孢呋辛钠联合红霉素抗炎12天,异烟肼0.2g,静脉滴注1天,利巴韦林3天,地塞米松5mg 3天。当地医院治疗期间分别行胸腔穿刺4次,每次抽出液体量约50ml,均为淡黄色浑浊液体,李凡他试验阳性,总蛋白升高波动于60~70g/L之间,细胞数由13 800×106/L降至5 800×106/L,均未见细菌生长,未查到抗酸杆菌。因胸腔穿刺放液后,咳嗽症状及肺部体征无明显好转,遂升级抗生素为亚胺培南,同时改地塞米松静脉注射为隔日顿服甲泼尼松10mg。病程中(病后第30天时)患儿出现阵发性干咳,听诊可闻及喘鸣音,服用止喘药(具体不详)后好转,期间监测血常规白细胞总数13.95×109/L,嗜酸性细胞总数2.33×109/L(16.71%)。近9天来(病后40天)患儿出现发热,体温最高可达39℃,为不规则热,多于午后发生,伴大汗及干咳,每天均有发热,期间化验血常规白细胞总数19.16×109/L,嗜酸性细胞总数7.2×109/L(37.64%),提示嗜酸性粒细胞仍明显增高,但复查胸片(图4)提示左侧胸腔积液明显减少,右侧胸膜肥厚,双下肺纹理增强,当地医院建议转入笔者医院进一步治疗。
既往史:患儿居住农村,自2岁起饮用生水,未用驱虫药。入院前4个月发热30余次,均在38℃以上,自诉口服青霉素类抗生素后咳嗽及发热症状好转。
过敏及接触史:无食物及药物过敏史。无肝炎、结核等传染病接触史。
个人及家族史:生长发育同同龄儿,按时进行预防接种,父母及家族中无类似反复咳嗽、发热病史。
入院查体及相关检查:体温37.5℃,脉搏110次/min,呼吸25次/min,血压109/72mmHg。神志清楚。周身无皮疹及出血点,浅表淋巴结无肿大,咽红,扁桃体Ⅰ度大。呼吸平稳,鼻翼扇动及三凹征阴性。双肺呼吸音粗,未及明显干、湿啰音。心音有力、律齐。腹软无压痛,肝脾肋下未触及。四肢温,活动自如,神经系统查体未见异常。
辅助检查:(2009年10月6日外院)胸部X线片:双肺纹理增强,双侧胸膜肥厚,肋膈角消失(图1)。(2009年10月28日外院)胸部X线片:双肺纹理增强,双侧肋膈角较前减轻(图2)。(2009年11月5日外院)胸片提示:左肺野第二三肋间以下可见外高内低致密影,左心肋膈角消失,右肋膈角变钝(图3)。(2009年11月14日外院)胸片提示(图4):左侧胸腔积液较前减少,右侧胸膜肥厚,双下纹理增强。
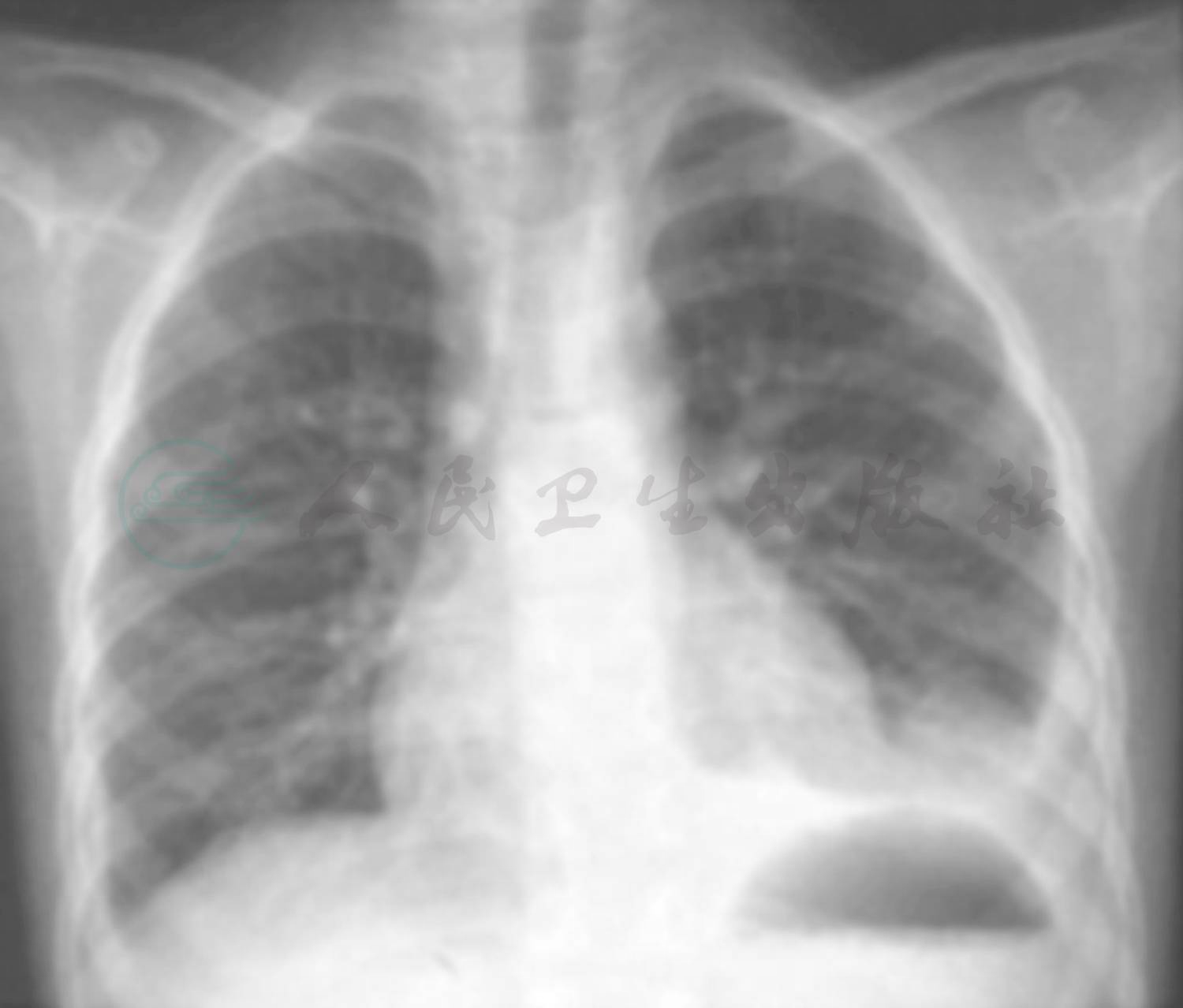
图1 双肺纹理增强,双侧胸膜肥厚,肋膈角消失
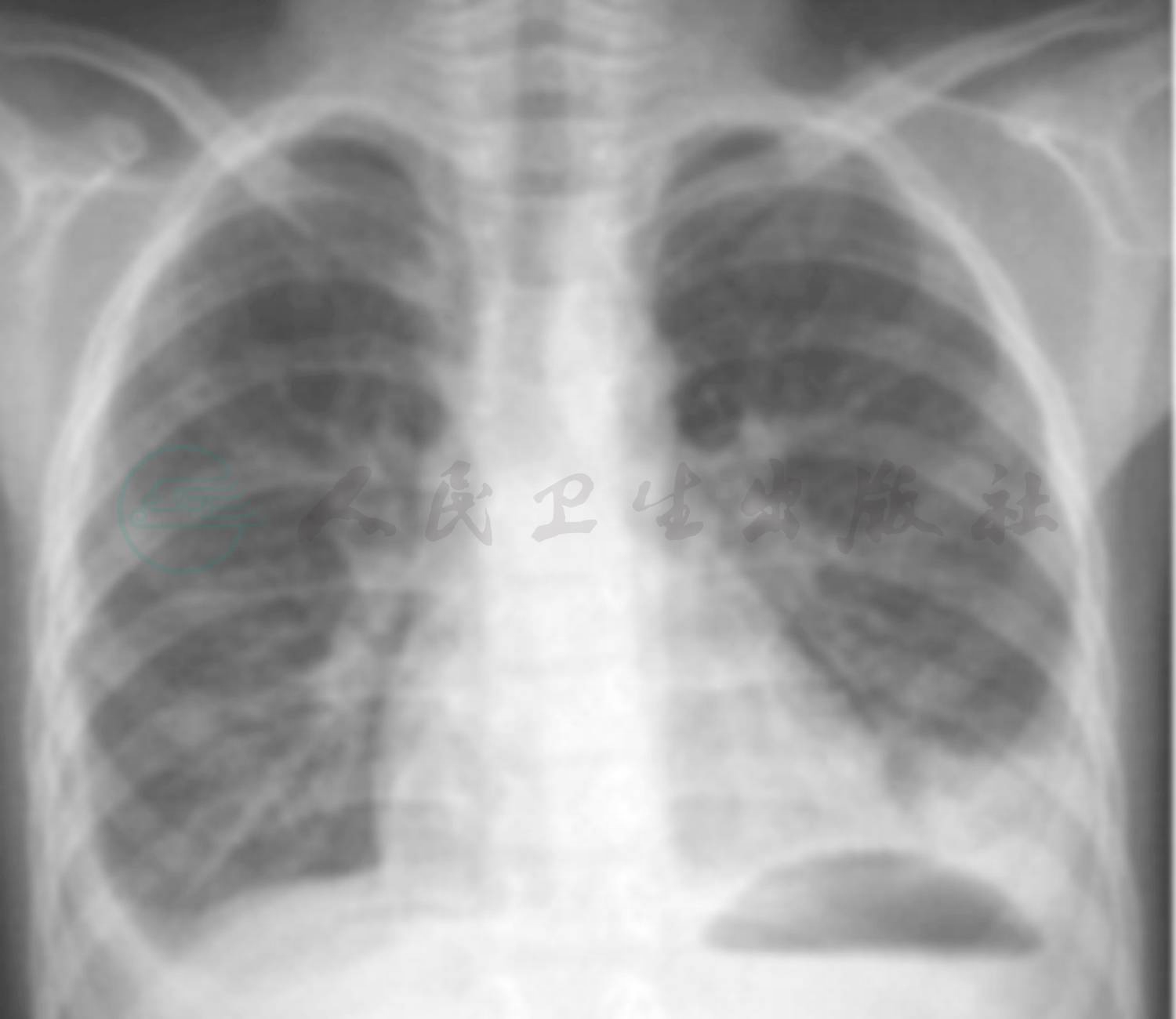
图2 复查胸片提示:双肺纹理增强,双侧胸膜肥厚,肋膈角消失
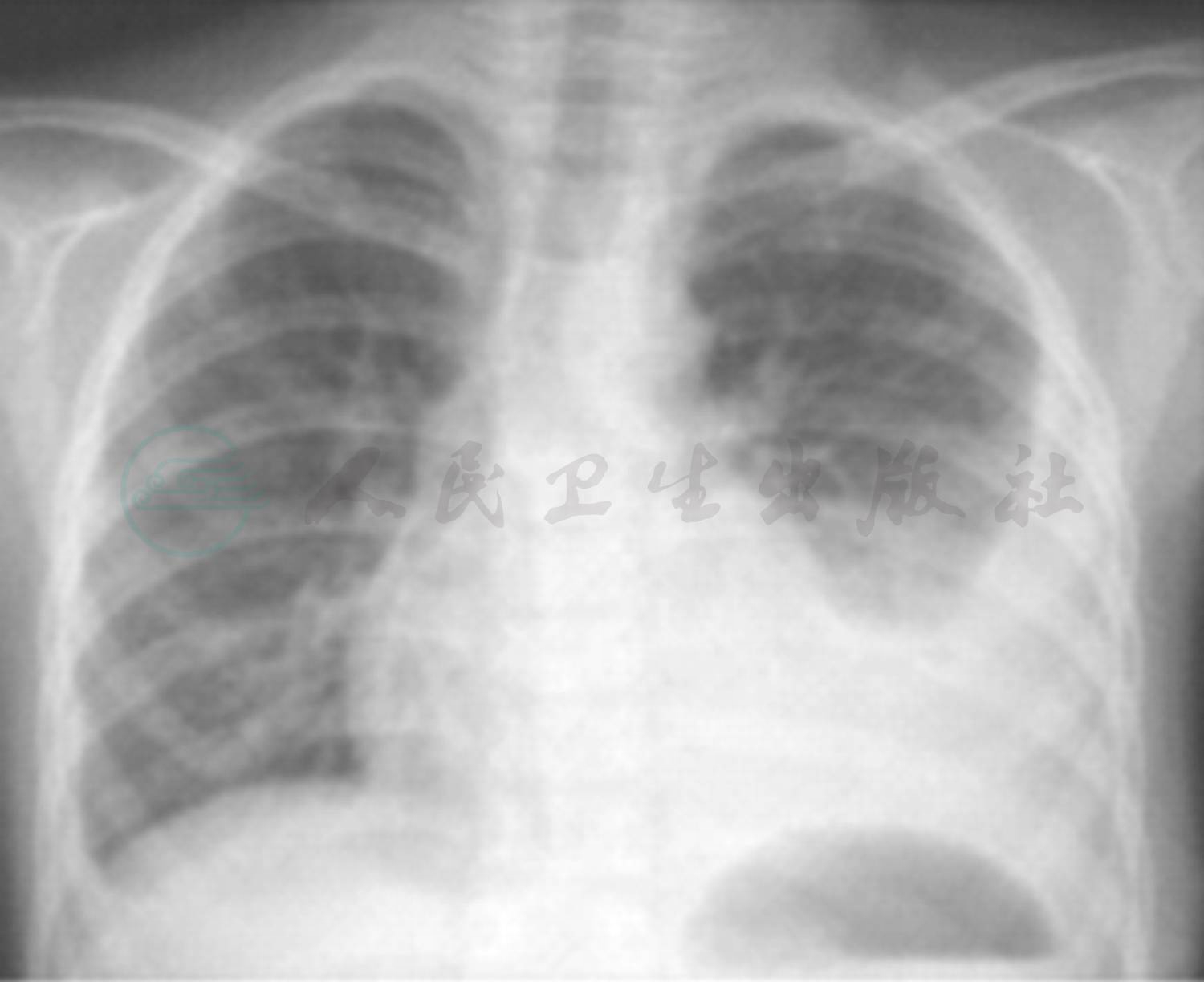
图3 左肺野第二三肋间以下可见外高内低之致密影,左心肋膈角消失,右肋膈角变钝,较之前胸片明显加重
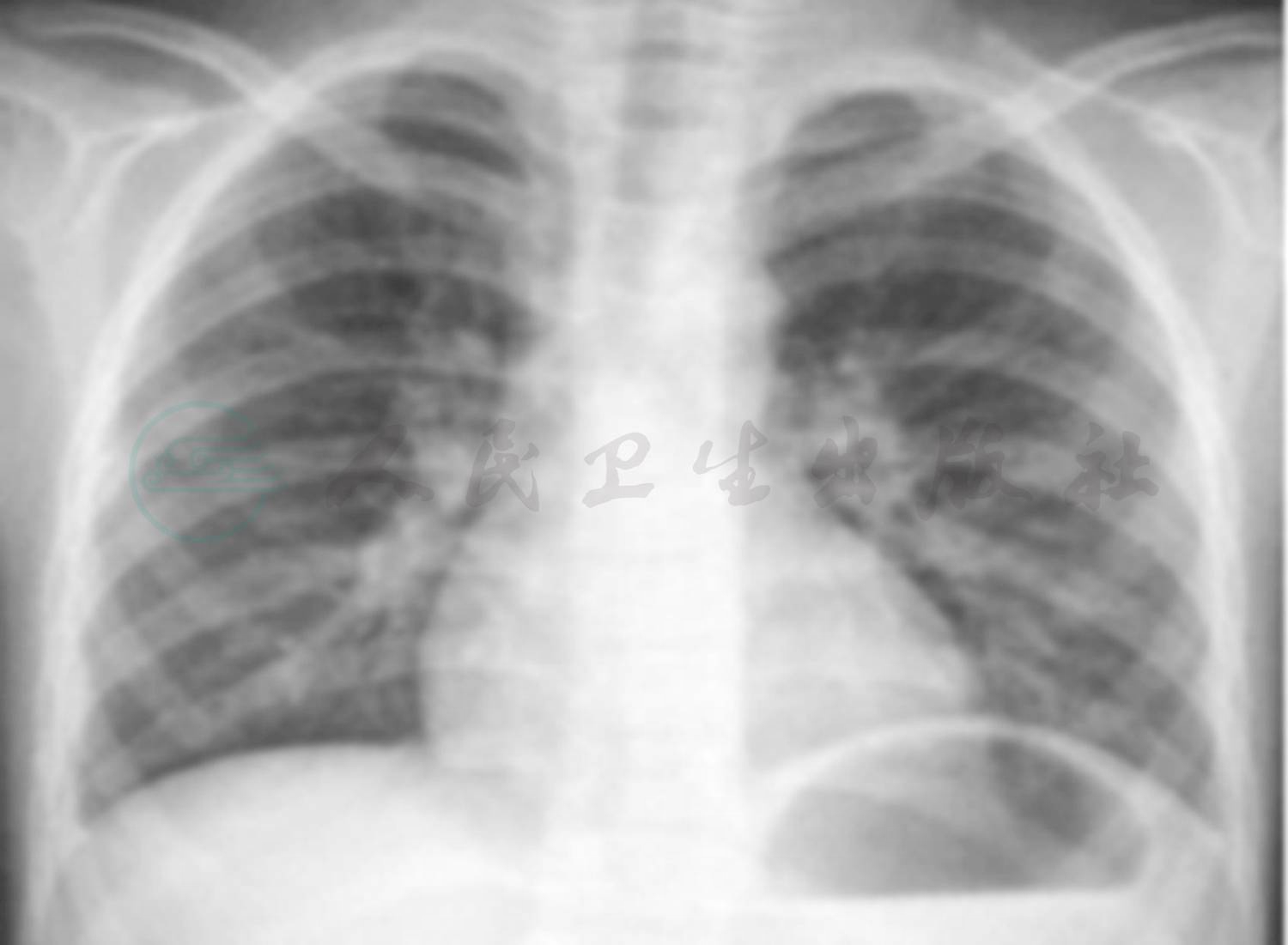
图4 左侧胸腔积液较图3明显减少,右侧胸膜肥厚,双下肺纹理增强
入院后因诊断尚不明确,根据病情分析完善相关检查,同时给予对症支持治疗,入院后当天完善肺部CT检查(图5),提示:①右侧胸腔少量积液;②肺纹理稍模糊,不除外小气道炎症。可见,患儿应用抗生素及少量激素后曾有过一过性缓解,但最终病情反复,且未找到病因,病情迁延不愈。
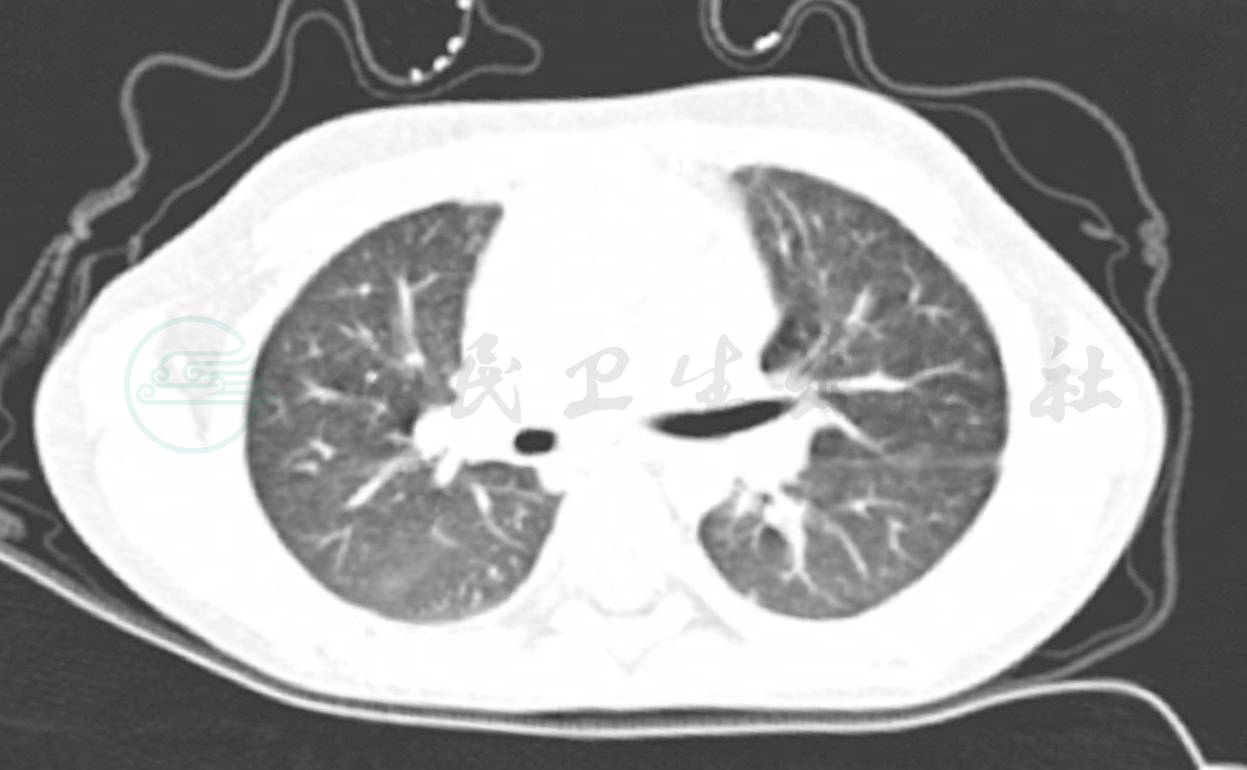
图5 入院后完善肺CT
入院后完善相关化验检查,血常规:白细胞总数20.5×109/L,嗜酸性粒细胞5.68×109/L(27.7%),血小板483×109/L;提示白细胞仍较高,嗜酸性细胞比例仍明显增高,提示该患儿存在嗜酸性细胞增多,应考虑引起嗜酸性细胞增多的疾病,结合病史应注意寄生虫感染性疾病,患儿白细胞明显增高,病情较长,遂予以头孢哌酮钠舒巴坦钠1.0g,12小时1次静滴,同时不能除外非典型菌引起肺炎,因外院应用红霉素近27天,予以口服阿奇霉素。尿常规未见异常,便常规未见异常。入院后完善PPD检查为阴性,结合患儿无结核接触史,无盗汗等结核感染中毒症状,因此暂时不考虑结核感染。予以完善诱导痰细胞计数:巨噬细胞分数0.63,嗜酸性细胞分数为0.08,提示痰液中嗜酸性细胞增多,要高度注意嗜酸性细胞肺炎。血CRP 52.7mg/L(0~8mg/L),提示炎症反应增强,考虑与感染或免疫反应相关。免疫功能水平:IgM 3.8g/L(0.4~2.3g/L);IgG 21g/L(7~16g/L);IgA 1.8g/L(0.7~4g/L);提示体液免疫反应略增强,暂不支持免疫缺陷病。总IgE 10 700U/ml(0~90U/ml)高度怀疑寄生虫感染。肝功能:白蛋白30.5g/L(35~53g/L);总蛋白71.3g/L(60~83g/L);转氨酶正常,提示属于蛋白消耗状态。肺炎支原体抗体1:1280;咽拭子肺炎支原体DNA阴性;肺炎衣原体抗体-IgM 阴性;不除外肺炎支原体感染,继续口服阿奇霉素,常见呼吸道病毒检测及血培养未见明显异常。过敏原及食物不耐受检查:蛋清蛋黄轻度敏感,其余均正常。完善骨髓穿刺检查,骨髓穿刺结果考虑:嗜酸性细胞增多症,不支持血液系统疾病。因患儿出现腹痛,予以完善腹部彩超:肝脾周围及肠间隙可见较多积液,较深处约3.2cm。结合患儿病史,不除外寄生虫在体内移行所致胸痛、腹痛。
患儿入院后共发热1次,体温38℃,服退热药后热退。入院后进一步完善便查虫卵:未见虫卵,但考虑患儿常生食蔬菜及水,且其临床症状与化验结果可能与寄生虫感染有关,予患儿阿苯达唑(肠虫清)2片(400mg/片)口服,家长诉次日患儿排出2~3条3~5cm的白色长条形成虫。后降级抗生素为头孢替唑钠。住院5天后复查血常规:白细胞计数25.7×109/L,嗜酸性细胞15.16×109/L(0.589),血小板533×109/L。嗜酸性细胞再次升高,但患儿体内排出成虫,呼吸系统症状好转,予以出院,但家属拒绝复查胸片,院外嘱患儿口服甲泼尼龙12mg/d,动态复查血常规结果及肺部影像学检查,门诊随诊。
1周后门诊复查血常规白细胞计数16.5×109/L,嗜酸性细胞4.75×109/L(0.288),血小板393×109/L,均较前有所下降,且复查腹部彩超示未见腹水及包块,临床症状明显好转,但仍拒绝复查胸片。甲泼尼龙每2周减半片,2个月后复诊,复查血常规及胸片均正常。
1.嗜酸性粒细胞肺炎
诊断依据:①7岁男孩,生于农村,自2岁起饮生水,近4个月来反复发热咳嗽,迁延不愈;②多次化验血常规明显高于正常,血中嗜酸性粒细胞比例明显增高,曾多次超过0.3,笔者医院化验提示嗜酸性粒细胞为5.68×109/L,占0.277;③诱导痰中嗜酸性粒细胞百分比占0.08;④应用阿苯达唑(肠虫清)后次日排出2~3条3~5cm的白色长条形成虫;⑤病程中曾出现腹痛、胸痛,胸片提示肺炎、胸腔积液,腹部彩超提示肝脾周围及肠间隙可见较多积液,较深处约3.2cm;⑥除外其他引起嗜酸性细胞增高的疾病如血液病等。
2.胸膜炎
诊断依据:患儿有咳嗽、发热、胸痛病史,胸片提示胸膜增厚,曾出现胸腔积液。
3.胸腔积液
诊断依据:病程中有发热、咳嗽胸痛病史,胸腔彩超出现积液,多次胸腔穿刺穿出胸水。
4.腹腔积液
诊断依据:发热、腹痛病史,腹腔彩超提示腹腔内肝脾周围及肠间隙可见较多积液,较深处约3.2cm。
嗜酸细胞性肺炎(EP)是弥漫性的肺实质疾病,以肺组织间隙及肺泡内大量的嗜酸性细胞浸润为主要病理特征。这也是它引起肺组织损伤的主要因素。追溯其历史,首次描述EP的为Loffler描述的Loffler综合征,之后为Crofton描述的持续性嗜酸细胞性肺炎,之后为Reeder及Goodrich描述的嗜酸性细胞浸润于肺脏。直到1969年,Liebow和Carrington定义了嗜酸细胞性肺炎,即肺部嗜酸性粒细胞浸润伴或不伴外周血嗜酸性粒细胞增高。EP主要分为两大类,其一为继发型,即主要见于寄生虫感染、变应性支气管肺曲霉菌病及药物过敏等,也包括一些其他感染或瘤的形成等。此种疾病在儿科疾病中常见。另外一类型即为原发性,又称特发型。特发型EP非常少见,而儿科的病例更是极其罕见,且没有一个公认的诊断标准。
EP轻症只有微热、疲倦及轻微干咳等,重者可有高热、阵发性咳嗽及哮喘等,急性症状严重时偶可发生呼吸衰竭。胸部有湿性或干啰音,有时叩诊可呈浊音。脾脏可稍肿大。嗜酸性粒细胞增多,有时高达60%~70%,较正常嗜酸性粒细胞大,并含有大型颗粒。伴发全身血管炎的重症患儿可呈现多系统损害。X线胸片可见云絮状、斑片影,大小、形态及位置都不恒定,呈现游走样,于短期内消失,而在另一部位再发。偶见双肺弥漫颗粒状阴影。需与粟粒型肺结核鉴别。
临床上常见分型如下:单纯性肺嗜酸性细胞增多症(Loffler综合征)和热带性肺嗜酸性细胞增多症。此外,国外学者除上述两型外,尚有其他三型:①持续性肺嗜酸性细胞增多症;②肺嗜酸性细胞增多症伴喘息(又称哮喘性肺嗜酸性粒细胞增多症);③血管炎病(如结节性多动脉炎)伴嗜酸性细胞增多症。
Loffler综合征与寄生虫蚴虫移行有关,又可与药物或化学物质有关,症状较轻,哮喘或有或无,X线表现特点是肺浸润性病变呈暂时性和游走性,血清IgE正常,病程较短,多为数周左右。
热带性嗜酸性细胞增多症主要与丝虫、犬及猫蛔虫、钩虫感染有关,咳嗽伴有喘息,血清IgE增高,病程长短不一,有时可长达数周,慢性型可长达1年以上。
持续性肺嗜酸性细胞增多症即慢性或迁延性肺嗜酸性细胞增多症,多不伴有哮喘,血清IgE正常,病程迁延数月。有人认为Loffler综合征病程超过1个月者即属本型。
肺嗜酸性细胞增多症伴喘息,多为肺曲霉菌感染,如过敏性支气管肺曲霉菌病(ABPA),其他致敏原可能为粉尘、药物、寄生虫或不明。大多数发生于哮喘患者,伴有血清IgE增高,病程长短不定,一般为1个月,但有时可复发或转变为慢性。
血管炎病伴嗜酸性细胞增多症,乃多种结缔组织疾病的一种表现,伴或不伴哮喘,多有心内膜、心肌和心包损害,血清IgE正常,病程多较长,病情较重,预后差。
嗜酸细胞性肺炎大多数与寄生虫、药物、花粉等引起的变态反应有关,嗜酸性细胞在其发生、发展方面有着重要的作用,多种细胞因子参与其中,如胸腺趋化因子TARC-CCL17、巨噬细胞趋化因子MCD-CCL22、IL-5等。目前观点是不明原因的吸入性刺激作用于外周血Th2细胞,导致Th2细胞在肺中聚集,释放IL-5,IL-5联合半乳糖凝集素-9、外毒素、防御素、LEC/CCL16、IL-8、IL-6等多种细胞因子导致嗜酸性粒细胞在肺中聚集。肥大细胞分泌类胰蛋白酶作用于上皮细胞和外周血T细胞,使其分泌IL-6、IL-8等嗜酸性粒细胞趋化因子,使嗜酸性粒细胞在肺中聚集。肺中聚集的嗜酸性粒细胞被激活活化,释放毒性产物损伤肺组织。另一方面,IL-5、ECF-P19、凝集素-9抑制嗜酸性粒细胞凋亡,延长嗜酸性粒细胞的寿命,加重及延长其毒性反应。外周血中嗜酸性粒细胞的凋亡是通过FAS途径,但是BALF中的该途径却被抑制。对于嗜酸细胞性肺炎的发病机制,目前关于诱导嗜酸性粒细胞在肺中聚集参与的相关细胞因子的研究相对较多,但具体通路及调节机制仍不十分清楚。
(刘立云 韩晓华)













