患儿,男,10岁。
主诉:长出气20余天。
现病史:患儿20余天前无明显诱因出现长出气,无胸闷,偶有前胸痛,可忍受,可自行缓解,活动后无加重,无发热,无咳嗽,于当地医院诊断为“支气管肺炎”住院治疗,静滴“红霉素8天,头孢6天,酚磺乙胺8天,地塞米松1天”后,长出气症状无明显好转,完善肺部CT提示双肺散在片状影及部分索条状影,纵隔内见多发肿大淋巴结影。遂来笔者医院门诊。门诊以“间质性肺疾病”收入院。病来患儿精神状态尚可,无心悸,无头痛、头晕,无意识障碍及抽搐,无腹痛、腹泻,无盗汗及体重下降,食欲稍差,尿便正常。
既往史:入院前19个月左下肢皮肤溃疡,愈合后,至今遗留约直径2cm的瘢痕。入院前17个月因“急性化脓性阑尾炎”行阑尾切除术,并发现血小板减少。多次因血小板减少就诊于多家医院,曾诊断为“急性免疫性血小板减少症,溶血性贫血,遗传性球形红细胞增多症?脾功能亢进?结缔组织病?”骨髓活检提示骨髓增生低下,红系比例增高,淋巴细胞散在分布。曾应用丙种球蛋白、激素及免疫抑制剂治疗,监测血小板最低降至9×109/L,治疗后多不能升至正常即又明显下降。入院前3个月因血小板减少行脾切除术。术后血小板仍不能升至正常范围。患儿自发现血小板减少至今曾有发热2次,每次持续7~10天,诊断为“EB病毒感染”,抗病毒抗感染治疗后好转。
过敏及接触史:否认明确食物、药物过敏史,否认结核等传染病接触史。
个人及家族史:G2P1,足月顺产,出生体重3.5kg,否认宫内窒息史,生长发育与同龄儿相仿,按时按序接种疫苗。有湿疹史。
入院查体及相关检查:神志清楚,体型消瘦,一般状态可,呼吸平稳。咽略充血,无疱疹及溃疡,双扁桃体Ⅱ度肿大,表面无破溃及脓苔,气管居中。胸廓对称,双肺叩诊呈清音,肺肝界于右锁中线第5肋间。双肺听诊呼吸音粗,未闻及干、湿啰音,心音有力,心律齐,各瓣膜听诊区未闻及明显杂音。腹平软,无压痛及反跳痛,无包块,肝脾肋下未触及,右下腹可见长约4cm术后瘢痕,左腹可见一长约20cm术后瘢痕,其附近可见散在白色糠皮样皮疹,四肢末梢温,CRT<3秒,指/趾端无硬性水肿及脱皮。四肢活动自如。神经系统查体未见阳性体征。
辅助检查:(入院前1天)血常规:白细胞9.9×109/L;中性粒细胞百分比61.9%;淋巴细胞百分比25.7%;血红蛋白119g/L;血小板10×109/L;CRP 1mg/L。肝功能、心肌酶谱无明显异常。肺炎支原体、肺炎衣原体抗体均阴性。胸部CT:双肺散在片状影及部分索条状影,余双肺透过度良好,纵隔内见多发肿大淋巴结影。
入院后因患儿肺CT考虑为间质性肺炎,予乙酰半胱氨酸口服及雾化吸入治疗预防肺纤维化,阿奇霉素静脉滴注抗炎。血常规:白细胞9.9×109/L;中性粒细胞百分比61.9%;淋巴细胞百分比25.7%;血红蛋白119g/L;血小板10×109/L。血小板显著降低,住院期间患儿间断有鼻出血,因既往于血液科住院时予激素及丙种球蛋白治疗后血小板均无明显上升,故予重组人白介素-11皮下注射治疗1周后,血小板可波动于(92~126)×109/L之间。
完善肺炎支原体、EB病毒、G试验、GM试验、抗核抗体系列及风湿三项化验,均未见异常,暂不支持风湿免疫性疾病。化验免疫球蛋白G 12.50g/L;免疫球蛋白A 1.30g/L;免疫球蛋白M 3.88g/L。淋巴细胞绝对计数:总T细胞(%)88.1%;T抑制毒细胞(%)42.9%;T辅助细胞(%)36.9%;Th/Ts 0.86;NK细胞(%)5.9%;总B细胞(%)4.3%;总T细胞绝对计数2725;T抑制毒细胞绝对计数1326;T辅助细胞绝对计数1143;NK细胞绝对计数 183;总B细胞绝对计数 132。呼气爆发试验未见异常。至此,我们仍未得出患儿肺部病变的原因。
患儿有反复的湿疹,血小板减少,能否是湿疹血小板减少伴免疫缺陷综合征(WAS)呢?但患儿无IgM、IgG水平下降,且外周血B细胞数量正常,T细胞数量无显著减少,且患儿现已10岁,既往无反复严重的感染,均与此病不相符合。
患儿入院1周后复查肺CT(图2),提示双肺多发结节影,部分结节贴近胸膜,考虑不除外真菌感染,予氟康唑治疗1周后复查肺CT(图3)提示双肺结节影较前增多、增大,将氟康唑换为伏立康唑治疗9天,因患儿肺部持续有结节影,此次复查肺部增强CT(图4),双肺结节影较前无明显变化,增强扫描时明显强化。此时患儿出现了反复发热,我们先后加用亚胺培南及万古霉素治疗后患儿体温逐渐平稳。患儿肺部病变经过高级抗生素及抗真菌药物治疗,并无明显好转,且治疗中仍有发热,因此,我们再次考虑患儿可能存在免疫缺陷,因此,予患儿进行免疫缺陷相关基因检测。最终,基因检测结果提示患儿为普通变异性免疫缺陷症8型伴自身免疫,此病是一种常染色体隐性遗传免疫缺陷,伴随B细胞分化缺陷和抗体产生减少或缺失。临床表现为免疫缺陷,复发性感染,低丙种球蛋白血症,特异性抗体应答缺失,自身免疫性溶血性贫血,血小板减少性紫癜,炎性肠病。由此可以解释患儿顽固性血小板减少。
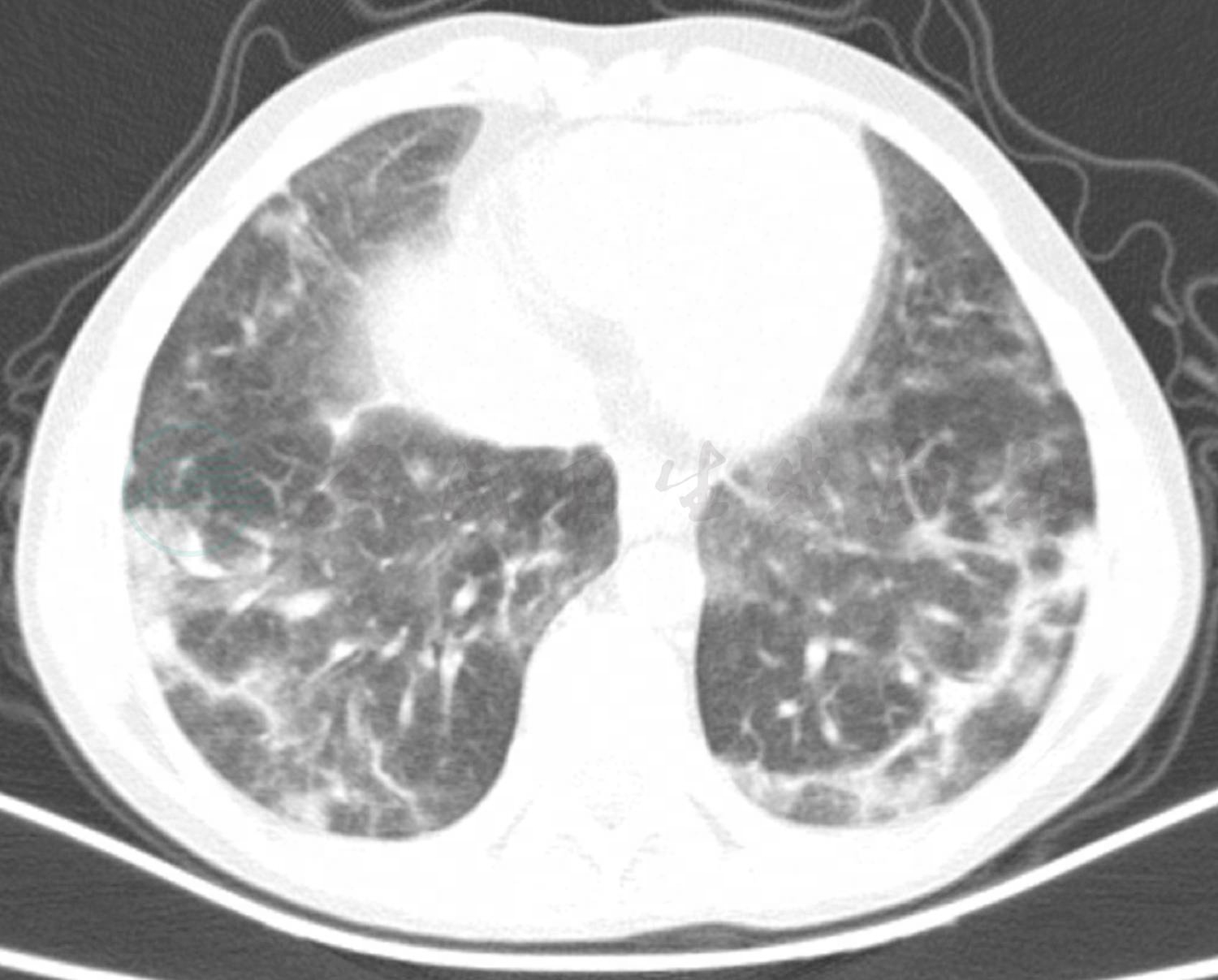
图2A 4月5日肺CT:双肺间质性改变较前无明显改善
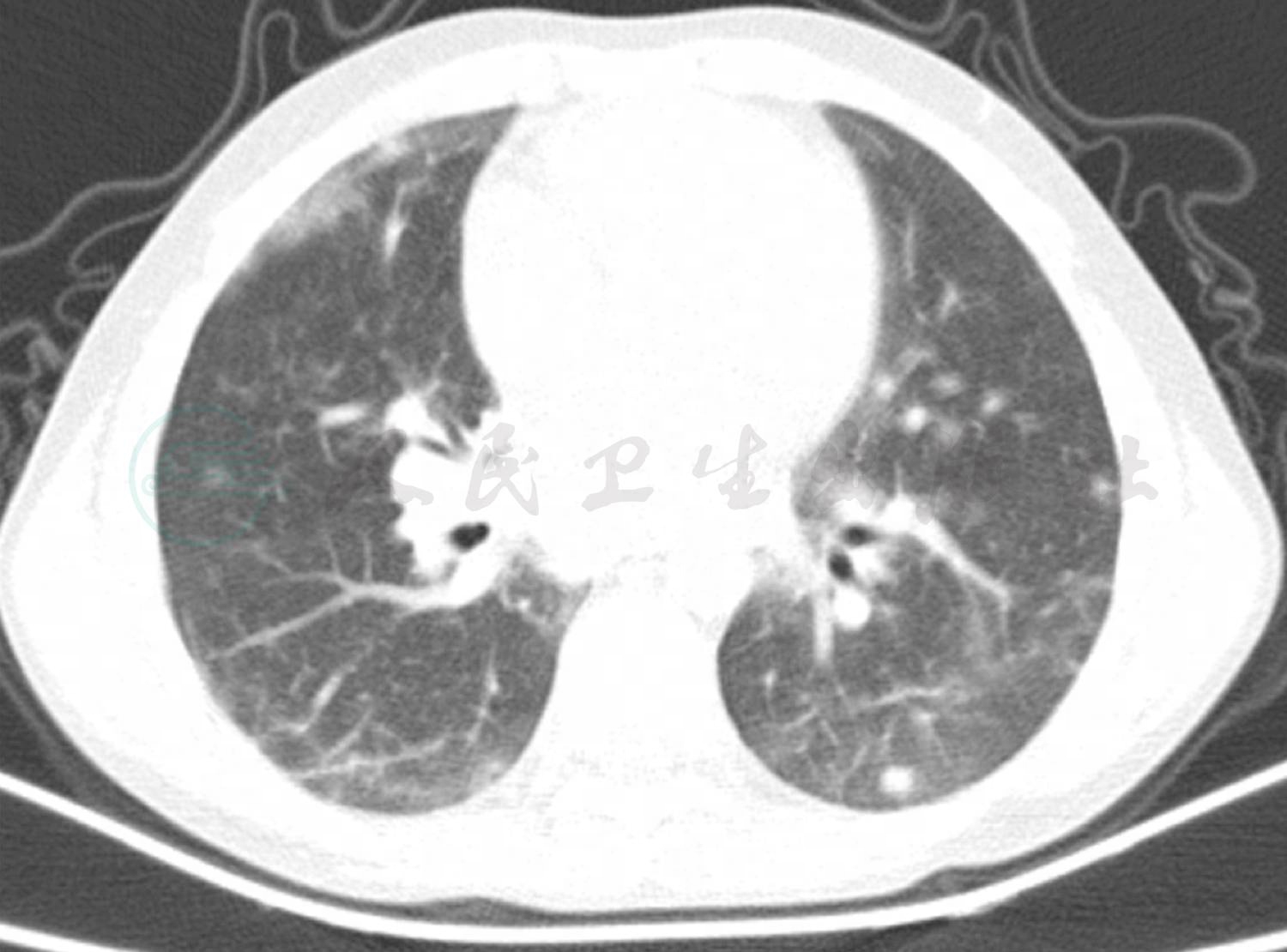
图2B 4月5日肺CT:双肺多发结节影,部分结节贴近胸膜
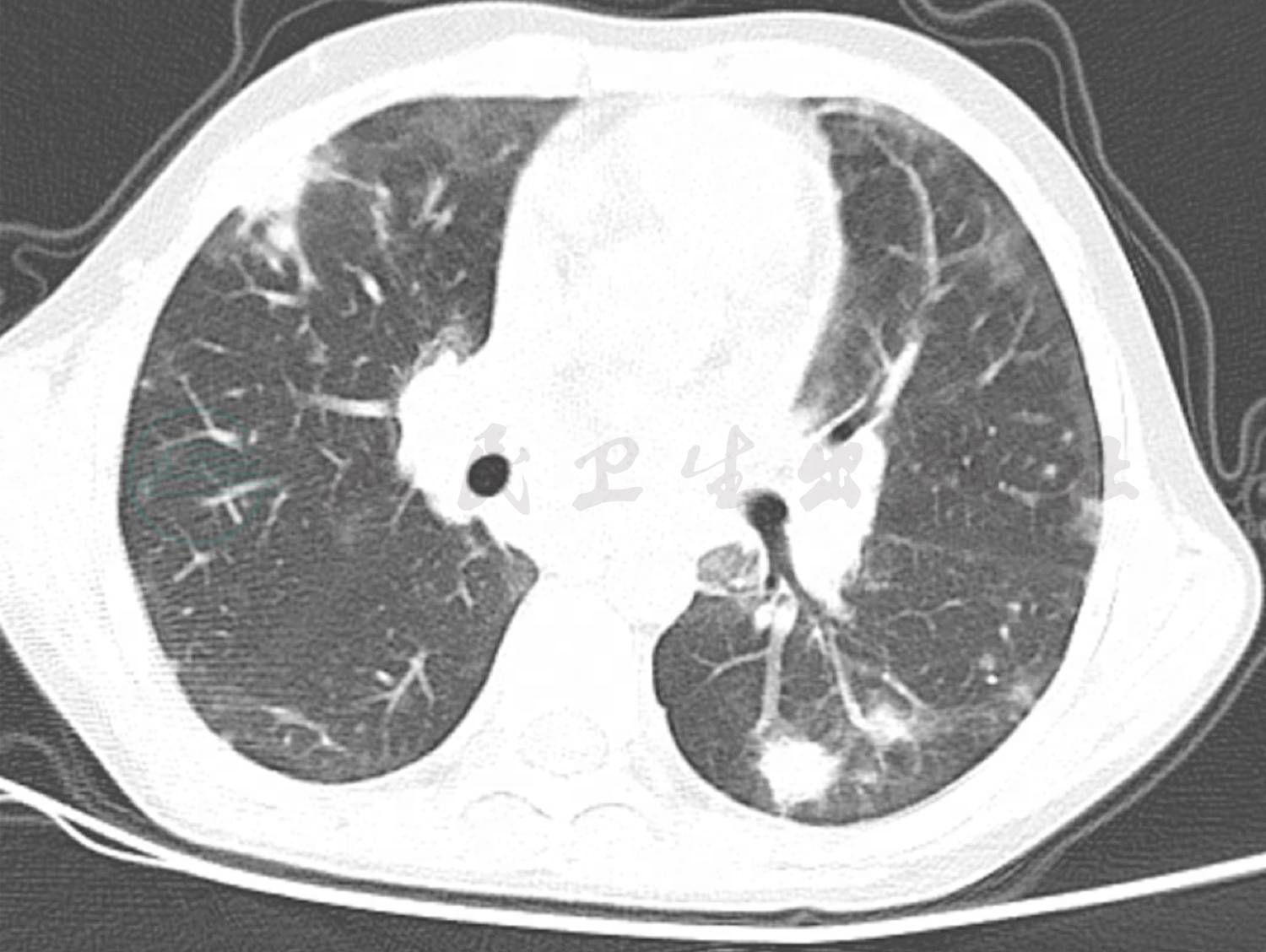
图3 4月11日肺CT:双肺结节影较前增多、增大
图4 4月20日肺CT:双肺结节影较前无明显变化,增强时明显强化
普通变异性免疫缺陷病。
诊断依据:患儿有迁延不愈的肺部炎症,持续血小板减少,完善基因检测提示患儿为普通变异性免疫缺陷症8型伴自身免疫。
普通变异性免疫缺陷病(CVID),是一种常见的低丙种球蛋白血症,曾被称为获得性(或成人型、迟发性)低丙种球蛋白血症。为一组病因不同的,主要影响抗体合成的原发性免疫缺陷病。目前认为大多数CVID是由于T细胞功能异常,不能提供有效的辅助信息,以促进B细胞内免疫球蛋白的合成转换。患者血清IgG明显降低,IgA和IgM亦有不同程度的下降,但较X-连锁无丙种球蛋白血症(XLA)为轻。可累及男性及女性。
CVID的发病机制可能与Th功能缺陷、B细胞功能缺陷、Ts功能亢进、抗B细胞自身抗体的存在有关。其病理改变可分为淋巴组织增生型及淋巴组织发育不良两种类型。
CVID的临床表现呈多样性,男女均可患病,发病年龄可在幼儿期,但更常发于学龄期,甚或成人期。常见反复细菌性感染,病原菌为嗜血流感杆菌、链球菌、葡萄球菌、肺炎球菌等。其他病原体如支原体、念珠菌、卡氏肺囊虫、单纯疱疹和带状疱疹病毒也可感染CVID患者。消化道症状包括慢性吸收不良综合征、脂肪泻、叶酸和维生素B12缺乏、乳糖不耐受症、双糖酶缺乏症、蛋白质丢失性肠病等。少数患者可出现淋巴结和脾大,CVID易并发多种自身免疫性疾病,并发恶性肿瘤的概率也较高,发生率为8.5%~10%。
CVID的大多数患者的预后不良。严重细菌性或病毒性感染、自身免疫性疾病和癌症是导致死亡的原因。目前尚无系统的预防措施。
(王 娟 蔡栩栩)













