患儿,女,12岁。
主诉:轻咳伴声音嘶哑1周。
现病史:患儿1周前出现轻咳,单声咳嗽,偶可咳出黄色黏痰,无咯血,同时伴有声音嘶哑,不伴有喘息及呼吸困难。昨日就诊于当地医院,予完善肺CT检查,提示:双肺结节样改变。现家长为进一步诊治入笔者科室。患儿病来无发热,体重无下降,无乏力、盗汗,饮食、睡眠佳,大、小便正常。
既往史:既往体健。
过敏及接触史:无食物及药物过敏史。无肝炎、结核等传染病接触史。
个人及家族史:生长发育同同龄儿,按时进行预防接种,否认家族性遗传代谢病史。
入院查体:体温36.3℃;呼吸18次/min;心率80次/min;血压100/70mmHg;体重55.5kg。营养发育良好,神志清楚,精神反应可。呼吸平稳。左上臂可见卡介苗瘢痕1枚,浅表淋巴结未及明显肿大,左侧甲状腺弥漫性增大,未触及明显结节样物,无红肿,无触痛。右侧甲状腺大小正常,可随吞咽上下活动。咽部无充血,双扁桃体未见肿大,颈软,胸廓对称。双肺听诊呼吸音清,未闻及干、湿啰音。心音有力、律齐,各瓣膜未闻及杂音。腹软不胀,无压痛及反跳痛,肝脾肋下未触及,指端温,CRT<3秒,神经系统查体未见异常。
辅助检查:肺CT(图1):双肺弥漫大小不等的类圆形高密度结节,双肺中下野显著。笔者医院门诊甲状腺超声(图2、3):甲状腺左叶增大,左叶大小约为6.1cm×1.8cm×2.1cm,左叶下极有一大小约为3.3cm×1.9cm结节,边界模糊,内呈不均质低回声;甲状腺左叶下极结节内部及周围血管较为丰富,杂乱、无规则。
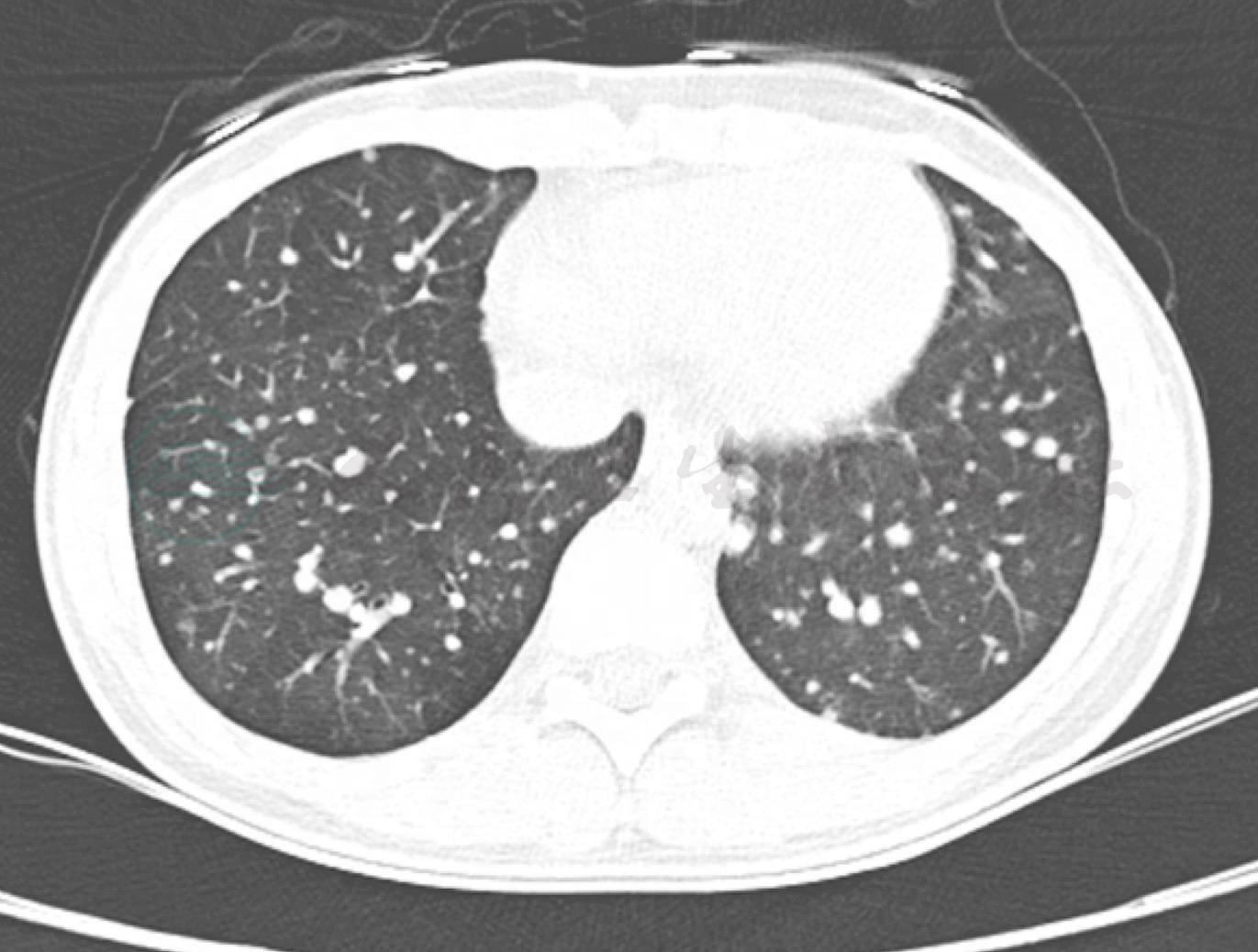
图1 肺CT平扫
双肺弥漫大小不等类圆形高密度结节影
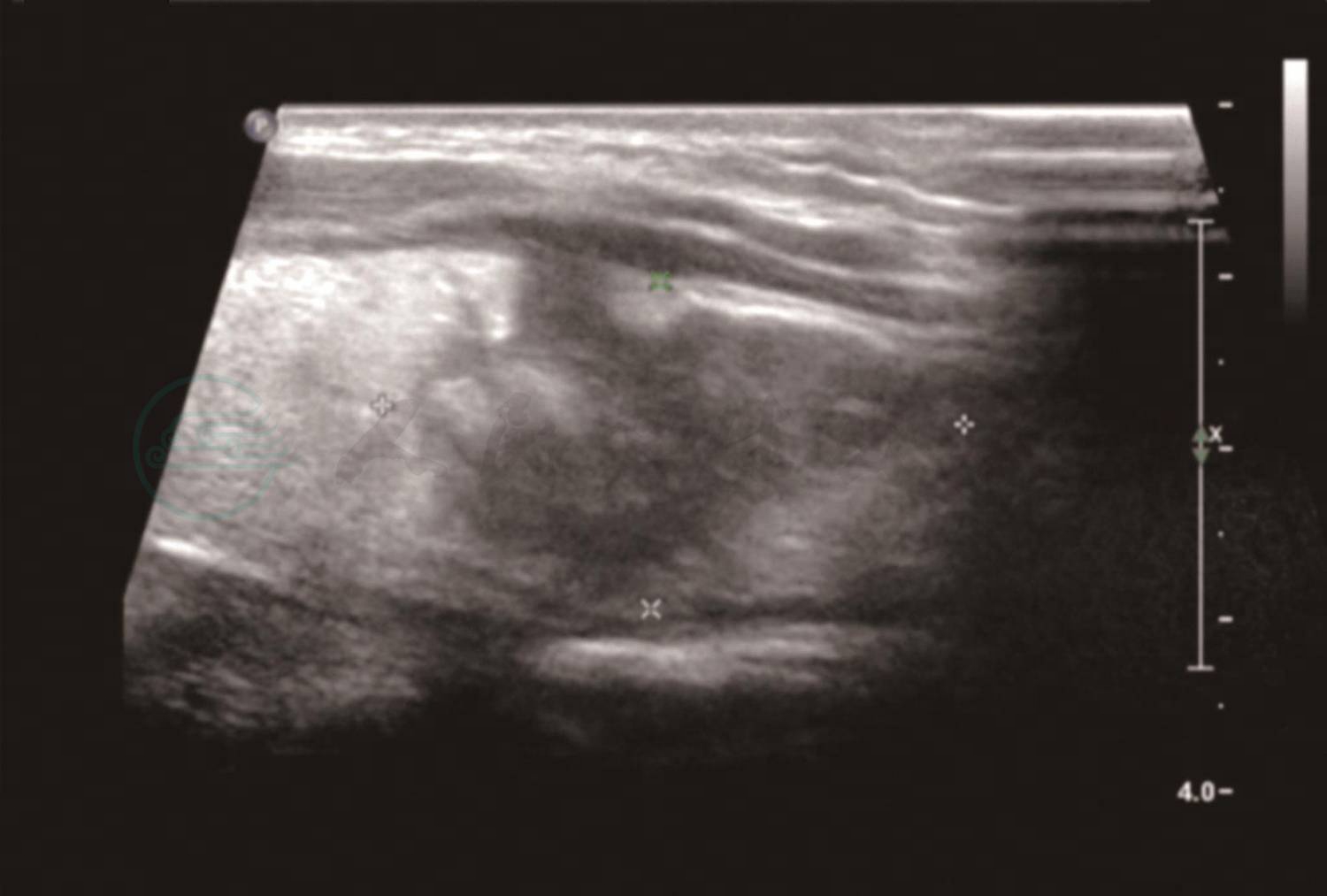
图2 甲状腺超声
甲状腺左叶下极有一大小为3.3cm×1.9cm结节,边界模糊,内呈不均质低回声
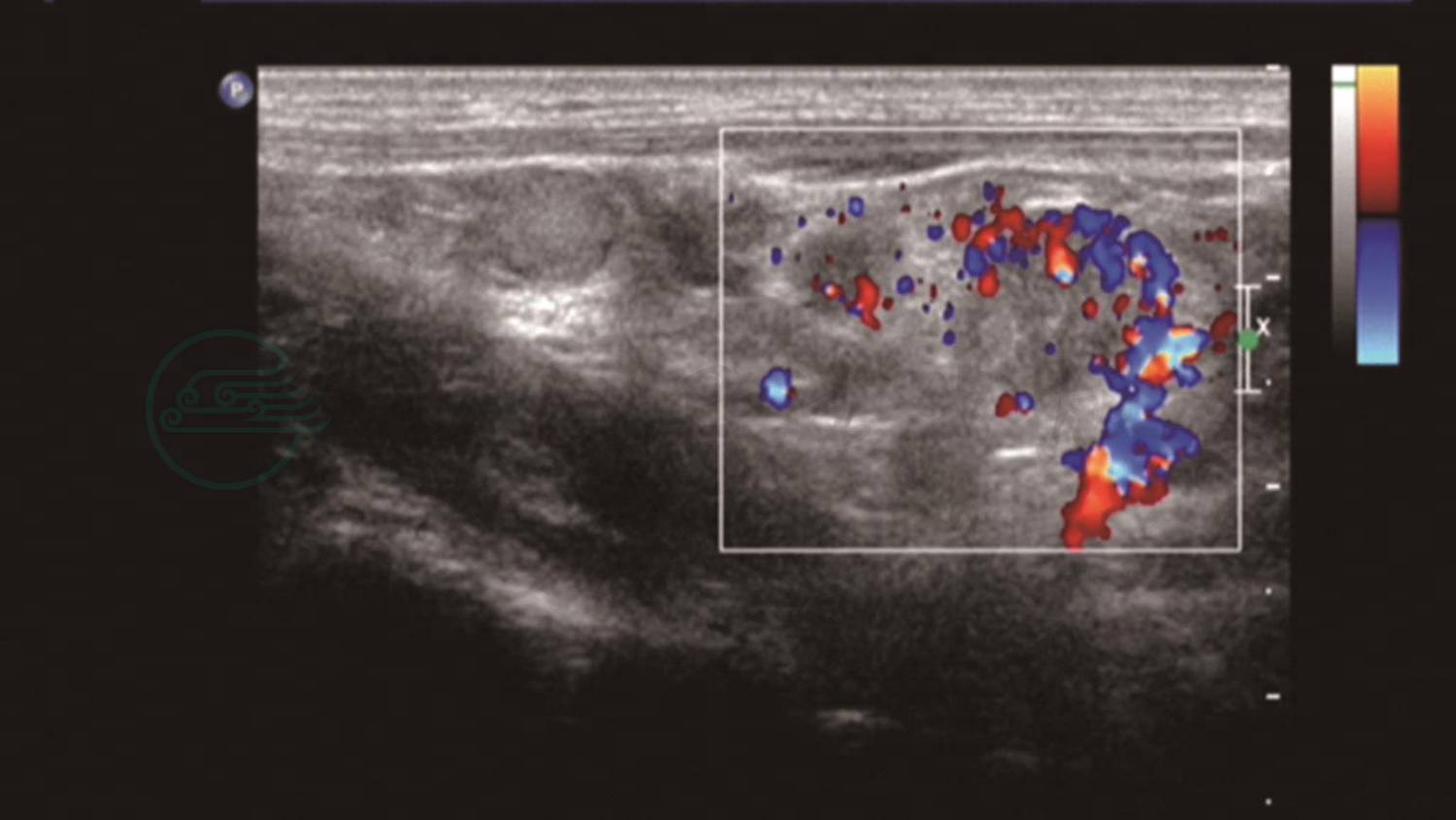
图3 甲状腺超声
甲状腺左叶下极结节内部及周围血管较为丰富,杂乱、无规则
入院后完善血常规、CRP等感染指标无异常,肺炎支原体抗体、肺炎衣原体抗体、结核抗体(TBAb)、常见呼吸道常见病毒检测均为阴性,血细菌培养未见细菌生长,结核菌素试验阴性,结核斑点试验阴性,G试验阴性,提示该患儿无支原体、衣原体、病毒、细菌、真菌、结核菌等病原感染的迹象。电子喉镜提示左侧声带麻痹,未见急性、慢性感染导致的喉黏膜充血肿胀、声带变为红色或附有黏性分泌物等改变,不考虑喉炎导致声音嘶哑。在查体时,我们发现患儿的左侧甲状腺弥漫性增大,超声检查提示存在甲状腺肿物,考虑该患儿声音嘶哑的症状可能为甲状腺左叶的肿物压迫喉返神经,引发左侧声带麻痹所导致。甲状腺功能正常;甲状腺ECT(图4)提示甲状腺左叶下极“冷”结节,甲状腺整体摄取核素功能基本正常。甲状腺功能正常,但ECT提示甲状腺左叶下极“冷”结节,考虑可能为甲状腺癌。增强肺CT(图5)提示双肺弥漫散在多发大小不等结节(明显强化)病变,分布不均匀,尤以双肺下叶分布较多。因增强肺CT中结节病变呈现明显强化,支持肺转移瘤诊断。建议行活检取病理进一步明确诊断,家长不同意活检,拒绝进一步诊治,出院。
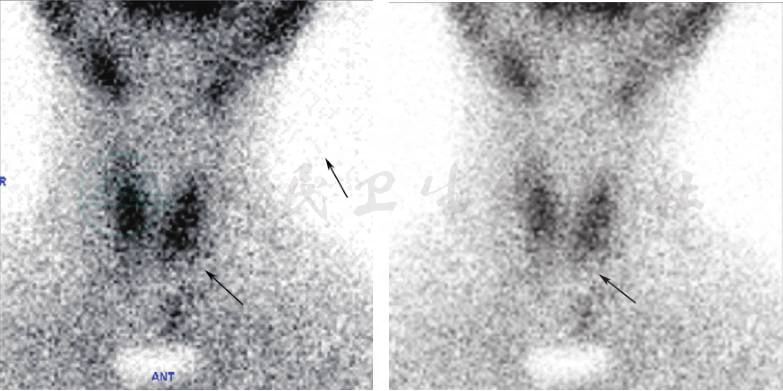
图4 甲状腺ECT
甲状腺左叶下极“冷”结节
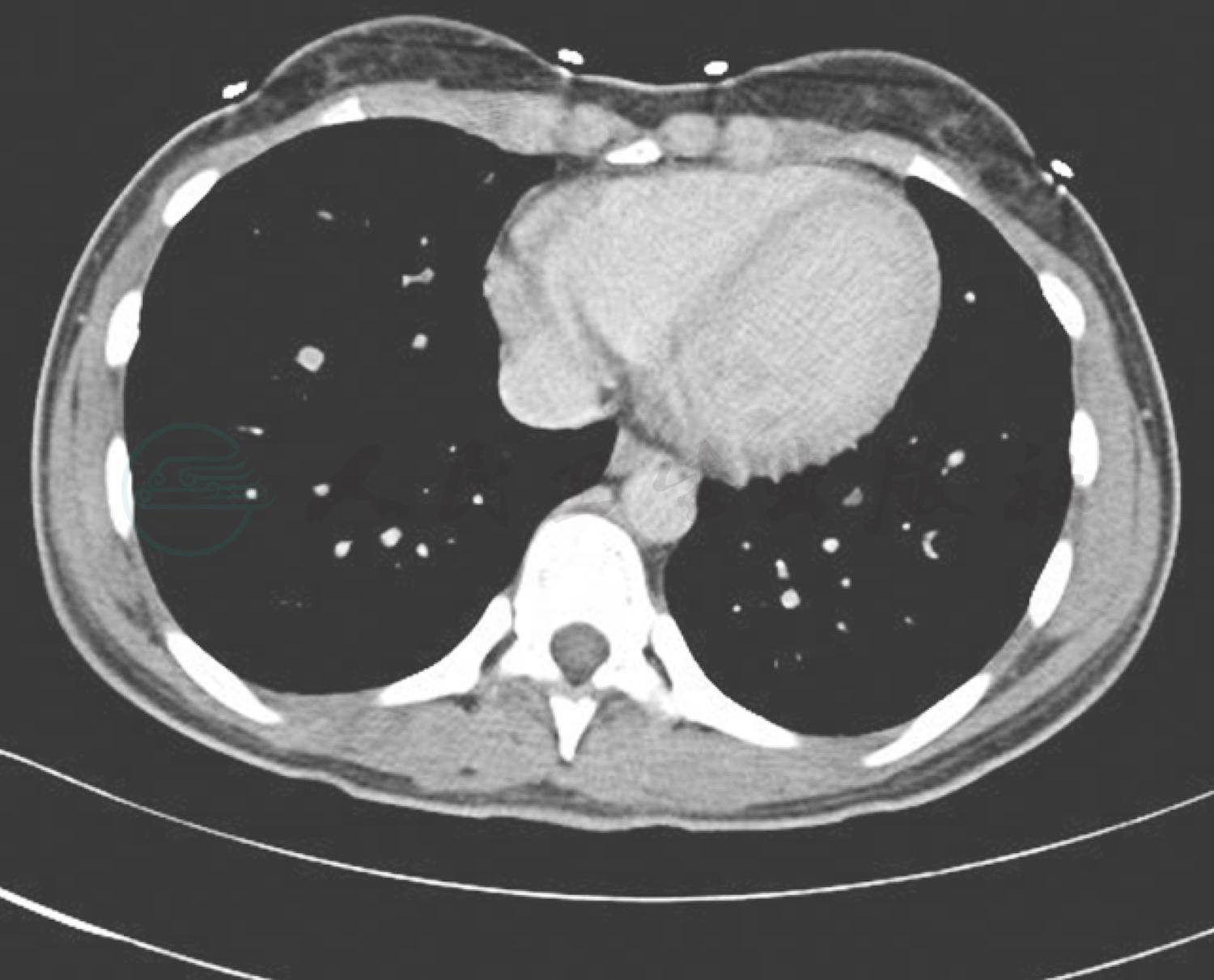
图5 肺增强CT
双肺弥漫散在多发大小不等结节(明显强化)病变,分布不均匀
1.甲状腺肿物性质待定:甲状腺癌可能性大。
2.甲状腺癌肺转移瘤?
甲状腺癌是内分泌系统最常见的恶性肿瘤,但其发病率在儿童及青少年中并不高,仅占儿童和青少年恶性肿瘤的0.5%~3.0%。甲状腺癌的组织学类型以分化型甲状腺癌最为常见,它的病变进展缓慢,但转移较早,主要是淋巴结转移。青少年甲状腺癌患者亦多为本类型,部分患者初诊时已经发生远处转移,其中以肺转移最为常见,其次是骨转移。青少年甲状腺癌的发生与放射线接触,高水平促甲状腺素TSH的长期刺激、碘摄入过高有关,部分患者有一定家族遗传倾向。
分化型甲状腺癌一般发展缓慢,起病隐匿,早期甲状腺呈局部性肿大,可触及结节,结节多呈不对称。初期,在肿块未与周围组织产生粘连时,可随吞咽而上下移动,随着病程发展,肿瘤组织与周围组织粘连,结节变得固定,质地较硬或坚硬,渐出现淋巴结肿大。有的还可出现呼吸困难,吞咽困难,如肿瘤扩展到喉,侵犯喉神经丛,可致声带麻痹、声音嘶哑,咳喘憋气,胸痛或伴有骨折。甲状腺功能正常,但功能性肿瘤可发生甲亢。对于最终明确诊断及病理学分型,需摘除的局部淋巴结活检、肿瘤组织粗针穿刺活检,以及手术中肿瘤组织冷冻切片可快速诊断。
甲状腺癌的相关检查,B超是首选,实质性或囊性与实质性共存的混合性,边界不清,无完整包膜,结节血运丰富,可伴有钙化灶,也可同时发现同侧颈淋巴结肿大;CT和MRI可以准确提供甲状腺肿物及肿大淋巴结与周围血管、气管、食管的关系,对手术有着较大的帮助;甲状腺核素扫描,绝大多数甲状腺癌可表现为冷结节。甲状腺癌结节多表现为边界不清,形态不规则,有“蟹足样”或“毛刺状”的边缘,内部回声多呈低回声,低回声后方往往表现为明显的声衰减。因甲状腺癌细胞大而重叠,间质成分少,在超声图像中不会形成强烈反射的界面,故声像图上多表现为低回声结节,而后方声衰减是因为癌细胞浸润,周围组织反应性纤维化对声能量吸收较多引起。甲状腺癌的彩色多普勒超声常显示内部及周围血管丰富,呈长条状、环状或树枝状,血管走向杂乱、不规则。该名患儿的甲状腺彩超发现左叶下极有一大小约为3.3cm×1.9cm结节,边界模糊,对周围组织有浸润,内呈不均质低回声改变,且其内部及周围血管较为丰富,杂乱、无规则,以上特点均较为符合甲状腺癌的改变。
因甲状腺的血管与淋巴组织较为丰富,一旦出现甲状腺癌,癌细胞极易随血液循环或淋巴循环进入患者肺部或淋巴组织,最终形成甲状腺癌肺转移。而影像学检查对于甲状腺癌肺转移的诊断十分重要。血行性转移瘤灶在胸片上多数表现为具有转移性瘤灶的肺部特征性影像表现:结节状或大小不等的类圆形肿块影,边界光滑、清楚,密度均匀,且以中下肺外周肺野多见,病灶沿肺纹理分布。少数甲状腺癌肺部转移瘤灶早期表现为两肺斑点状与粟粒状,密度均匀,边界光滑、清楚,病灶以中下肺野为多,上肺野较少;CT表现与其他肺转移性肿瘤一样,表现为一侧或两侧肺内结节状、密度均匀、边界清楚的致密影,分布于小叶内、小叶间隔旁、支气管—血管束周围及外围肺组织内;支气管-血管束及小叶间隔增粗,边缘毛糙。而淋巴性肺转移灶在胸片上表现为肺门影增宽、增浓或肺门、纵隔肿块,肺纹理增粗、紊乱,边缘模糊,呈网格状。CT表现为:纵隔、肺门淋巴结增大,支气管-血管束及小叶间隙增粗、边缘毛糙。
对于可疑的甲状腺结节,可进行超声引导下的细针穿刺细胞学检查,其定位准确,简单安全,可动态观察结节特征与穿刺过程,且禁忌证与并发症较少,是术前鉴别甲状腺结节良恶性可靠且最有效的方法。2009年美国甲状腺协会(American Thyroid Association,ATA)发布的《甲状腺结节和甲状腺癌诊治指南》中提到,在超声检查中存在以下可疑恶性图像特征的结节,需要进行超声引导下的细针穿刺细胞学检查:低回声、边界不清、边缘不规则、纵横比A/T≥1、微钙化及存在可疑颈部淋巴结转移。该患儿的甲状腺结节具有低回声、边界不清、边缘不规则等特点,结合其病史及胸部可疑肿瘤转移灶,可对可疑的甲状腺左叶下极结节进行超声引导下的细针穿刺细胞学检查明确诊断。
青少年甲状腺癌多数属于分化型甲状腺癌,局部淋巴结转移率高,但预后较好,重视其临床特点,提高诊断水平,即使已有颈淋巴结或肺转移,选择合理的术式及术后综合治疗多能取得满意的疗效和长期生存。目前对分化型甲状腺癌肺转移多采用综合治疗,推荐的措施为手术,癌肿全叶切除外,对侧甲状腺次全切除,后予甲状腺激素补充疗法,补充术后的甲状腺功能减低,同时可防止残留病灶恶化,同时行131I内照射疗法。但儿童和青少年DTC肺转移患者行131I治疗的剂量、治疗次数、间隔时间等仍没有统一方案,同时担心大剂量照射后放射性损伤与继发性肿瘤,因此对儿童和青少年术后是否给予131I治疗存在一定争议。2014年的一项荟萃分析系统评价了儿童和青少年分化型甲状腺肺转移患者行131I的疗效,结果显示完全消除率为47.0%,部分消除率为37.6%,无效和进展率为15.4%,说明131I治疗儿童和青少年分化型甲状腺癌肺转移患者效果较好。但亦有2.6%的患者于随访终点死亡,DTC肺转移引起呼吸系统衰竭是患者死亡的主要原因,因此对肺部转移灶无效或进展的患者需要更有效的治疗以提高患者生存率。而对于未分化型甲状腺癌的治疗则不理想,病情进展迅速,较早发生颈部淋巴结或远处转移,中位生存时间为6个月,约90%的患者在发病后1年内死亡。
(王天玥 尚云晓)













