患儿,男,12岁。
主诉:锁骨上淋巴结肿大伴疼痛4天。
现病史:4天前患儿发现锁骨上淋巴结肿大,始如“黄豆”大小,伴疼痛,后逐渐增大,现大小约3.0cm×3.0cm,活动度较差,压痛,无波动感,淋巴结处表皮正常,同时伴有咳嗽及右肩部及季肋区疼痛,伴呼吸受限,同时有胸闷症状,咳嗽为刺激性干咳,无痰,以平躺时较重,昨日就诊于当地医院,完善胸部CT检查结果提示:右肺炎症伴胸膜增厚;纵隔、双侧锁骨上窝及右肺腋窝淋巴结增大;双侧胸腔积液;心包积液。完善颈部淋巴结超声检查,结果提示双侧锁骨上窝肿物;双侧颈部低回声结节,考虑肿大淋巴结。患儿就诊于笔者医院门诊,门诊以“胸腔积液”为诊断收入笔者科室。
病来患儿精神状态尚可,可见患儿颜面部潮红,未见颜面部肿胀,无皮疹,无意识障碍及抽搐,无腹痛、腹泻、恶心及呕吐,无尿频、尿急、尿痛症状,饮食尚可,夜间睡眠时伴咳嗽症状,大、小便基本正常。
既往史:既往体健;否认结核、手足口病、麻疹等传染病接触史。否认外伤及输血史。否认既往喘息史及异物吸入史。否认热惊厥病史。无湿疹史。
过敏及接触史:否认明确食物、药物过敏史。
个人及家族史:G2P1,第一胎为人工流产,足月顺产,出生体重4.4kg,出生史正常,生长发育与同龄儿相似,按时接种疫苗。否认家族遗传代谢性疾病史。
入院查体及相关检查:体温37℃;脉搏110 次/min;呼吸22次/min。神志清楚,一般状态尚可。呼吸平稳,周身皮肤黏膜及巩膜无黄染,无皮疹及出血点,无明显贫血貌,颜面部潮红,无肿胀。锁骨上淋巴结可触及肿大,右侧显著,最大约3.0cm×3.0cm,伴疼痛,活动度较差,质地Ⅱ度肿大,无波动感。腋窝淋巴结肿大,右侧显著,最大约2.0cm×2.0cm,性质同锁骨上淋巴结。腹股沟淋巴结未触及肿大。双侧瞳孔等大正圆,D约3.0mm,对光反射灵敏,结膜无充血。口唇无皲裂及潮红,口腔黏膜光滑。咽红,扁桃体Ⅰ度肿大,无脓苔。双肺听诊呼吸音减弱。心、腹及神经系统查体未见明显异常。
辅助检查:(入院前1天笔者医院)血常规:白细胞4.80×109/L,中性粒细胞3.20×109/L,淋巴细胞1.20×109/L,血小板290×109/L;当地医院胸部CT:右肺炎症伴胸膜增厚;纵隔、双侧锁骨上窝及右肺腋窝淋巴结增大;双侧胸腔积液;心包积液;颈部淋巴结肿大:双侧锁骨上窝肿物;双侧颈部低回声结节,考虑肿大淋巴结。
入院后完善相关检查:血常规:白细胞4.76×109/L;中性粒细胞百分比57.3%;淋巴细胞百分比32.0%;红细胞4.4×1012/L;血红蛋白128g/L;血小板312×109/L;乳酸脱氢酶620U/L。ACE:血管紧张素转化酶80U/L;NSE-AFP(检验):甲胎蛋白0.719ng/ml;神经原特异烯醇酶53.040ng/ml;血沉23mm/h;DIC未见异常;肝肾功未见异常;胸腹水常规检查:李凡他试验阳性;细胞总数104 590.00×106/L;白细胞81 590×106/L;中性粒细胞百分比15.2%;单个核细胞百分比84.8%;红细胞23 000×106/L。胸腹水生化:总蛋白42.2g/L;氯109.3mmol/L;糖<0.28mmol/L。一般细菌涂片检查:细菌涂片未找到细菌。LDH:乳酸脱氢酶2399U/L。体液ADA:腺苷脱氨酶585U/L。降钙素原、病原学等其他检查结果未见明显异常。胸部增强CT(图1)结果回报:前中纵隔占位,考虑恶性;上腔静脉远段及其汇合部、右侧头臂静脉受累;右上肺静脉受累不除外。纵隔及双侧锁骨上、腋窝多发肿大淋巴结,考虑为转移。右侧胸壁肿胀,多发侧支血管形成、伴钙化。双侧胸腔积液及右侧叶间胸膜积液;双肺膨胀不良,右肺部分实变;右肺散在炎症。心包少量积液。入院第4天,患儿咳嗽加重,胸痛,呼吸促,30次/min,未吸氧状态下血氧饱和度94%,予完善急诊肺CT提示双侧胸腔积液增加,考虑病情进展迅速,予转入小儿重症监护病房,后骨髓穿刺结果提示急性T淋巴母细胞白血病/淋巴瘤,家属放弃治疗,退院。
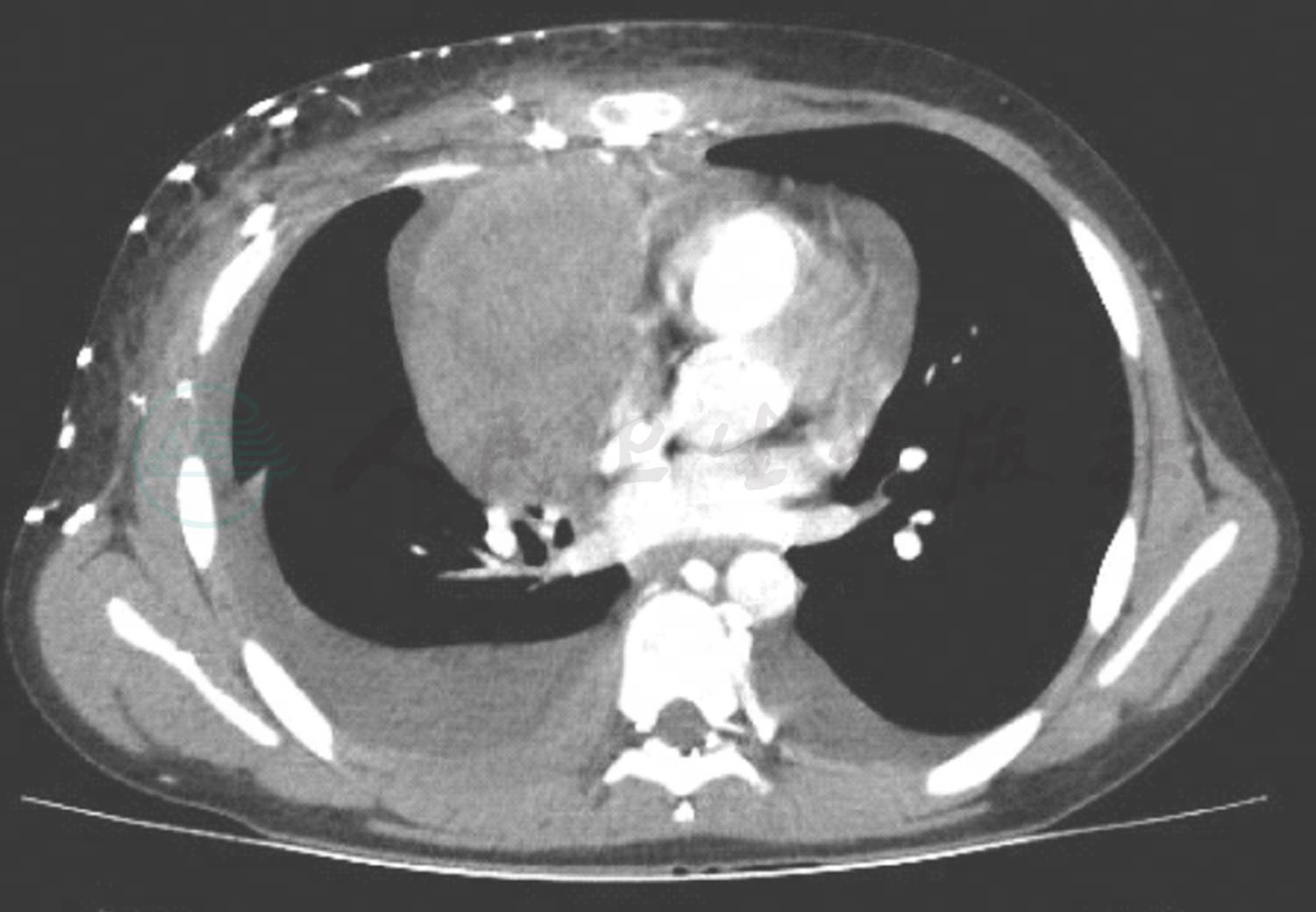
图1 前中纵隔占位,考虑恶性;上腔静脉远段及其汇合部、右侧头臂静脉受累;右上肺静脉受累不除外
纵隔及双侧锁骨上、腋窝多发肿大淋巴结,考虑为转移。右侧胸壁肿胀,多发侧支血管形成、伴钙化。双侧胸腔积液及右侧叶间胸膜积液;双肺膨胀不良,右肺部分实变;右肺散在炎症。心包少量积液
淋巴瘤是发生于淋巴结和/或结外淋巴组织的肿瘤,是一组可以高度治愈的肿瘤。淋巴瘤可以发生在淋巴结、脾脏、胸腺等淋巴器官,也可发生在淋巴结外的淋巴组织和器官。可以进一步分为淋巴瘤、浆细胞、淋巴细胞白血病三大类。对于淋巴瘤,目前国际上统一分为两大类,即非霍奇金淋巴瘤和霍奇金淋巴瘤。
由于淋巴瘤是具有相当异质性的一大类肿瘤,虽然好发于淋巴结,但是由于淋巴系统的分布特点,使得淋巴瘤基本上属于全身性疾病,几乎可以侵犯到全身任何组织和器官。因此,恶性淋巴瘤的临床表现既具有一定的共同点,同时按照不同的病理类型,受侵部位和范围又存在着很大的差异。
淋巴瘤的全身症状主要表现为发热、消瘦(体重减轻10%以上)、盗汗等,其次有食欲减退、易疲劳、瘙痒等。累及局部脏器会引起各自相应的临床表现。约20%的淋巴瘤患者可完全无症状,而大多数患者有非特异性的症状,如疲劳、乏力、虚弱、体重减轻或因浆细胞异常增生影响到相应的器官、组织而引起一种或多种症状和体征。
恶性胸腔积液患者多为肿瘤晚期恶病质表现,如体重下降、消瘦乏力、贫血等。约1/3恶性胸腔积液患者临床上无明显症状,仅在查体时发现胸腔积液;其余2/3患者主要表现为进行性加重的呼吸困难、胸痛和干咳。呼吸困难的程度与胸腔积液量的多少、形成速度以及患者本身肺功能相关。积液量少或形成速度慢,临床上呼吸困难较轻,仅有胸闷、气短等;若积液量大、肺脏受压明显,临床上呼吸困难重,甚至出现端坐呼吸、发绀等;积液量虽然不很大,但在短期内迅速形成,亦可在临床上表现为较重的呼吸困难,尤其是肺功能代偿能力较差的情况下更是如此。大量胸腔积液患者喜取患侧卧位,这样可减轻患侧的呼吸运动,有利于健侧肺的代偿呼吸,从而缓解呼吸困难。肿瘤侵袭胸膜、胸膜炎症、大量胸腔积液引起壁层胸膜牵张均引起胸痛。壁层胸膜被侵袭时多是持续性胸痛;膈面胸膜受侵时疼痛向患侧肩胛放射;大量胸腔积液牵张壁层胸膜可引起胀满和隐痛。咳嗽多为刺激性干咳,由胸腔积液刺激压迫支气管壁所致。
恶性胸腔积液一般为渗出液。其特点是蛋白含量超过3g/100ml或比重超过1.016。一些长期胸膜腔漏出液的患者,由于胸腔内液体吸收的速率大于蛋白吸收的速率,胸液内蛋白浓度也会增高,易与渗出液相混淆,所以检查胸腔积液和血清中蛋白质、乳酸脱氢酶水平,对于区分渗出液与漏出液有99%的正确性。胸腔积液具有下列一个或多个特征即为渗出液:①胸腔液体蛋白/血清蛋白>0.5;②胸腔积液LDH/血清LDH>0.6;③胸腔积液LDH>血清LDH上限的2/3。大部分胸腔渗出液含白细胞而呈雾状,渗出性胸腔积液的细胞学检查白细胞计数在(1~10)×109/L范围内,白细胞计数<1×109/L为漏出液,而>1×109/L为脓胸。积液中以中性粒细胞为主提示炎性疾病,以淋巴细胞为主时则多见于进展性结核病、淋巴瘤和肿瘤,红细胞计数超过1×1012/L的全血性积液见于创伤、肺梗死或肿瘤。
(柳 新 尚云晓)













