患儿,女,10岁。
主诉:间断发热、咳嗽、胸痛4~5年,咯血2周。
现病史:患儿4~5年前开始间断出现发热、咳嗽、胸痛。于外院间断住院治疗多次,未明确病因,对症治疗后可好转。2个月前再次出现发热,且咳嗽加重,家属予患儿口服“阿奇霉素、鱼腥草、止咳糖浆”等药物,发热及咳嗽逐渐减轻。2周前患儿咳嗽再次加重,出现咳嗽后咯血,鲜红,量每次5~50ml不等,每天1~4次。病初咯血量较大,入当地医院住院,予静脉应用“头孢吡肟、维生素K1、酚磺乙胺、溴己新、阿奇霉素”治疗,患儿咳嗽及咯血逐渐减轻,1周后咯血消失。住院期间专家会诊:考虑患儿左肺发育不良可能大,左肺间质成分增多,考虑可能系淋巴回流受阻或者淋巴系统发育异常所致,建议必要时行穿刺活检,或者多学科会诊。现为求进一步诊治前来笔者医院。患儿病来神志清楚,精神尚可,进食、睡眠可,大、小便正常。
既往史:患儿既往有反复喉炎病史(具体时间不详),7年前肺炎后心肌酶高,诊断心肌损伤。2013年6月以“反复发热、咳嗽、胸痛18个月”入北京某医院住院治疗1个月,予抗感染治疗后略好转,出院诊断“慢性肺炎,肺血管发育不良”,2013年6月21日胸部超声提示左侧胸腔胸膜回声增强,极少量积液。2013年7月3日肺CT(图1)提示左肺体积减小,左侧胸膜增厚伴左侧少量胸腔积液。左肺动脉纤细,左肺静脉均起源于左下肺静脉,左上肺静脉未显示,左下肺静脉起始部重度狭窄,考虑先天发育异常可能性大,建议进一步检查。前纵隔软组织密度灶,考虑正常胸腺,其内低强化灶,性质待定,良性可能性大,建议复查或进一步检查。纵隔内及左肺门多发肿大淋巴结。2013年7月9日心脏彩超提示:左肺动脉狭窄,左肺静脉缺如?二尖瓣赘生物?左室轻度扩大,二尖瓣少量反流。2013年11月以“间断发热、咳嗽、胸痛23个月”,入当地医院住院治疗2个月,出院诊断“左肺阴影左侧胸腔积液性质待查(结核可能性大),左肺支气管病变(考虑结核可能性大)”。
过敏史:有“头孢曲松钠”过敏史,表现为静脉滴注后周身皮疹;接种水痘疫苗后有不良反应病史。
个人及家族史:G2P1,40周+3顺产,母亲孕期静脉滴注“青霉素、利巴韦林”,口服感冒类药物,后觉察怀孕,患儿出生史无异常,3岁前患儿体重增长较好,3岁后患儿体重增长缓慢,身高增长明显。疫苗按时接种。无月经初潮。独生子女,父母及一、二级亲属无类似咯血及出血性疾病史。母亲于2000年确诊“肺结核”,痰涂片找到结核菌阳性,抗结核治疗9个月后停药,复查正常。

图1 2013年7月3日肺CT
左肺体积减小,左侧胸膜增厚伴左侧少量胸腔积液。左肺动脉纤细,左肺静脉均起源于左下肺静脉,左上肺静脉未显示,左下肺静脉起始部重度狭窄,考虑先天发育异常可能性大,建议进一步检查。前纵隔软组织密度灶,考虑正常胸腺,其内低强化灶,性质待定,良性可能性大,建议复查或进一步检查。纵隔内及左肺门多发肿大淋巴结
入院查体及相关检查:神志清楚,一般状态可,无贫血貌。周身无疹,周身浅表淋巴结无肿大。无鼻翼扇动或三凹征,口周无发绀,呼吸略促,约28次/min,胸式呼吸。左肺叩诊轻度浊音,双肺听诊呼吸音粗,左肺呼吸音较右侧明显减低,未及明显干、湿啰音。心音有力,心律齐,各瓣膜听诊区未闻及杂音,心尖搏动右移,在胸骨左缘3cm第5肋间。腹部及神经系统查体无阳性体征,无杵状指。
辅助检查:(2015年10月11日外院)血常规:白细胞7.4×109/L;中性粒细胞百分比47.3%;淋巴细胞百分比42.6%;血红蛋白129g/L;血小板244×109/L;CRP 0.1mg/L,肝肾功心肌酶离子均正常。肺炎支原体活跃。(2015年10月21日)心脏彩超:左室增大,左肺动脉轻度狭窄,血流反向,二尖瓣关闭不全(轻度)。
患儿为进一步明确咯血病因入院,入院后患儿无发热及咯血症状,无明显咳嗽,根据病情分析完善相关检查,暂予患儿完善支气管镜术前相关检查及输血前准备。未应用静脉药物。
检查及结果分析:
1.入院后完善各项检查
血常规:WBC 5.7×109/L,NE% 39.5,RBC 4.0×1012/L,HGB 123g/L,HCT 38.1%,MCV 95fL,MCH 30.5pg,MCHC 322g/L,PLT 260×109/L;尿、便常规正常;DIC常规正常;肝肾功能正常;血清胆红素正常。
2.纤维支气管镜检查
右肺主支气管黏膜光滑,略充血水肿,各叶段支气管管腔开口通畅,黏膜光滑,略充血水肿,各支气管管腔可见少量白色絮状痰,管腔通畅,各支气管管腔未见痰栓堵塞、狭窄及异物征象。左肺左主支气管黏膜光滑,略充血水肿,左肺气管和支气管开口偏小。左肺上叶(B1、B2、B3)、舌叶(B4、B5)、下叶(B6、B8、B9、B10)各叶段支气管管腔开口通畅,黏膜光滑,略充血水肿,各支气管管腔可见少量白色絮状痰液,管腔通畅,其中舌叶开口略小。各支气管管腔未见痰栓堵塞、狭窄及异物。BALF检查:一般细菌、结核菌及真菌涂片检查均未找到相应阳性菌,未查到肺含铁血黄素巨噬细胞。细胞学检查:分叶核细胞2.0%,淋巴细胞13.0%,巨噬细胞53.0%,上皮细胞32.0%;细菌、真菌培养及PCRTB均未见相应菌生长。
3.心电图
正常。
4.心脏彩超(图2)
左肺动脉内径变小,其内血流反向,不除外主动脉-左肺动脉分流,主动脉弓内缘至左肺动脉周围多条迂曲侧支血管,左上肺静脉入口处狭窄?静息状态下左室整体收缩功能正常。
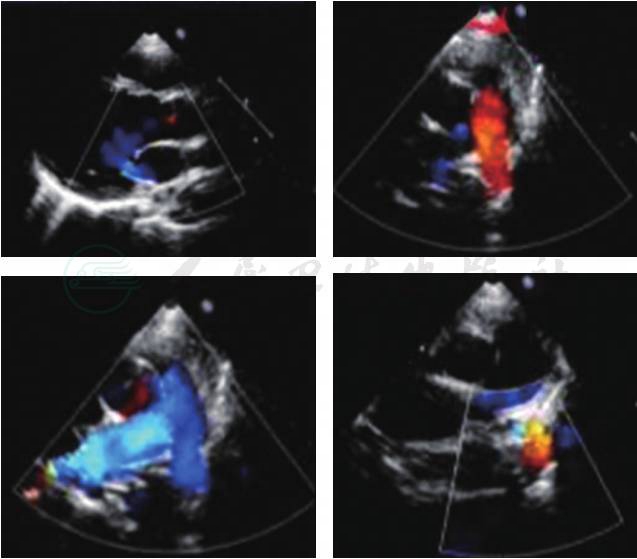
图2 2015年11月3日心脏彩超
左肺动脉内径变小,其内血流反向,不除外主动脉-左肺动脉分流,主动脉弓内缘至左肺动脉周围多条迂曲侧支血管,左上肺静脉入口处狭窄?静息状态下左室整体收缩功能正常
5.肺部血管CT增强+三维(图3)
左肺下叶基底段部分动静脉畸形可能性大。左肺静脉汇入心房部明显狭窄,考虑先天畸形。左侧胸壁及纵隔多发迂曲血管,考虑侧支循环形成可能性大。左肺上叶支气管起始部略狭窄;左肺体积减小、左肺动脉干略狭窄。左肺散在炎症,左肺小叶间隔增厚。

图3 2015年10月31日肺部血管CT增强+三维
左肺下叶基底段部分动静脉畸形可能大。左肺静脉汇入心房部明显狭窄,考虑先天畸形。左侧胸壁及纵隔多发纡曲血管,考虑侧支循环形成可能性大。左肺上叶支气管起始部略狭窄;左肺体积减小、左肺动脉干略狭窄。左肺散在炎症,左肺小叶间隔增厚
根据以上辅助检查结果,结合患儿症状及转归,并经介入科、心外科、小儿普外科会诊,高度怀疑患儿反复肺炎及咯血为左肺血管畸形所致,但目前无手术治疗指征,建议定期复查肺CT及心脏超声,必要时进一步至专科医院随诊。患儿在院期间病情稳定,未再发热及咯血,共住院9天出院。
患儿出院后至今无咯血,仍间断有轻度发热、咳嗽,抗感染治疗好转,定期复查心脏超声较前无变化,患儿活动、呼吸未受限,目前观察随访中。
肺血管畸形(左肺动、静脉狭窄)。
诊断依据:①有反复发作性发热、咳嗽4~5年病史,肺CT提示有炎症改变,左肺体积减小;②肺血管增强CT及心脏彩超均明确提示左肺血管畸形;③除外其他肺出血性疾病,如血管炎、风湿性疾病、免疫缺陷病、肺结核、支气管异物、特发性肺含铁血黄素沉着症等。
肺血管发育过程中任何环节的异常,均可引起肺血管畸形。肺血管畸形是一种比较少见的疾病,它的主要危险是破裂出血引起猝死,也是引起不同程度咯血的主要原因之一。肺血管发育畸形分为大血管畸形和小血管畸形。大血管畸形包括肺动脉狭窄、肺动脉缺如、肺动脉闭锁、肺动脉吊带、肺静脉狭窄及闭锁、肺静脉异位引流、肺动静脉瘘及肺隔离症等;小血管畸形包括肺毛细血管瘤、肺毛细血管瘤样增生症、肺小动脉纤维肌性结构发育不良等。临床表现为咯血,吸气性呼吸困难,反复喘息、呼吸道感染等。引起咯血症状是因为生理情况下支气管动脉压力远远高于肺动脉压及肺静脉压,在形成异常交通时血液由高压的支气管动脉流向低压的肺动脉或肺静脉。增强肺CT、血管重建及血管造影的应用,使肺血管发育畸形的诊断水平大为提高。血管造影可较精确地显示支气管动脉、非支气管动脉、体循环动脉供血以及肺动脉疾病等影像,其优点是无创,操作简单,可以用于肺血管发育畸形病例的筛选。
1.肺动脉狭窄
以单纯肺动脉瓣狭窄最为常见,约占90%;其次为漏斗部狭窄,脉动脉干及其分支狭窄则很少见。它可单独存在或作为其他心脏畸形的组成部分,如法洛四联症、卵圆孔未闭等。
若跨瓣压差 < 30%mmHg,一般不会出现明显的临床症状。随着年龄的增大症状逐渐显现,主要表现为劳动耐力差、乏力和劳累后心悸、气急等症状。重度狭窄者可有头晕或剧烈运动后昏厥发作,晚期病例出现颈静脉怒张、肝大和下肢水肿等右心衰竭的症状,如并存房间隔缺损或卵圆窝未闭,可见口唇或末梢指/趾端发绀和杵状指/趾。
轻度肺动脉狭窄患者临床上无症状,可正常生长发育并适应正常的生活能力,可不需特殊治疗。中度肺动脉狭窄患者,一般在20岁左右出现活动后心悸气急状态,如不采取手术治疗,随着年龄的增长必然会导致右心室负荷过重出现右心衰竭症状,从而丧失生活和劳动能力。对极重度肺动脉狭窄患者常在婴幼儿期出现明显症状,如不及时治疗常死亡。治疗方法有经皮球囊肺动脉瓣膜成形术及外科手术行肺动脉瓣切开术。
2.单侧肺动脉缺如(unilateral absence of pulmonary artery,UAPA)
又称单侧肺动脉不发育,是一种罕见的肺血管先天性畸形,多数与法洛四联症等先天性心脏病合并存在,单独发生(单纯性)者少见。UAPA的解剖特点是主肺动脉与肺内肺动脉之间的连接段单侧缺如。主肺动脉及左右肺动脉近侧部共同组成中央肺动脉,当左右肺动脉发育不完全或过早闭塞,或衔接不当,未能与肺内肺动脉正常相连,则形成了先天畸形。正常肺为双重血供,而UAPA患者的患侧肺缺失了最重要的肺循环血流,仅由支气管动脉及其他代偿的体-肺侧支血管供血,血供比对侧差,影响肺的发育,这可能是造成患侧肺容积缩小的主要原因。而代偿的侧支血管往往发育得不好,易导致肺部感染和咯血。UAPA合并的其他心血管畸形最多见的是法洛四联症,其他心血管畸形包括右位主动脉弓、单心室等。
单纯性UAPA与合并其他心血管病畸形的UAPA患者的临床表现有所不同。后者的临床表现往往被合并的其他心血管病畸形的临床表现所掩盖,如法洛四联症患者的发绀、蹲踞等。单纯性UAPA患者症状缺乏特异性,可表现为反复的呼吸道感染史、呼吸困难、咯血、活动受限、胸痛、乏力、高原肺水肿等。单从患者的症状和体征很难诊断UAPA,但是如果出现上述症状外加胸廓畸形、患侧呼吸音减低、心脏杂音和肺动脉高压等体征时,要想到UAPU。右心室和/或肺动脉造影是目前诊断UAPA的金指标。不仅能精确定位缺如的肺动脉,反映侧支血管的来源和分布,而且能反映是否并存心血管畸形。因此对有反复肺部感染、咯血等症状的患者,应该及时行肺动脉造影,以利UAPA的诊断。
3.肺动脉吊带(pulmonary artery sling,PAS)
又称迷走左肺动脉,是一种罕见的先天性心血管畸形,是左肺动脉异常起源于右肺动脉的后方,呈半环形跨过右主支气管向左穿行于食管前和气管后到达左肺门。由于起源及走行异常,左肺动脉会压迫气管后壁及食管,造成气管狭窄,尤其是隆突上方右主支气管起始部。此外,动脉导管或韧带向左后方与降主动脉相连,此结构和异常的左肺动脉一起形成的血管环可压迫左主支气管。50%的患儿还合并其他先天性心脏病,如房间隔缺损、动脉导管未闭、室间隔缺损。极少数患儿可合并肛门闭锁、先天性巨结肠、胆道闭锁等其他器官畸形。
气道不全梗阻引起的通气障碍是本病患儿最突出的临床表现,气管内分泌物的滞留可引起肺不张和肺炎,阵发性呼吸困难和反复肺部感染是患儿就诊的最常见原因。如无外科治疗,本病病死率达90%。
诊断PAS主要包括彩色多普勒超声、CT 影像学检查、支气管镜等检查。其中CTA可以清晰显示狭窄段气管直径、狭窄范围和程度、异常结构及血管异常走行,具有较高的安全性,且方便、快捷,是目前最佳的检查方法。支气管镜可以直视气管内腔,并且可以看到血管环所致的气管内腔狭窄处随血管搏动,可以明确狭窄气管段的长度、直径及有无气管支气管畸形。外科手术治疗的主要内容包括左肺动脉(LPA)的重建及气管狭窄的纠治两个方面。
4.先天性肺静脉狭窄(congenital pulmonary venous stenosis,CPVS)
指一支或多支肺静脉先天性狭窄,多发生在肺静脉与左心房的开口处。CPVS可在肺静脉开口、肺外肺静脉、肺内肺静脉等部位出现节段性或弥漫性内膜过度增生、中层增厚、管壁纤维化,但以肺静脉开口处狭窄多见,从而造成肺静脉血流受阻,同时肺动脉也会出现增生性改变。
患儿可出现反复呼吸道感染、运动耐量下降、呼吸困难、端坐呼吸等表现,最终出现右心室衰竭。超声心动图检查是发现肺静脉狭窄的首选检查手段,血管造影能够观察肺静脉走行,明确肺静脉狭窄程度和范围。严重的肺静脉狭窄需外科手术治疗。
5.先天性肺静脉闭锁
为另一种罕见的肺血管畸形,在婴儿期、儿童期多因反复肺炎或咯血就诊。因多数先天性肺静脉闭锁患儿合并先天性心脏病,临床表现通常无特异性,易认为其与左向右分流型先天性心脏病肺血多有关,未能进一步检查而导致漏诊,如不能早期诊断,可能因突然咯血危及生命。影像学检查,尤其肺CT及纤维支气管镜检查可发现肺静脉闭锁一些间接特征性改变,注射造影剂后心血管增强CT三维重建可进一步明确诊断。
6.肺动静脉瘘(pulmonary arteriovenous fistula,PAF)
这种畸形是由各种不同大小和不等数目的肺动脉和静脉直接连接,表现为血管扩大纡曲或形成海绵状血管瘤,肺动脉血液不经过肺泡直接流入肺静脉,肺动脉与静脉直接相通形成短路。本病约6%伴有Rendu Osler Weber综合征(多发性动静脉瘘,支气管扩张或其他畸形,右肺下叶缺如和先天性心脏病)。该病文献命名较多,如肺动静脉瘤、肺血管扩张症(haemagiectasis of the lung)、毛细血管扩张症伴肺动脉瘤(haemonreac telangiectasia with pulmonary artery aneurysm)。主要后果有低氧血症、中枢神经系统异位栓塞和咯血。
肺动静脉瘘的主要临床表现为大量咯血,重者可出现失血性休克及窒息,严重危害患儿健康。分流量大者可出现活动后呼吸急促、发绀、杵状指/趾及红细胞增多症。咯血是由于毛细血管扩张性病变位于支气管黏膜的病损或肺动静脉瘘的破裂而引起。胸痛可因病变破裂出血位于肺脏层胸膜下或血胸所致。约25%的病例出现神经系统症状,如抽搐、语言障碍、复视、暂时性麻木等,这可因红细胞增多、低氧血症、血管栓塞、脑脓肿和大脑毛细血管扩张病变出血而引起。
肺动静脉瘘的诊断依靠心血管造影,可显示动静脉瘘的部位和大小,可见扩张、伸长、扭曲的血管。在与肺内转移瘤、肺结核、支气管扩张等疾病的鉴别诊断上,如果有以下几个特点,都应考虑肺动静脉瘘:①胸片上可见一个或多个圆形或卵圆形密度均匀的肿块,边界清楚,可有分叶征象,有时在肿块的近心端可见两个条索状阴影与肺门相连,即是肺动静脉瘘的流入和流出血管;②透视下可见肺门血管搏动,作Valsalva操作法时胸内压升高,流入胸腔的血液减少,可见圆形阴影显著缩小;③确诊可行肺动脉造影,可以看到瘘的大小、部位及血管数等特征。
肺动静脉瘘的治疗方法 凡有症状且病变局限的患者均需手术治疗。即使无明显症状,但因该病可发生破裂、出血、细菌性心内膜炎、脑脓肿、栓塞等致死性并发症,因此均应手术治疗,轻型病例可在儿童期手术。
7.肺隔离症(pulmonary sequestration,PS)
是罕见的先天性肺发育畸形,属于先天性肺囊性病变的一种。胚胎时期,部分肺组织单独发育形成无肺功能的独立囊性肿块,并接受异常体循环动脉供血,与正常肺组织隔离。这部分肺组织可与支气管相通,造成反复发作的局限性感染,不相通时则不会出现任何呼吸道症状,又称为支气管肺隔离症。本病可分为叶内型和叶外型。叶内型与正常肺组织包裹在同一胸膜下,解剖关系密切,与支气管相通,有症状;叶外型单独包裹在其自身的异常胸膜下,与正常肺相对独立,无症状,但50%可合并其他畸形,如膈疝、心血管畸形、肺发育不全、脊柱畸形、食管畸形等。临床上以叶内型常见。
肺隔离症的临床症状分三类:①呼吸道症状主要发生在叶内型肺隔离症,临床表现为反复发作的肺部感染、咳嗽、咳痰、咯血;②无症状主要在叶外型隔离症,仅在胸片上表现为肺内肿块影;③心血管症状极少见,主要是为隔离症供血的血管对血液分流导致的心力衰竭。
PS的检查可通过胸部X线,表现为密度增强而不均匀的阴影,边界清楚,呈分叶状,或可伴有单个或多个囊状扩张影,位于下叶后基底段且与膈相连。合并肺炎者,在隔离肺组织和邻近正常肺组织的同时,出现肺部炎症浸润影,待炎症控制后,邻近肺组织恢复正常,而隔离肺组织阴影仍持续存在。胸部增强CT和磁共振成像(MRI)可清晰显示异常供血动脉进入隔离症区域,动脉造影可确诊本病。本病应与支气管扩张症、肺炎、肺脓肿、肺肿瘤等鉴别,发现异常血管通向病变部分有助于临床诊断。
肺隔离症的治疗方法主要是手术切除病变肺组织。叶内型隔离症反复出现呼吸道感染者,应考虑手术治疗。由于合并感染,导致粘连严重和血管纡曲,一般不行单纯局部切除,需要做肺叶切除,在分离血管时相对困难。叶外型隔离症患者需要手术切除病变肺、安全结扎异常动静脉。但若无任何症状,可暂不行手术。本病手术切除预后良好。
8.肺血管瘤
此类肺血管畸形极为罕见。临床表现与呼吸系统常见疾病相似,表现为喘息、气促、咯血等,部分患儿病灶破裂引起大出血危及生命,需要及时诊治。肺血管瘤的影像学无特异性表现,诊断需要依靠病理检查。
(王 浩 尚云晓)













