慢性酒精中毒,精神障碍,脑出血
患者男性,58岁,因“大量饮酒37年,反复凭空闻声、视物8年,伴晕倒4天”于2016年11月8日16时入院。患者妻子提供病史,病史可靠、欠详。
现病史:患者37年前开始每天饮酒,均为低度白酒,具体不详。32年前饮酒量增加,每天饮4~5次低度散装白酒,每次量为300~400ml。8年前开始出现双手震颤,凭空闻声,说听到有人敲门的声音,凭空看到许多小动物(实际上均不存在),同时伴多疑、睡眠差等。曾在当地某精神病专科医院住院治疗,诊断“酒精所致精神障碍”,具体治疗不详,病情好转出院。出院后患者继续饮酒,近2年一直饮用高度药酒,每日饮酒次数不详,每天约500ml。停饮酒后数小时即出现兴奋话多、不认识人、凭空闻声、躁动吵闹等精神异常,多次在当地某精神病专科医院住院治疗,具体过程不详,效果欠佳。入院前4天患者不明原因晕倒,被就近送至某中医院住院治疗。入院后即停酒,第2天出现全身震颤、出汗多、走路不稳现象,同时伴兴奋话多、凭空闻声等现象。因患者不配合,住院期间未行头颅CT检查及相关治疗,家属及医院均无法管理而转院至某综合医院精神科住院,入院当日早上患者仍饮酒100ml左右。患者本次发病以来,饮食、睡眠欠佳,二便不详,体重无明显改变。无高热、昏迷、抽搐、呕吐等现象。
既往史:10余年前曾在外院行腰椎手术。近4年来曾因血小板减少多次住院治疗,并因此输血,具体不详。有酒精肝、肝硬化、胃病史。今年4月份患者因车祸导致左下肢“骨筋膜室综合征”,曾行切开减压术等治疗。
个人史:饮酒史如前所述。
家族史无特殊。
体格检查:体温37.1℃,脉搏96次/分,呼吸20次/分,血压140/90mmHg。神清,四肢震颤。心、肺、腹未见明显异常。左下肢胫骨外侧皮肤有一约25cm的手术缝合瘢痕,腓骨外侧皮肤有一大小约26cm×4cm的椭圆状陈旧性瘢痕,左侧髌骨处皮肤有淤血,颜色青紫。左侧股骨前端皮肤有散在的瘢痕。四肢震颤,四肢肌力、肌张力正常,生理反射存在,病理反射未引出。
精神状况检查:意识清醒,定向准,接触不合作,言谈不切题,思维松弛。有幻听,诉总听见有人敲门,开门却不见人。存在被害妄想,总是怀疑有人害自己,在周围窥视自己。情绪不稳定,易兴奋,易激惹,情感反应欠协调。不配合检查,行为冲动,自知力差。
辅助检查:血常规:红细胞计数3.30×1012/L↓,正常参考值(3.8~5.1)×1012/L,血小板计数58×109/L↓,正常参考值(125~350)×109/L。急查血生化:丙氨酸转移酶51U/L↑(正常参考值7~40U/L),天冬氨酸氨基转移酶91U/L↑(正常参考值13~40U/L),谷酰转肽酶593U/L↑,肌酸激酶410U/L↑(正常参考值22~269U/L),葡萄糖16.7mmol/L↑(正常参考值3.9~6.1mmol/L),钾 3.1mmol/L↓(正常参考值3.5~5.3mmol/L),镁 0.43mmol/L↓。凝血功能:D-二聚体18150ug/L↑,部分活化凝血活酶时间18.8秒,余正常。心电图:窦性心动过速;S-T段下移;左心室高电压;Q-T间期稍延长;提示不完全性心房内阻滞。
入院诊断:酒精性戒断震颤谵妄;低钾、低镁血症;肝功能损害;血小板减少查因。
诊疗过程:入院后拟进一步完善头颅CT等影像学检查,但由于患者不配合、躁动不安、四肢震颤明显,而未能进行。予小剂量奥氮平控制精神症状。
入院当晚22时,患者出现兴奋、躁动、吵闹、乱语,不愿输液、想拔针,要求回家,不配合检查及治疗。
体格检查:体温37℃,脉搏98次/分,呼吸20次/分,血压150/96mmHg。神志模糊,问话少答,能认识儿子,但地点定向欠准确。心、肺、腹检查未见明显异常。四肢震颤,双手摸索样动作,神经系统检查不配合。考虑为酒精戒断反应,予临时肌内注射氟哌啶醇注射液2.5mg、静滴0.9%氯化钠注射液100ml加地西泮注射液10mg对症处理。据患者陪护反映,用药后患者安静入睡,且整晚鼾声不断。凌晨5点40分,护士查房多次呼叫患者无应答,并出现喷射样呕吐,小便解在床上。值班医生立即进行体格检查:呼吸16次/分,脉搏120次/分,血压170/110mmHg。患者呈中度昏迷,叹息样呼吸。双侧瞳孔不等大,左侧直径约5mm,对光反射消失,右侧直径3mm,对光反射迟钝。初步判断为脑血管病的可能性大,急查头颅CT后立即转入重症医学科抢救治疗。头颅CT结果为:考虑左大脑半球脑出血(出血中心位置在左侧基底节区)并破入脑室、蛛网膜下腔,继发大脑镰下疝、梗阻性脑积水(图1)。胸部CT:双肺多发感染性病变,建议治疗后复查;脂肪肝(重度)。
转入重症医学科时患者深昏迷,瞳孔散大固定,直径约7mm,对光反射消失,呼吸8次/分。立即气管插管、呼吸机辅助呼吸。神经外科急会诊,认为脑部出血面积大,深昏迷,呼吸循环不稳定,为手术禁忌证,建议脱水降颅压、止血、营养脑细胞、抗感染等对症处理。11月9日12时50分,患者心跳、呼吸停止,经抢救无效后于11月10日3时死亡。
最后诊断:脑出血;多器官功能衰竭;电解质紊乱;酒精性戒断震颤谵妄;血小板减少;肺部感染;脂肪肝。
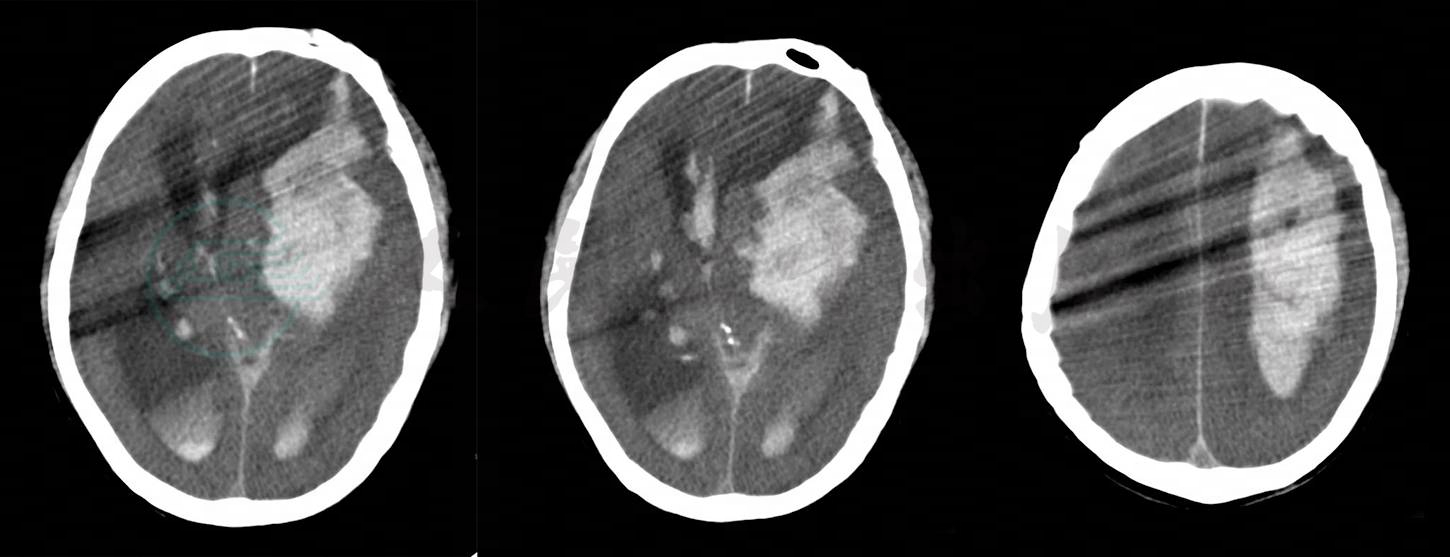
图1 脑出血
脑出血(Intracerebral Hemorrhage,ICH)是神经内外科常见的难治性疾病之一,在脑卒中各亚型中发病率仅次于缺血性,居第2位。人群中脑出血的发病率为每年12/10万~15/10万。脑出血发病凶险,病情变化快,致死致残率高。一个月死亡率高达35%~52%,6个月末仍有80%左右的存活患者遗留残疾,是中国居民死亡和残疾的主要原因之一。
脑出血常见的危险因素包括高血压、脑淀粉样血管变性、脑动静脉瘤、肿瘤卒中、凝血功能障碍。最常见的病因是高血压和高血压引起的小动脉硬化。目前对脑出血发病机制尚不完全清楚。有研究认为,持续性高血压引起脑内小动脉壁脂质透明样变性和纤维蛋白样坏死,小动脉壁变脆,引起动脉壁疝或内膜破裂,形成微小动脉瘤或微夹层动脉瘤,在某些因素作用下,血压突然升高时,会使微小动脉瘤破裂而出现脑出血。
研究表明,适量饮酒可提高血中高密度脂蛋白含量,增加纤溶系统活性,降低血小板聚集性,进而保护心、脑血管,减少冠状动脉粥样硬化性心脏病及脑卒中的发生。但长期大量饮酒易引起高血压、动脉硬化,影响血液流变学和局部血流量,或直接刺激大脑血管平滑肌收缩而引起脑动脉血管痉挛。过度饮酒还可导致促凝血状态,血浆中因子Ⅶ、纤维蛋白溶解酶和黏度增加,从而增加脑出血的风险。酒精中毒可引起高血压、低血压、心律失常、血小板聚集、血栓增加、小动脉痉挛、脑血流量减少等,这些都是脑梗死、脑出血发生发展的病理基础。
有学者曾做大样本的回顾性研究表明,肝硬化是脑出血的独立危险因素,尤其是酒精性肝硬化,这可能与内分泌紊乱、脂代谢异常等多种因素有关。肝功能失代偿后,肝脏合成障碍,凝血因子合成减少,PT延长,血小板有质和量的降低,凝血功能差,容易发生脑出血,继而形成脑水肿、脑疝,影响预后。
脑出血早期病情进展迅速,死亡率及病残率高,早期病情评估和诊断至关重要。以下特征有助于脑出血的早期诊断:①急性起病;②局灶神经功能缺损症状,常伴有剧烈头痛、呕吐、血压升高及不同程度意识障碍;③脑部CT或MRI显示出血灶;④排除非血管性脑部病因。临床上主要与脑梗死、蛛网膜下腔出血、脑栓塞和脑炎等鉴别。
脑出血的治疗包括内科治疗和外科治疗,大多数患者均以内科治疗为主,如果病情危重或发现有继发原因,且有手术适应证者,则应该进行外科治疗。脑出血急性期的主要治疗目标是抢救生命、尽可能终止出血,防止血肿的继续增大。最初几天患者病情不稳定,应常规持续生命体征监测和定时神经系统评估,定时复查头部CT。其内科治疗的首要原则是保持安静,稳定血压,防止继续出血。外科治疗旨在快速清除血肿、缓解颅高压、解除出血所致的机械压迫。
本例患者长期大量饮酒,短期停酒后出现幻听、幻视、谵妄等表现,诊断“酒精性戒断震颤谵妄”明确。但患者住院期间病情急剧变化,脑部大量出血并脑疝形成,病情凶险,进展快,最后抢救无效死亡。考虑其原因:①患者长期大量饮酒,出现肝硬化、血小板减少,是脑出血的高危因素;②脑出血与酒精中毒许多症状相似,如意识障碍、血压高、头痛、头晕、烦躁等,容易误诊、漏诊;③患者因精神症状影响,不能准确地描述躯体不适,同时因患者不配合检查,不能进行客观的影像学检查和神经系统检查。
回顾病史,以下几点经验教训值得重视:①患者入院前4天有过晕倒史,但在外院及本次入院时均未能及时行头部CT检查,以致何时出现脑出血成为一个“谜”;②鉴于患者极度不配合,病情观察及体格检查欠仔细,未能及时发现脑出血的早期症状和体征;③入院当晚,患者出现谵妄状态时被简单判断为酒精戒断反应,予镇静处理后影响了病情观察。
此外,本案例还提示我们,患者住院过程中出现极度烦躁时,常常意味着病情的变化,此时不一定要镇静处理,而是见微知著,积极查找原因,必要时他科会诊,及时辅助检查,调整治疗方案。
专家点评
酒精所致精神障碍患者出现谵妄状态时勿简单判断为酒精所致戒断症状或精神障碍,需与脑或躯体疾病所致的谵妄状态相鉴别。鉴别困难时,要积极申请跨学科联络会诊和进行头颅CT或MRI检查。













