酒精依赖综合征,脑桥中央髓鞘溶解症,电解质紊乱
男性患者,33岁,因“酗酒13年,酒后行为异常并加重1年余”于2015年10月2日入精神科。患者妻子及母亲提供病史。
现病史:患者2002年开始饮酒,起初量不多,应酬时才饮,后酒量逐渐增大,有时一餐饮白酒1斤以上,常常醉酒。每次醉酒后倒头便睡,但无伤人、毁物等行为。之后饮酒逐渐频繁,几乎每餐必饮,每日酒量逐渐增加,至少白酒1斤以上。2014年以来,饮酒无节制,想饮就饮,每天饮40度白酒约1500ml。整日醉醺醺,喝醉酒时要么乱发脾气、到处骂人,要么倒头随地便睡,醒来就要找酒喝,稍长时间不饮酒则烦躁不安,发脾气,情绪激动,伴四肢震颤。因过度饮酒严重影响工作,被老板开除。之后便整日待在家中无节制地饮酒。家人见其难管理,本人亦觉得痛苦,遂到精神科门诊就诊,门诊拟诊“酒精依赖综合征”收入病房治疗。患者起病以来无畏寒、发热、抽搐;无冲动、自伤、伤人、毁物行为;睡眠差,进食差,大小便正常。
既往史:无特殊。
个人史:有饮酒史13年,近1年多饮40度白酒1.5kg/日。抽烟约20年,1包/日。
家族史:无特殊。
体格检查:体温36.2℃,脉搏72次/分,呼吸20次/分,血压110/70mmHg。神志清楚,心、肺、腹查体未见异常。四肢有震颤,双上肢明显,四肢肌力、肌张力正常,生理反射存在,病理反射未引出。
精神状况检查:意识清晰,步入病房,仪表整洁,年貌相符,定向正常。接触主动、合作,问话对答切题,思维条理清晰,逻辑正常,未发现有幻觉、妄想等精神病性症状,记忆、智能粗测正常。情绪焦虑,承认对酒有心理依赖,停饮酒就会感觉到心里难受、双手震颤,情感反应协调。未发现有冲动、伤人、毁物、怪异行为。社会功能受损,自知力完整。
辅助检查:①血常规:红细胞计数3.06×1012/L↓,正常参考值(3.8~5.1)×109/L,血红蛋白浓度110.0g/L↓(正常参考值:115~150g/L),红细胞比容31.5%↓(正常参考值:35%~45%),红细胞平均体积102.8fL↑(正常参考值:80~100fl),红细胞血红蛋白含量35.9pg↑(正常参考值:27~34pg),血小板99×109/L↓(正常参考值:(125~350)×109/L)。②肝功能:总胆红素 37.7μmol/L↑(正常参考值:3.4~20.5μmol/L),直接胆红素 23.9μmol/L↑(正常参考值:0~0.68μmol/L),间接胆红素 13.80μmol/L↑(正常参考值:3.4~13.0μmol/L),直胆/总胆0.63↑(正常参考值:0.2~0.4),丙氨酸转移酶90U/L↑(正常参考值:7~40U/L),天冬氨酸氨基转移酶245U/L↑(正常参考值:13~40U/L),碱性磷酸酶154U/L↑(正常参考值:26~117U/L),谷酰转肽酶1573U/L↑(正常参考值:10~60U/L)。③电解质:钠140mmol/L(正常参考值:137~147mmol/L),钾3.0mmol/L↓(正常参考值:3.5~5.3mmol/L),氯97mmol/L↓(正常参考值:99~110mmol/L),镁0.56mmol/L↓(正常参考值:0.67~1.04mmol/L)。④腹部B超:脂肪肝。⑤心电图、头颅CT未见异常。
入院诊断:酒精依赖综合征;酒精性肝炎;低钾、低氯、低镁血症。给予地西泮、奥沙西泮脱瘾替代疗法、补充B族维生素,以及护肝、维持水电解质酸碱平衡等对症治疗。治疗后患者对酒精的精神和躯体的依赖性均减轻,表示没有强烈的喝酒欲望,四肢震颤均明显改善。
住院第14天,患者吐词不清,言语欠流利,蹒跚步态,诉脚下有踩棉花感,偶有饮水呛咳现象。之后3天,以上现象呈进行性加重,但否认头晕、头痛、视物重影,无意识障碍、抽搐。体格检查:右侧鼻唇沟稍变浅,余脑神经未见异常,言语表达不清晰。四肢肌张力正常,右侧肌力正常,左侧肌力V-级。双侧指鼻试验笨拙,步态不稳,左侧巴氏征阳性。考虑神经系统存在病变,急查:①电解质示氯112mmol/L(正常参考值:99~110mmol/L),钠、钾、钙均正常;②脑脊液生化示氯135mmol/L↑(正常参考值120~132mmol/L),腺苷脱氨酶、葡萄糖、蛋白;脑脊液常规、免疫正常;细菌培养阴性;③颈椎X线胸片未见异常;④头颅MRI示脑干内见不规则异常信号影,边界模糊,大小约1.4cm×1.8cm×2.1cm,呈稍长T1稍长T2信号,信号不均匀,脑沟、脑裂稍增宽、加深征象,中线结构居中;右侧上颌窦黏膜增厚;考虑:①脑干信号异常,建议MR增强、DWI检查;②轻度脑萎缩;③右侧上颌窦炎(图1)。
增强MRI提示脑桥病变,静脉注入Gd-DTPA增强检查病灶未见强化,周围未见水肿及占位效应,双侧额叶皮层下见斑点状稍长T2异常信号,余颅内未见明确异常信号灶,脑沟、脑裂稍增宽,脑室、脑池稍扩大,中线结构居中;印象:脑异常结合病史符合:①慢性酒精损害致病理性脑萎缩;②脑桥异常信号,符合中央髓鞘溶解症(CPM) (图2)。
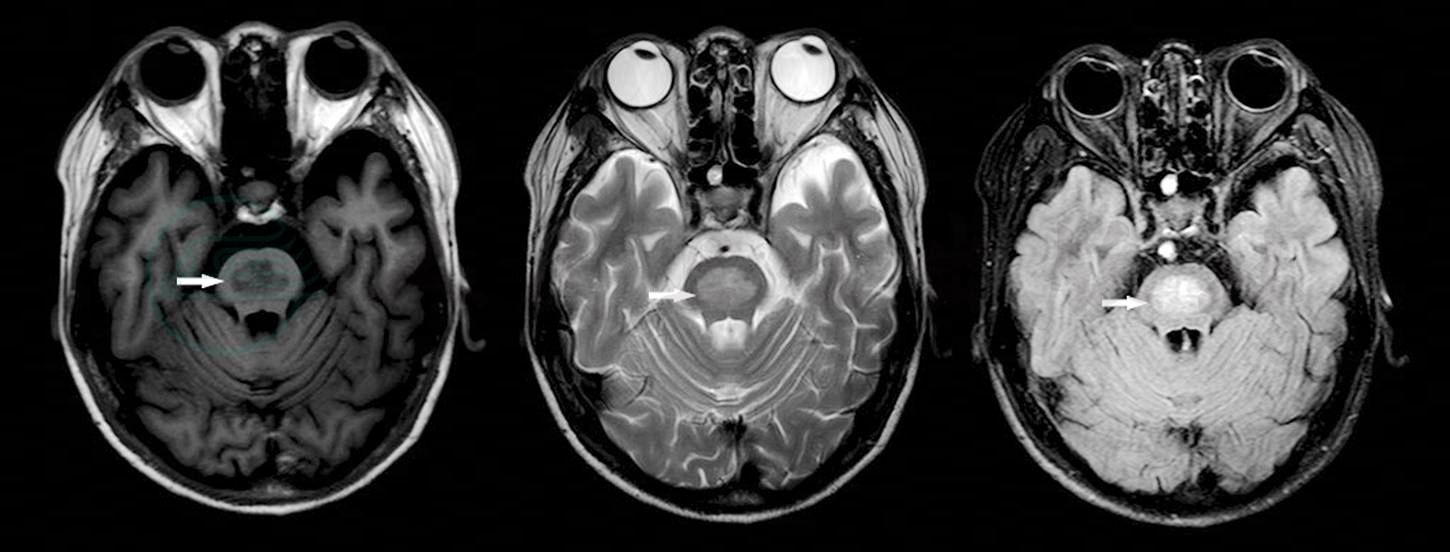
图1 脑干信号异常
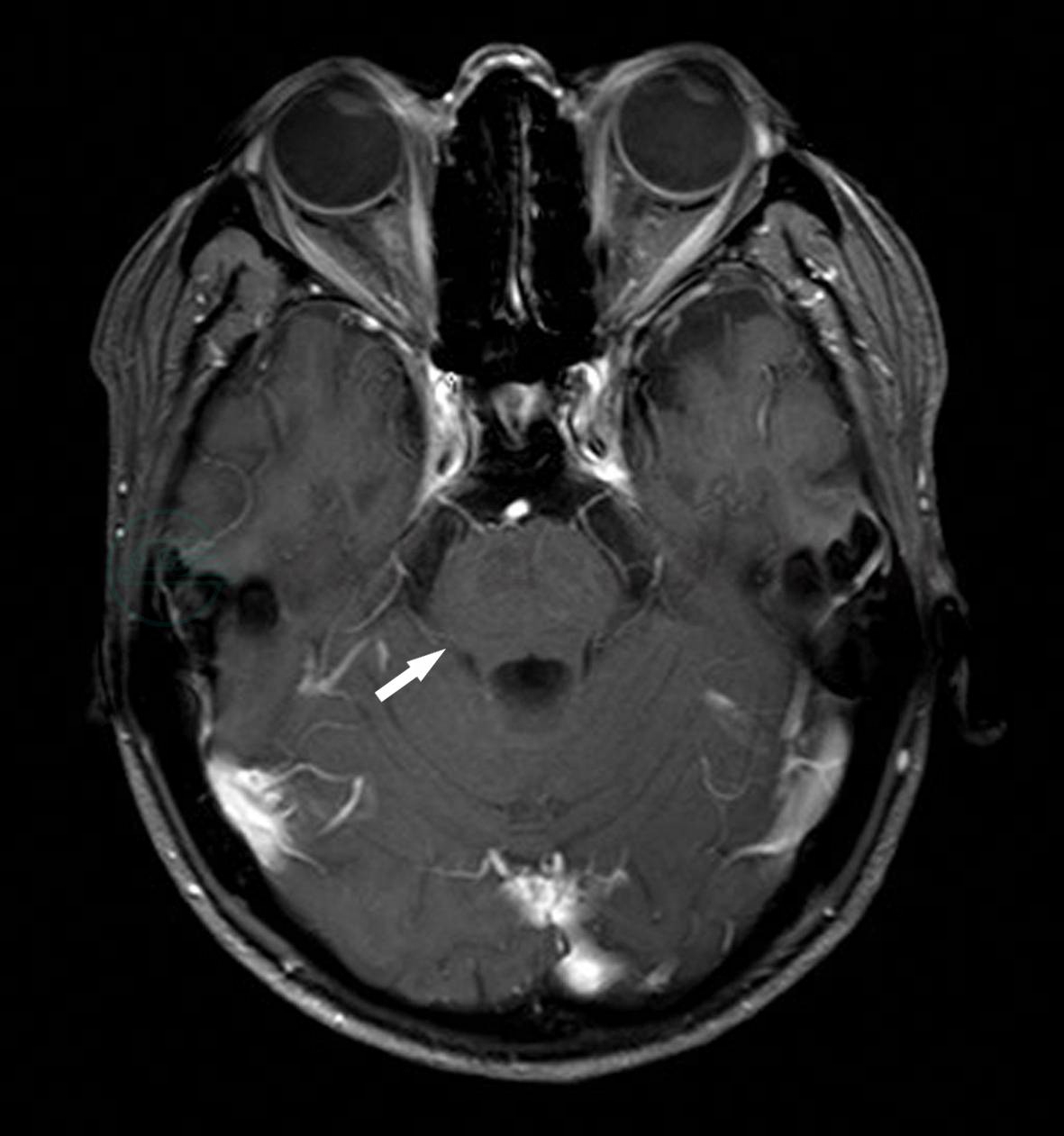
图2 脑桥中央髓鞘溶解症
住院第17天神经内科会诊,诊断考虑:脑桥中央髓鞘溶解症;脑萎缩;酒精依赖综合征。转神经内科,予甘露醇脱水降颅压、营养脑细胞等对症治疗。住院治疗30天后,患者症状逐渐改善,病情好转出院。出院时言语、吐字改善,无饮水呛咳,四肢肌力恢复正常,有轻微步态不稳。
随访:出院后在神经内科门诊随诊治疗,2个月后步态不稳明显减轻,恢复可,能帮家里做农活。
脑桥中央髓鞘溶解症(central pontine myelinolysis,CPM)是临床罕见的代谢性脱髓鞘疾病。CPM由Adams首次提出,病理学上表现为髓鞘脱失不伴炎症反应。现在多数作者认为,本病的病因是低钠血症与过快或过度地纠正低钠血症所引起。由于CPM发生在严重疾病基础上,其临床表现常被其他症状所掩盖,故易误诊、漏诊。
本病为散发,任何年龄均可发生,儿童病例也不少见,本病的显著特点是患者或为酒精中毒晚期,或常伴有严重威胁生命的疾病。患者也可见于肝功能衰竭、肝移植术后、肾衰透析后、急性出血性胰腺炎、淋巴瘤及癌症晚期、严重烧伤、败血症和营养不良等。
目前,CPM的病因和发生机制尚未明确。有学者认为其发病与营养不良有关,亦有人认为其与酒精中毒等有关。多数作者认为,本病的病因是低钠血症与过快或过度地纠正低钠血症所引起。低钠血症时脑组织处于低渗状态,过快地补充高渗盐水、纠正低钠血症使血浆渗透压迅速升高,引起脑组织脱水和血-脑脊液屏障被破坏,有害物质透过血-脑脊液屏障可导致髓鞘脱失。Rameakers VT等认为脑桥中央髓鞘溶解症与叶酸缺乏和低钠脱水存在相关性。De Lacerda等指出戒酒是CPM的易损因素,因戒酒过程中易出现电解质紊乱及渗透压改变,但该观点有待进一步验证。
CPM临床特征明显,常常在原发病基础上突发四肢弛缓性瘫痪,咀嚼、吞咽困难及构音障碍,眼震及眼球凝视障碍等,可呈缄默及完全或不完全闭锁综合征。过半数的病例发生于慢性酒精中毒症的后期,伴有Wernicke脑病和多发性周围性神经炎。其他常与脑桥中央髓鞘溶解症相伴随的疾病或临床症状还有:经透析治疗的慢性肾功能衰竭;肝功能衰竭;晚期淋巴瘤及癌症;各种病因引起的恶病质;严重细菌感染;脱水与电解质紊乱;严重烧伤及出血性胰腺炎。
CPM实验室检查提示外周血细胞增多;血沉加快;脑脊液压力增高或正常,细胞数增多,蛋白轻度至中度增高。脑干听觉诱发电位有助于确定脑桥病变,但不能确定病灶范围。MRI为其首选检查方法,表现为对称性T1加权像为低信号,T2加权像为高信号,无增强效应,脑桥基底部典型的蝙蝠翅膀形病变具有诊断意义,不过这种改变仅在临床症状发生数天后才能形成。
慢性酒精中毒、全身性疾病和低钠血症纠正过快的患者,临床上在数天之内突然发展为四肢瘫痪,假性延髓性麻痹和闭锁综合征,就应考虑CPM的诊断。MRI有助于确诊。本病应与脑桥基底部梗死、肿瘤和多发性硬化等鉴别。MRI显示CPM无显著占位效应,病灶对称,不符合血管分布特征,随病情好转可恢复正常。
目前CPM的治疗以对症及支持治疗为主,积极处理原发病。纠正低钠血症应缓慢,不用高渗盐水。限制液体入量,急性期可用甘露醇、呋塞米等治疗水肿。早期用大剂量激素冲击疗法有可能抑制本病进展,甘露醇减低脑水肿、神经营养药物、以及补充B族维生素治疗脑桥中央髓鞘溶解症有效,可试用高压氧和血浆置换。有报道认为静脉注射丙种球蛋白是治疗脑桥中央髓鞘溶解症亦是有效的方法。
CPM是一种严重的神经系统疾病,随时可危及患者生命或造成终身残疾。以往国内外相关文献均认为其死亡率高于60%,原因多为原发病恶化、感染及呼吸循环衰竭。经综合康复治疗后,患者日常生活活动能力提高较多,部分患者回归社会。但严重构音障碍者恢复不理想。
第一,CMP是慢性酒精中毒性脑病中一种。酒精中毒性脑病在影像学上可有6种表现形式:①广泛性脑皮质萎缩;②胼胝体变性;③韦尼克脑病;④桥脑中央髓鞘溶解症;⑤小脑变性;⑥脑白质脱髓鞘。因此,慢性酒精中毒患者伴有神经系统或者精神症状时,需注意是否存在脑影像学改变,积极行头颅CT或者MRI检查。
第二,该病患者长期酗酒,易出现电解质紊乱,需警惕低钠血症,注意补钠,并且缓慢纠正,避免补钠过快诱发低渗性脱髓鞘疾病。补钠时起初24小时内血钠升高不可超过25mmol/L,强调矫正速率24小时内应<10mmol/L,注意监测电解质变化,避免造成高钠血症。
第三,本例患者入院时行头颅CT未见异常,无低钠血症,CMP是在住院期间发病,起病急,风险高,易误诊漏诊。由于该病严重时可危及患者生命并造成终身残疾,预后极差,死亡率高,因此,对于酒精依赖综合征或酒精所致精神障碍的患者,当合并低钠血症或在戒酒时,需警惕该病发生,对于有神经系统阳性体征,建议及时行头颅MRI平扫或者增强以排查该病。
第四,对于每一位精神科医师,需调整我们的思路,不能只关注酒精戒断症状或者酒精所致精神症状,应熟练掌握CMP的诊疗,避免该病的误诊、漏诊。
专家点评
脑桥中央髓鞘溶解症可见于长期酗酒患者,并可危及生命或造成终身残疾。对酒精依赖综合征或者酒精所致精神障碍患者,出现神经系统症状或体佂时需提高警惕。













