Z先生,80岁。大学文化,与妻子同住。因“记忆力逐渐衰退4年,伴行走缓慢易跌倒、情绪紧张1年,视错觉3个月”于2019年来诊。
家人发觉患者自2015年左右逐渐出现记忆力衰退,转眼就忘,对生活影响不大,生活自理未出现困难。对以往感兴趣的事情依然很有兴趣,如收集邮票、钱币、摄影、养花,每天生活都很丰富,几乎不闲着。当时周围邻居和朋友中有好几个患“老年痴呆”的人,于是非常担心自己也会患痴呆。曾经到过其他医院就诊,未明确诊断,但给予“多奈哌齐10mg/d”治疗。家人和患者都对诊断有疑惑,自行停药。
2017年开始到记忆门诊咨询就诊。家属反映,患者数年前曾有睡眠过程中从床上掉下来、腿动、胳膊动的现象,家人并未在意,但已有2年无此现象,睡眠一直比较好。当日体格和神经系统检查未发现明显异常,精神检查过程中,患者表现接触好,对答切题,定向完整,短时记忆力欠佳,长期记忆尚可,计算力、理解力都正常,未见明显情绪低落。经过全套认知评估、头颅MRI检查以及血液学检查后,门诊考虑“多领域轻度认知损害”,建议认知训练。本次就诊后1个月左右,家属观察其情绪比较稳定,对记忆的问题似乎不太担心了,反应比以前快一些,打桥牌反应比以前好一些,自己怀疑以前的诊断“认知下降”是不是错了。又过了2个月左右,家人发觉其记忆力减退现象比较突出,有时找不到东西,不记得自己把东西放在哪里。对生活影响不大。依然能管理自己的退休工资和银行存折。除了每天担心自己的记忆状况以外,情绪总体比较平稳。
2018年某一天患者独自外出,不慎摔倒,面部皮肤蹭伤,被路人发现,发现他比较迷糊,送到急救中心进行诊治,检查并未发现异常。患者醒后对摔倒以及被救治的过程不能回忆。摔倒前以及之后无恶心呕吐,无头痛,当时也无偏瘫。此后,患者走路小心翼翼,身子往前倾,步子小,行走缓慢,称“害怕摔跤”。门诊医生心理支持,并曾请精神运动康复专家对患者进行康复,发现患者对空间位置记忆能力减退,经过运动训练后,身体前倾有所缓解。但停止康复后不久患者又出现身体前倾,走路小心翼翼。
半年前家人发觉其走路还是小心翼翼,有时把周围的人记错,比如身边只有自己和妻子两个人,却说家里有三个人,以为儿子还在家里。此期间,患者经常便秘,服用“麻仁润肠丸”,效果不佳。患者逐渐变得比较焦虑,对自己的状况较关注,担心痴呆。渐渐地,患者出现天黑下楼时比较紧张。仍有时说家里有外人来。生活能力变化不大。
近两三个月来,家人发觉其经常反复说同一件事,反复和家人确认。经常把椅子上的衣服看成是个人,经自己确认后知道是自己看错了。顾虑多,总是需要老伴帮他确认。常常怀疑自己的能力。白天总觉得困倦,入睡比较快,但睡觉时始终保持一个姿势。走路怕摔跤,不敢单独出门。
患者原为设计师。年轻时曾是跳远运动员。现在每天和妻子一同外出锻炼,以快走为主。与妻子生活在一起,育一子一女,身体健康,家庭环境和条件较好。平素性格开朗、随和,做事认真,要求严格。否认吸烟饮酒史。其弟弟患“老年痴呆”,具体不详。
患“低密度脂蛋白偏高”数年,具体不详,服用他汀类药物治疗。否认高血压、糖尿病、脑卒中等病史。2012年、2015年曾发生房颤,自行复律。否认明确药物过敏史。
2015年来多次复诊体格检查及神经系统检查均未发现明显异常。自2018年摔倒之后,患者身体略前倾,行走缓慢,步幅小,未见明显慌张步态。肌张力适中,肌力5级,未见明显震颤。
精神检查交谈过程中,患者意识清晰,对时间、地点和人物定向力基本准确。行为举止有礼,说话显得小心谨慎,简单交谈切题,有时重复问同样的问题,对自己的记忆特别担心,理解力尚可。
1.辅助检查
实验室检查:血常规、尿常规、血生化、甲状腺功能、贫血三项均未见明显异常。
认知检查:历次评估结果提示(表1),患者存在多维度认知能力受损,在最早期即存在明显的持续注意力、注意力与警觉性损害,患者的短期和延迟记忆能力、言语流畅性、视空间功能、执行功能、情绪识别能力在病程中存在小幅度波动,信息处理速度呈逐渐下降趋势。
表1 患者历次认知功能与生活能力评估结果
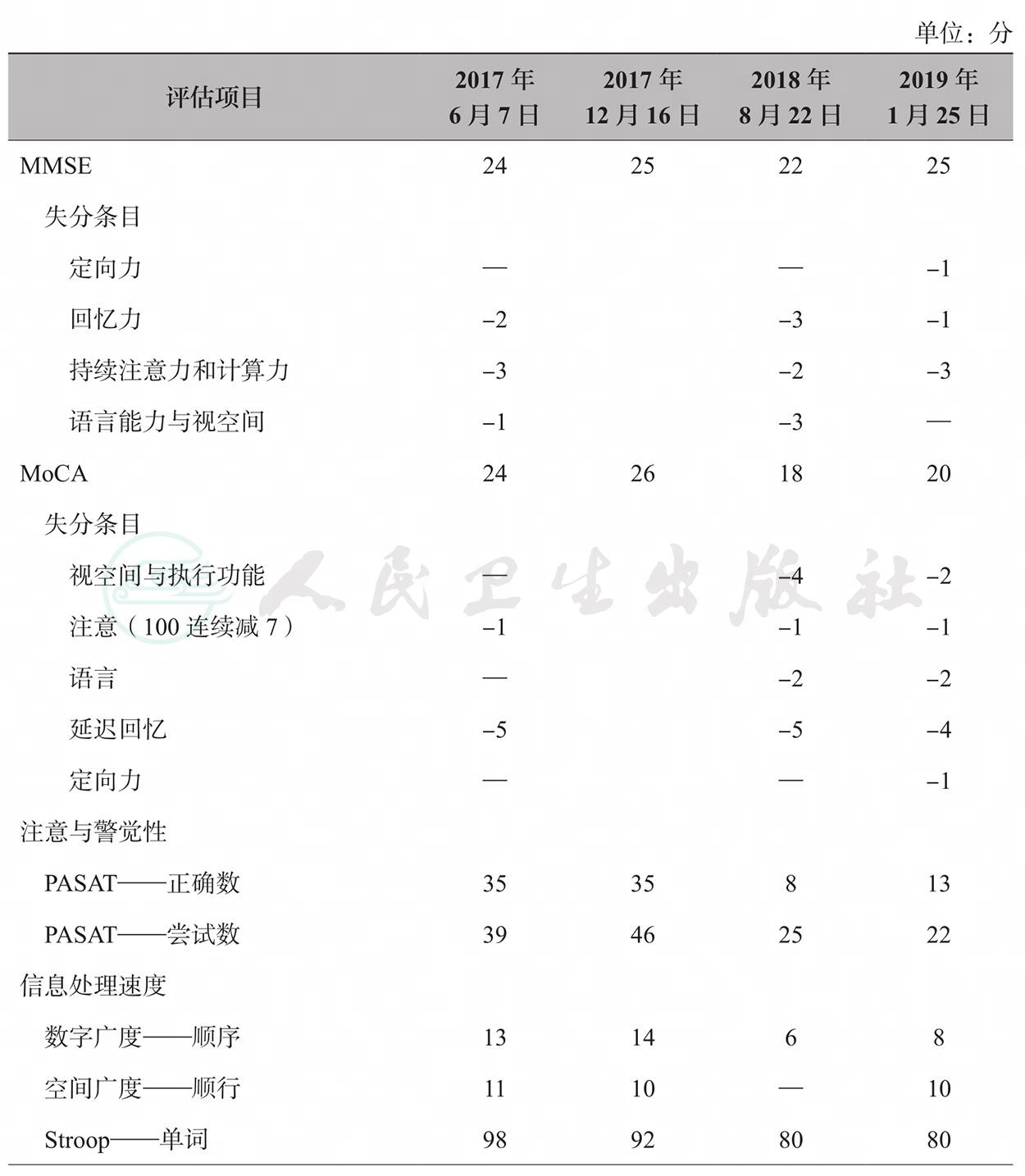
续表
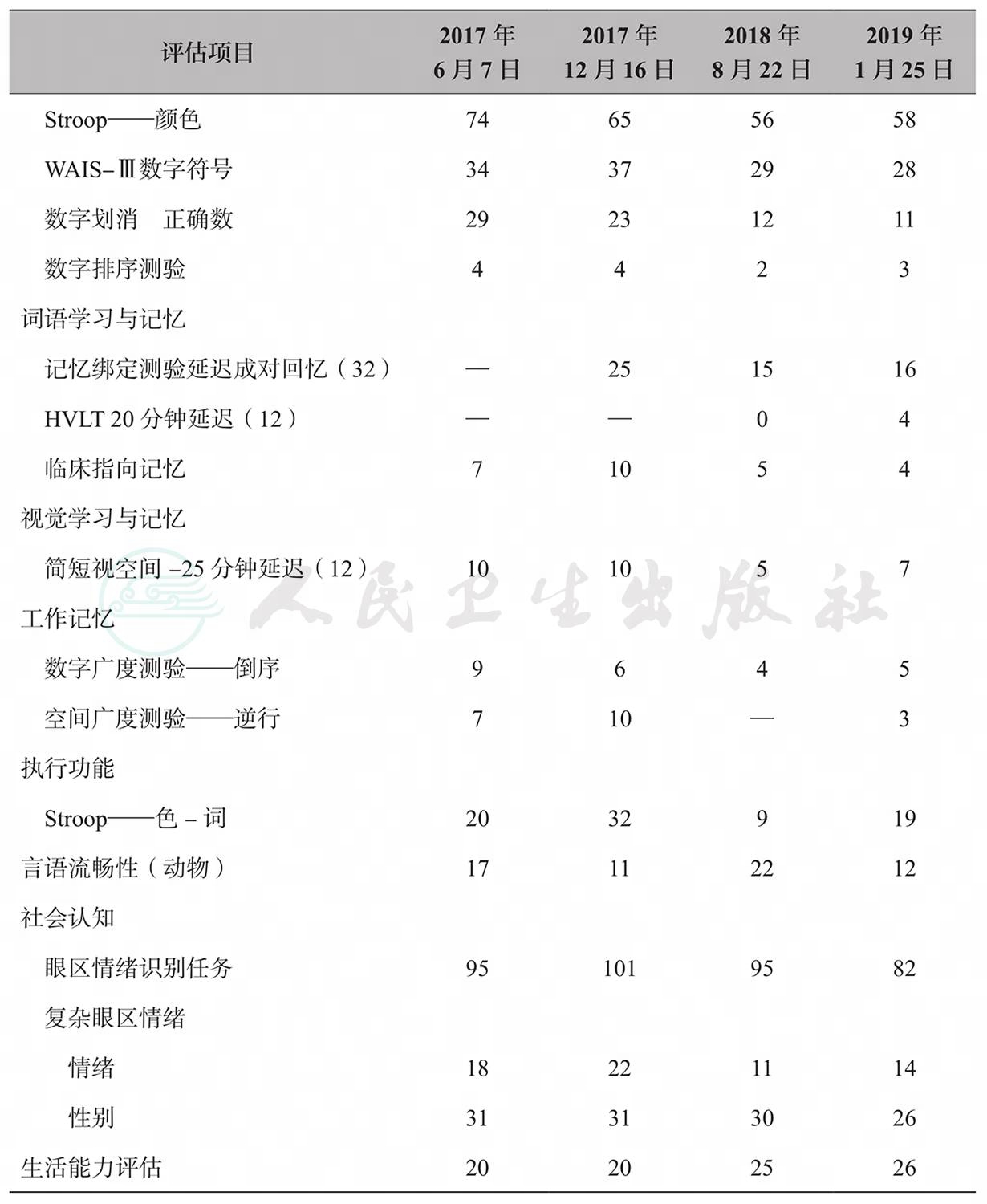
头颅MRI检查:历年头颅MRI影像学检查显示,患者存在明显脑萎缩,双侧内颞叶萎缩评分均提示存在中重度萎缩。脑部有轻度脱髓鞘变性,白质高信号主要分布在脑室周围(图1)。

图1 患者历次头颅MRI表现
注:A. 2017年,左侧MTA=2,右侧MTA=3;B. 2018年,双侧MTA=3;C. 2019年,双侧MTA=3。
引自:主编:.从经典案例学习老年精神病学.第1版.ISBN:978-7-117-33709-0
分子影像学检查:PiB-PET成像(图2)显示,该病例脑内双侧额叶、双侧颞叶及右侧顶叶皮质放射性滞留,考虑PiB阳性显像。DAT-PET成像(图3)显示,该病例双侧壳核及尾状核多巴胺转运蛋白减少。
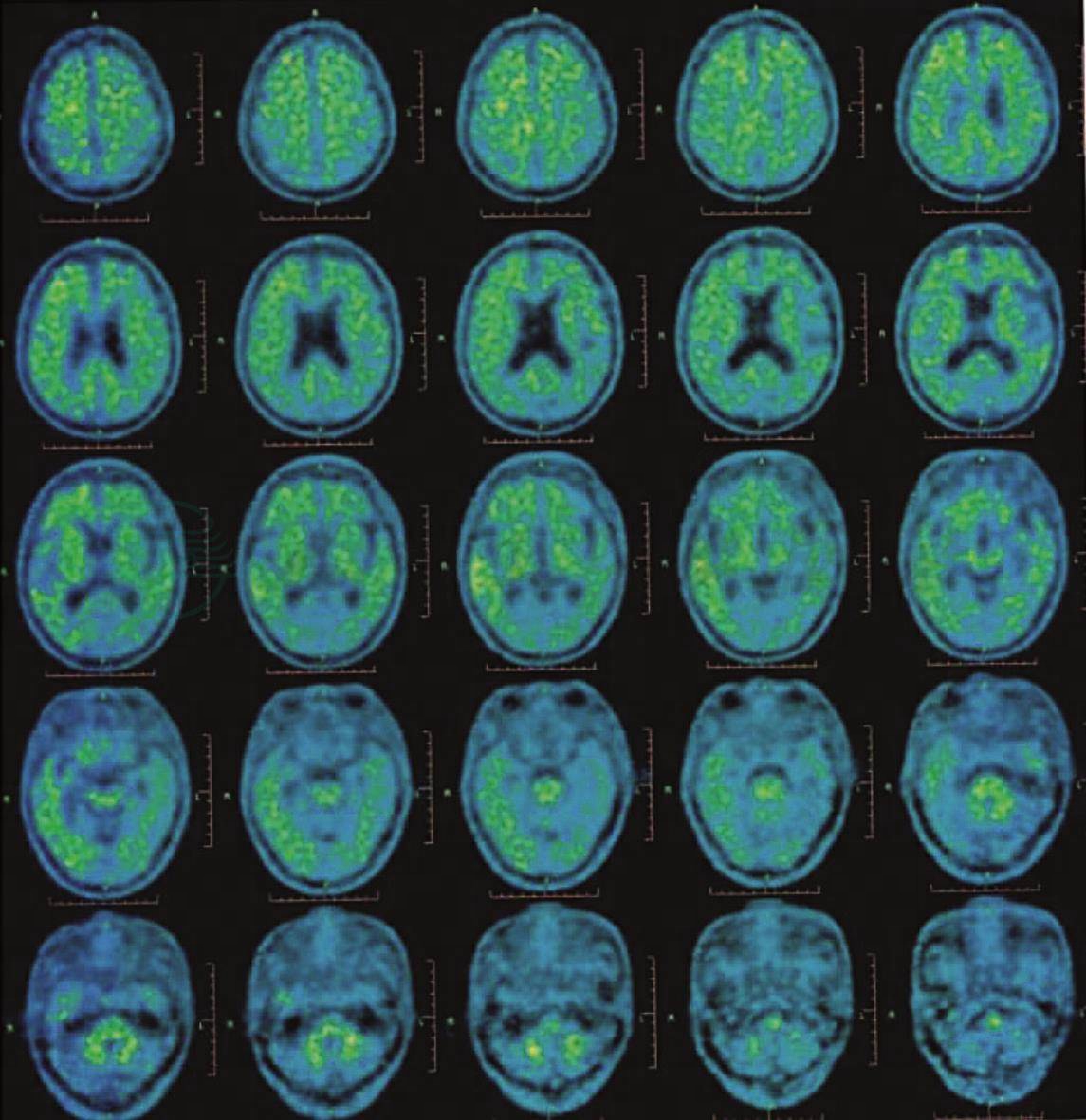
图2 患者头颅PiB-PET表现
注:PiB-PET成像显示双侧额叶、双侧颞叶及右侧顶叶皮质放射性滞留。
引自:主编:.从经典案例学习老年精神病学.第1版.ISBN:978-7-117-33709-0
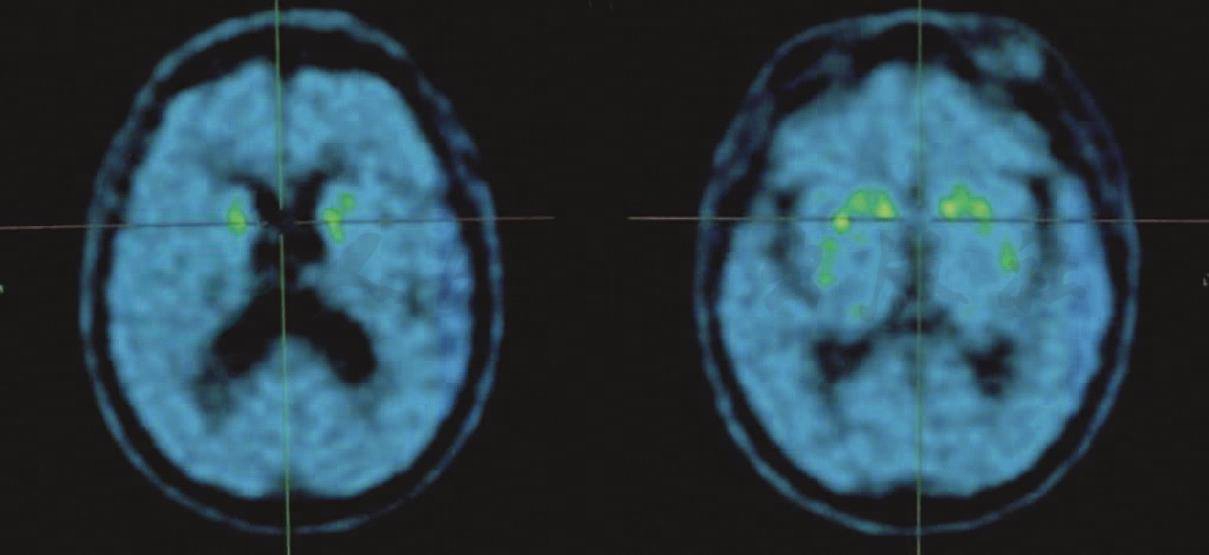
图3 患者头颅DAT-PET表现
注:DAT-PE成像显示双侧尾状核(左)和壳核(右)放射性分布明显减低。
引自:主编:.从经典案例学习老年精神病学.第1版.ISBN:978-7-117-33709-0
2.临床诊断
很可能 的路易体痴呆
3.随访
该病例临床选用多奈哌齐治疗,日剂量从5mg逐渐增至10mg,未见明显药物副作用。患者及家属对药物治疗依从性较好。
此外,该患者坚持参加精神运动康复训练,以锻炼肢体平衡功能、空间定位能力以及精细运动和执行功能为主。康复师观察患者情绪稳定,对认知状况的担忧程度有所减轻;在规定时间内排列的多米诺骨牌数量明显增多,鼓励引导下行走时身体前倾现象明显改善。
家属观察,患者认知能力仍逐渐衰退,患者在与医生接触时远记忆尚好,举止有礼,近记忆力减退,有一两次重复问问题的情况。对环境理解能力尚可。仍存在视错觉。未见明显异常行为。愿意继续治疗,坚持康复训练。
(一)临床特点分析
如图4所示,在长达两年(缓慢进展)的诊治过程中,我们发现,该病例的临床症状表现多样,既有患者及家属一直关注的认知问题,也有一些容易被忽视的症状,如视知觉异常、可疑睡眠行为障碍、姿势调节困难等帕金森样症状,患者还表现出便秘、晕厥等自主神经症状,有焦虑情绪、睡眠过多等不典型症状。同时,以MoCA测评表现为例(图5),结合表1,不难发现,患者早期即出现注意力和警觉性改变,其认知功能虽总体呈衰退趋势,但不同领域认知功能损害存在一定波动性。由此考虑,患者主要存在大脑皮质高级功能衰退,即认知障碍。因患者起病初期并无局灶性体征,疾病发展过程中逐渐出现帕金森样体征,提示以神经变性病可能性大。该患者近1年来生活能力逐渐受损,给家人及其本人带来一定困扰。依据2017年路易体痴呆(DLB)国际工作组会议制定的诊断标准,该病例存在3种核心症状[波动性认知功能障碍,伴有注意力和警觉性显著变化;快速眼动期(REM)睡眠行为障碍,可能在认知功能下降之前出现;运动迟缓],多种支持性症状(姿势不稳、晕厥或其他短暂性意识丧失、嗜睡、焦虑和抑郁),满足DLB诊断的必要条件,临床考虑为很可能的路易体痴呆。

图4 患者临床症状演变示意
引自:主编:.从经典案例学习老年精神病学.第1版.ISBN:978-7-117-33709-0
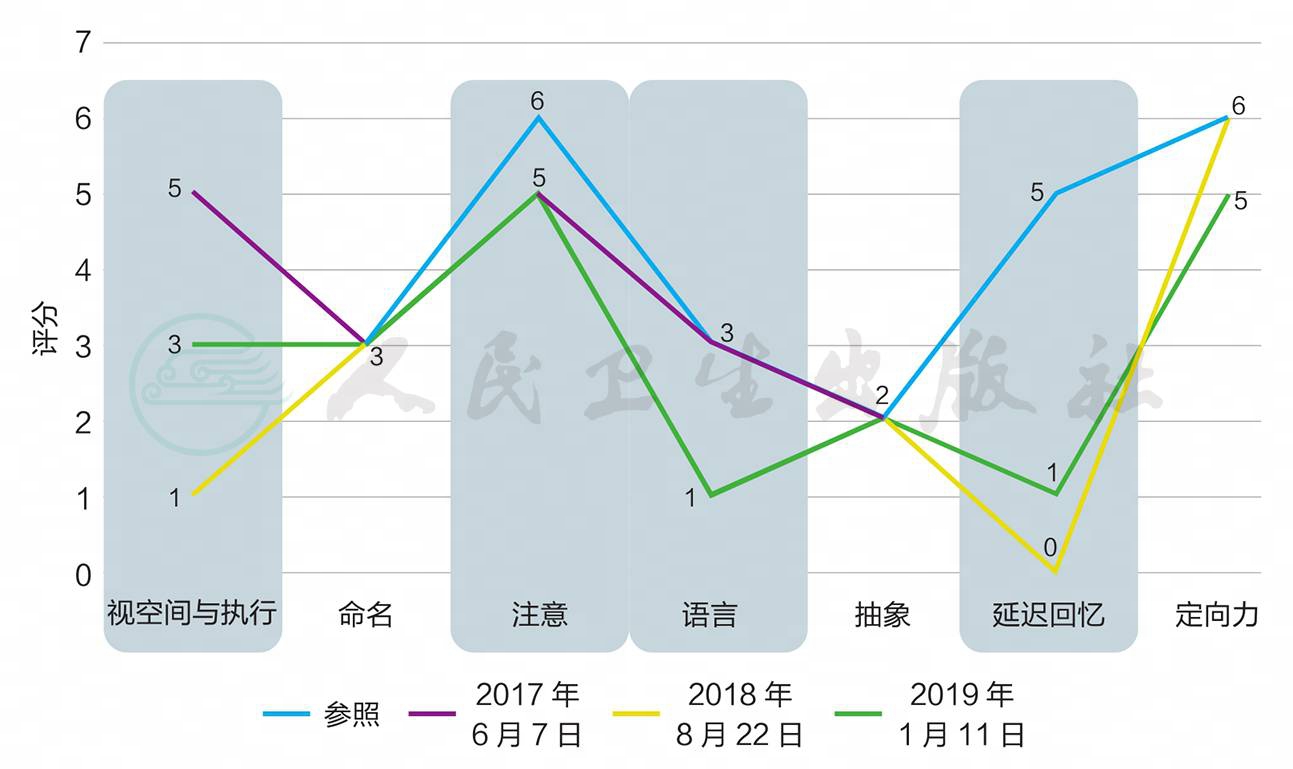
图5 患者历次MoCA测评呈现的不同认知领域损害特点
引自:主编:.从经典案例学习老年精神病学.第1版.ISBN:978-7-117-33709-0
路易体痴呆多发于老年期,占老年期痴呆的15%~20%。其早期症状多种多样,如轻度认知损害、视幻觉、REM睡眠行为障碍、运动障碍、谵妄、抑郁、严重自主神经功能紊乱等,临床上常被漏诊或误诊,不少病例需要多次长时间就诊后才被确诊。因此,科学理解早期症状对提高诊断准确性具有较重要的实践价值。
越来越多研究提示,注意力、视空间功能损害在DLB中更为常见。近期前驱期DLB诊断研究工作组(The Prodromal DLB Diagnostic Study Group)认为,DLB前驱期与痴呆期的表现较相近,注意力/执行功能和视觉加工能力受损为主要,而其记忆和命名能力相对保存。Thomas Ala等曾利用MMSE注意力、视空间和记忆力等条目评分建模提出Ala评分(即Ala评分=注意力评分-(5/3)×回忆评分+ 5×临摹图形评分),并在小样本研究中测试,发现Ala评分低于5分,则提示DLB,其灵敏度约为82%,特异度约为81%。
对临床症状演变的研究发现,DLB最初可能出现非认知症状,如视幻觉、抑郁、快速眼动期行为障碍(RBD);有回顾性研究指出,约1/8的DLB患者在记忆下降前后曾出现视幻觉和RBD;早期或前驱期痴呆的视幻觉对DLB的诊断可能具较高的临床特异性。病例对照研究发现,与AD相比,DLB在被诊断之前有抑郁史或谵妄更常见;前瞻性研究发现70%~90%的RBD患者在15年内发生DLB。
认知功能波动性这一核心症状往往很难客观评估,尤其是患者认知功能损害较明显时,其波动幅度可能较小,或者波动次数减少。在这种情况下,对患者进行长期随访则显得尤为必要。
(二)磁共振成像特征
研究认为,与AD相比较,DLB患者内颞叶萎缩并不十分明显。该病例患者首次就诊时影像学检查就发现其内颞叶中重度萎缩,这与典型DLB的表现不同。然而,Harper等(2016)的研究发现,内颞叶萎缩区分AD和DLB的准确性有限,其灵敏度仅为64%,特异度仅68%。Nedelska等(2015)的研究提出,DLB患者若存在明显内颞叶萎缩,可能提示其合并AD样病理改变,从而可能导致临床结局衰退加快。可见,该病例仅靠MRI尚难以明确鉴别诊断,有必要进行生物标志物检测。
(三)生物标志物进展与应用
目前尚无血液学检测用于DLB生物学诊断。2017年DLB研究用诊断标准提出,诊断DLB提示性生物标志物包括:通过SPECT/PET显示的基底节多巴胺转运体摄取下降;123I-MIBG心肌扫描成像异常(摄取减低);多导睡眠图证实快速眼动期肌肉弛缓消失。McKeith等(2007)发现,DAT-PET在区分DLB与AD时,灵敏度约78%,特异度可高达90%。近期DLB前驱期诊断标准提出,MCI患者基底节区DAT摄取减少则高度提示其可能为前驱期DLB,然而,若DAT摄取水平未见异常并不能排除前驱期DLB。该例患者DAT-PET影像学检查发现双侧尾状核和壳核多巴胺转运蛋白减少,在很大程度上支持DLB诊断。
然而,本案例同期进行了淀粉样蛋白分子成像检查,发现脑内淀粉样蛋白阳性,提示脑内存在淀粉样蛋白病理改变。Petrou等(2015)曾发现,约50%DLB患者PiB阳性。因此,PiB阳性并不排除DLB诊断,也提示患者可能合并淀粉样蛋白病理改变。
结合本例患者病史中曾可疑出现RBD,但近两三年家人未发现典型RBD表现,是否有必要进行多导睡眠记录(polysomnography,PSG)监测,值得商榷。
总之,结合临床表现的总体特征,以及现有辅助检查,提示诊断DLB可能性大。是否与AD混合存在,则值得继续观察患者转归。最终确诊有待病理检查。
(四)临床启发
路易体痴呆是较常见的一种神经认知障碍,但因其早期症状多样易被忽视,漏诊率和误诊率高。从该病例的症状演变和检查诊断决策过程分析,早期进行全面认知功能评估,密切观察病情的动态变化,及时总结患者症状的演变发展趋势,有利于做好临床诊断。此外,对于DLB等疾病的诊断,在有条件的情况下,选择合理的分子影像学检查,有利于提高诊断准确度,指导制定临床干预和管理方案。













