病情简介
(一)基本情况
患者,男,61岁。
(二)主诉及现病史
因“发热3天,神志恍惚1小时余”急诊入院。患者入院前3天无明显诱因出现发热,体温最高38. 8℃左右,自服感冒药无效。第2天体温升至39. 2℃,伴恶心及上腹部隐痛不适,无咳嗽、咳痰,无皮肤及小便发黄,无腹泻。遂转院于急诊科就诊。患者神志清醒,呼吸、血压等生命体征平稳,行胸片示双肺纹理增多。血常规:白细胞6. 46×109/L,嗜酸性粒细胞0. 01×109/L。肝胆胰脾肾B超示肝囊肿、胆囊泥沙样结石。门诊留观予以依替米星、转化糖电解质液静滴治疗。第3天患者仍发热,继续上述药物治疗,静脉输注依替米星结束时患者感恶心及胃部不适,继续输注转化糖注射液后症状缓解,为缓解胃部不适予以静滴冸托拉唑对症治疗,静滴冸托拉唑过程中患者出现寒战、发热,体温升至39. 6℃并出现神志恍惚、烦躁,急诊科以“急性胰腺炎?”收入消化内科。
(三)辅助检查(患者入院前1天)
胸片:双肺纹理增多(图1、2)。
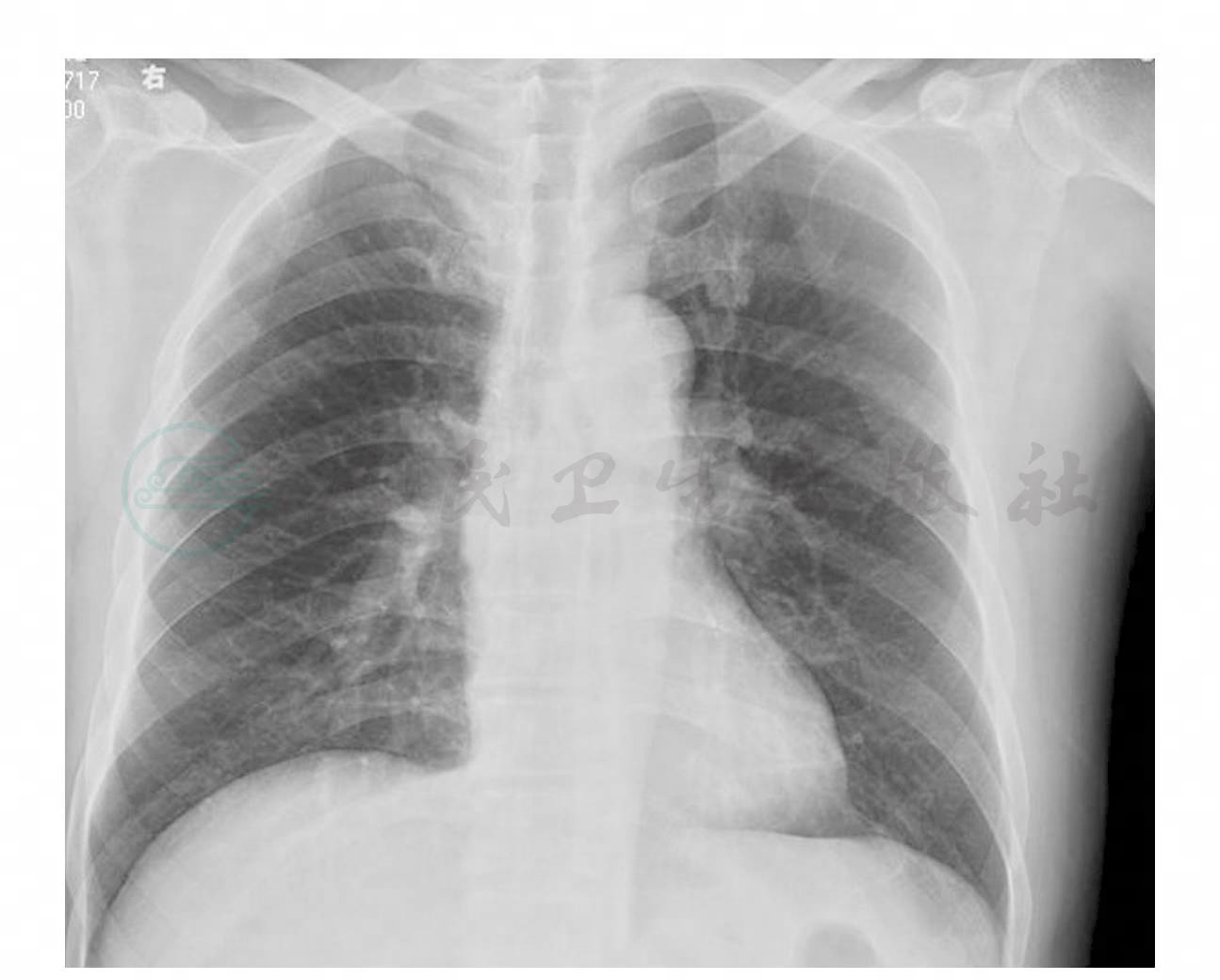
图1 双肺纹理增多
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
血常规:白细胞6. 46×109/L,嗜酸性粒细胞0. 01×109/L。
肝胆胰脾肾B超:肝囊肿、胆囊泥沙样结石。
(四)既往史
既往有高血压病史10余年,20年前曾行阑尾切除术,否认疫区、疫情及疫水接触史,无化学性物质、放射性物质及放射性物质接触史。
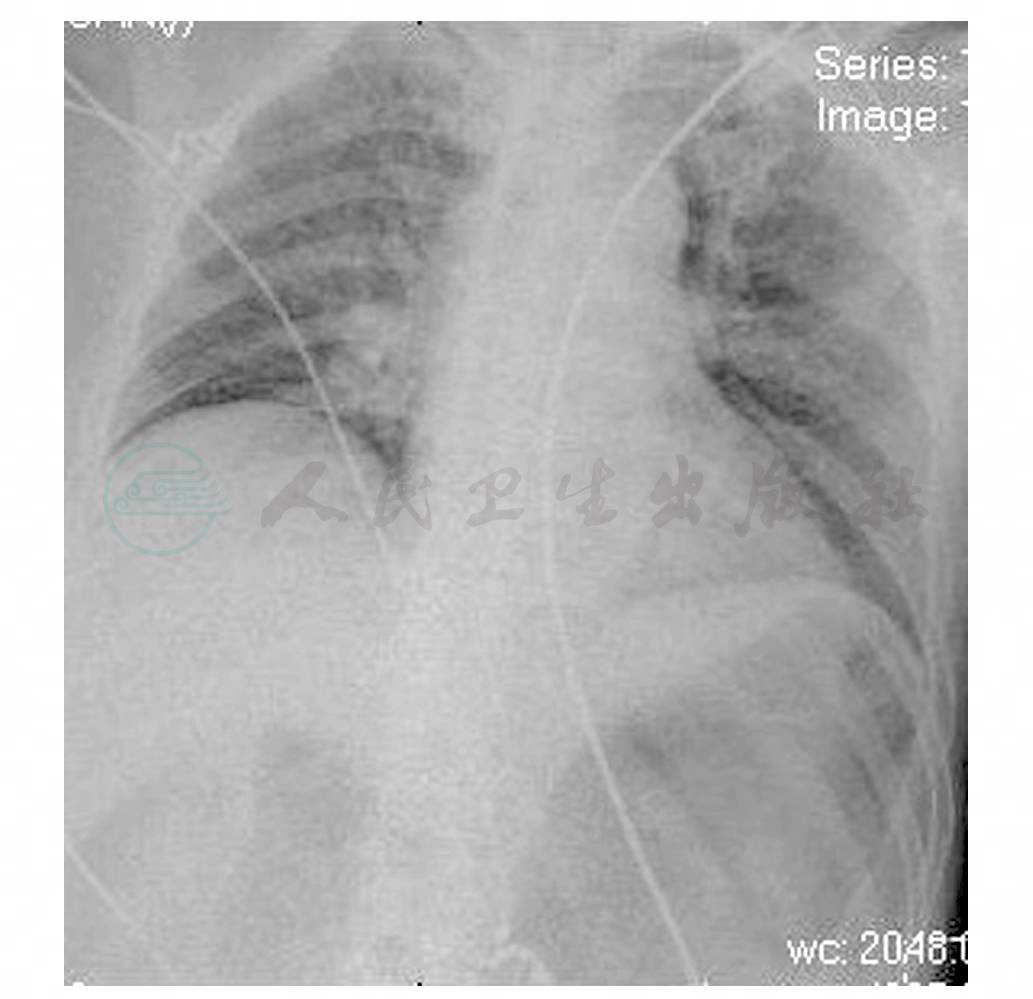
图2 双肺纹理增多
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
(五)入院查体
T 38. 4℃,P 150次/分,R 16次/分,BP 119/51mmHg。一般状况差,急性面容,谵妄状态,查体不合作。颈部抵抗。右侧胸部可触及质韧肿物,约12cm×5cm大小。双肺听诊呼吸音清,未闻及干湿性啰音。心率:150次/分,律齐。腹部平软,压痛及反跳痛查体不合作。肠鸣音正常。
(六)初步诊断
1.神志恍惚原因待查,颅内感染?
2.感染性发热。
3.高血压。
4.阑尾切除术后。
5.胆囊结石。
6.右侧胸部肿物性质。
其他化验检查
呼吸道病原体9项:IgM抗体检测均为阴性(嗜肺军团菌、肺炎支原体、Q热立克次体、肺炎衣原体、腺病毒、呼吸道合胞病毒、流感病毒A型、流感病毒B型、副流感病毒1/2/3型)。
巨细胞病毒、EB病毒IgM抗体检测均为阴性。
自身抗体检验、抗肾小球基底膜抗体、抗粒细胞胞质抗体均为阴性。
类风湿检验+体液免疫功能+补体检验: ASO 69. 7IU/ml、类风湿因子小于9. 94IU/ml、C反应蛋白56. 6mg/L(升高)、CH50 18. 3U/ml(降低)、C3 0. 370g/L(降低)、C4 0. 099g/L(降低)。
三次血培养均为阴性。
尿液分析+尿沉渣:白细胞阴性,隐血+++,尿蛋白+。
血清淀粉酶(正常值:25~115U/L):入院时:血清淀粉酶88U/L;18小时后:血清淀粉酶1209U/L;36小时后:血清淀粉酶884U/L
脂肪酶(正常值: 73~393U/L):入院18小时后:、:脂肪酶5335U/L;入院36小时后:脂肪酶5458U/L。
血肌酐:入院时急诊315μmol/L;入院12小时后:305μmol/L;入院36小时后:548μmol/L。
肌钙蛋白I( 0~0. 3):入院时:0. 11μg/L;9小时后:13. 054μg/L;12小时后:10. 524μg/ L;36小时后:7. 876μg/L。
肝功:入院12小时后:总蛋白34. 88g/L,白蛋白20. 74g/L,总胆红素49. 0μmol/L,直接胆红素25. 9μmol/L,间接胆红素23. 1μmol/L,γ-谷氨酰转肽酶222IU/L,谷草转氨酶708IU/ L,谷丙转氨酶338IU/L。
入院后予物理降温、抗感染(美罗培南)、镇静、补液、纠正酸碱电解质紊乱等治疗,患者病情无好转,持续恶化。入院2小时后,患者突然出现呼吸心跳停止,急予以气管插管接呼吸机辅助呼吸、胸外心脏按压、反复静推肾上腺素治疗,心肺复苏7分钟患者心跳恢复,但患者呈深昏迷状态,无自主呼吸且血压低,持续应用多巴胺及去甲肾上腺素泵入升压。患者心肺复苏7小时后转入重症医学科治疗。
转入重症医学科后辅助检查(表1~3),提示存在肾功能不全、血小板低、凝血功能差及心梗标志物异常升高;给予呼吸机支持呼吸、多巴胺+去甲肾上腺素泵入维持血压、美罗培南+阿昔洛韦抗感染,醒脑静、神经节苷脂、纳洛酮促醒、脑保护,抑酸、祛痰、营养心肌、维持电解质酸碱平衡及对症支持治疗,患者持续处于深昏迷状态,无自主呼吸。复查淀粉酶及脂肪酶异常升高,加用生长抑素、乌司他丁抑制消化液分泌、减轻应激等治疗。入院24小时后行颅脑+胸+腹部CT检查(图3、图4)示:
1.脑实质弥漫性密度减低,皮髓质分界不清,脑池、脑裂、脑沟显示不清。脑水肿?
2.鼻窦炎。
3.双侧胸腔中量积液病双肺部分肺不张,不除外合并肺炎。
表1 血气分析
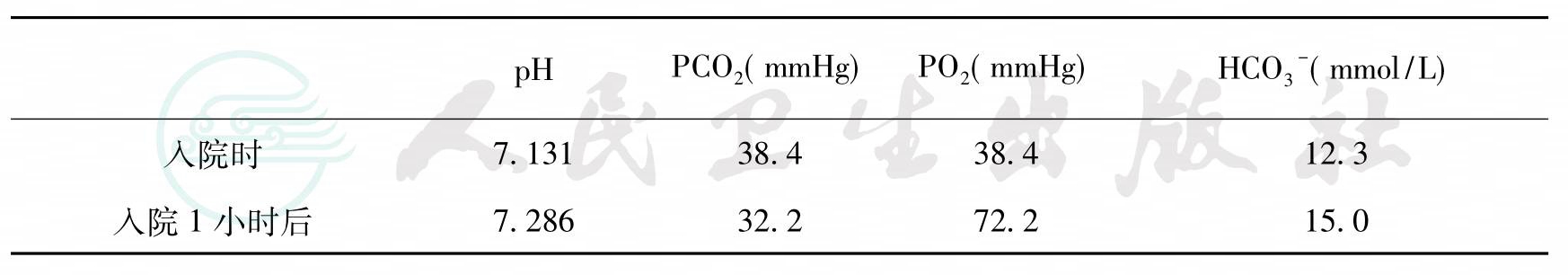
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
表2 血常规
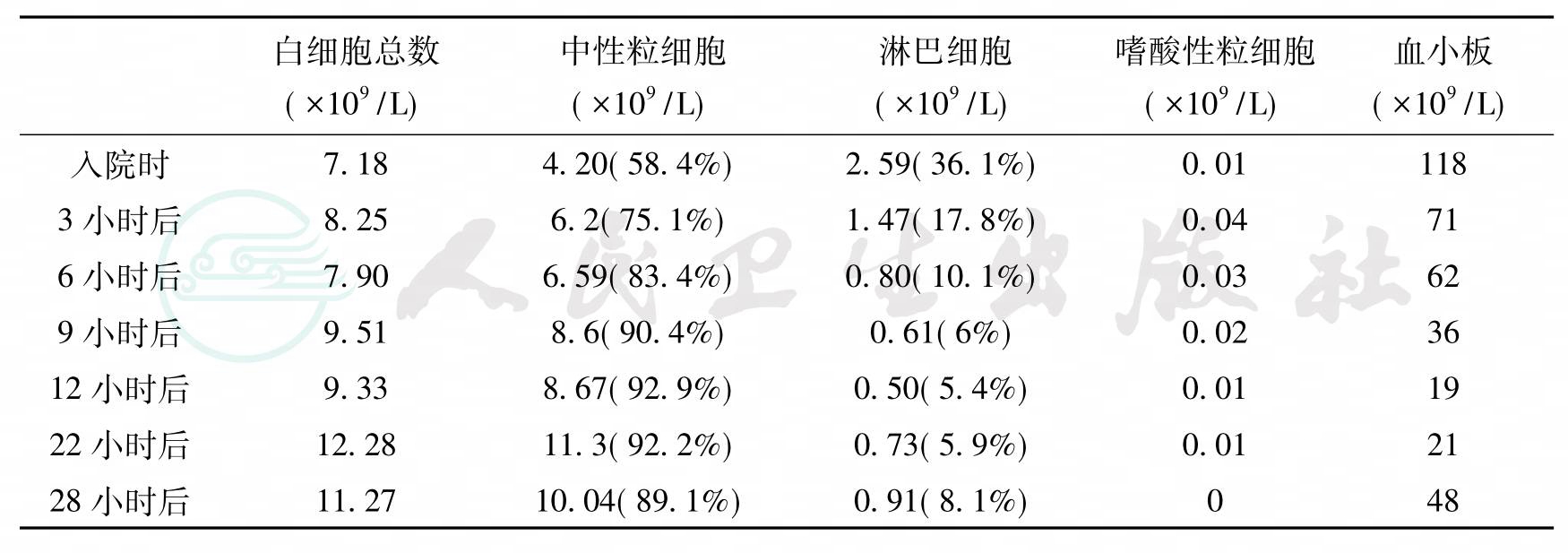
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
表3 降钙素原

引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
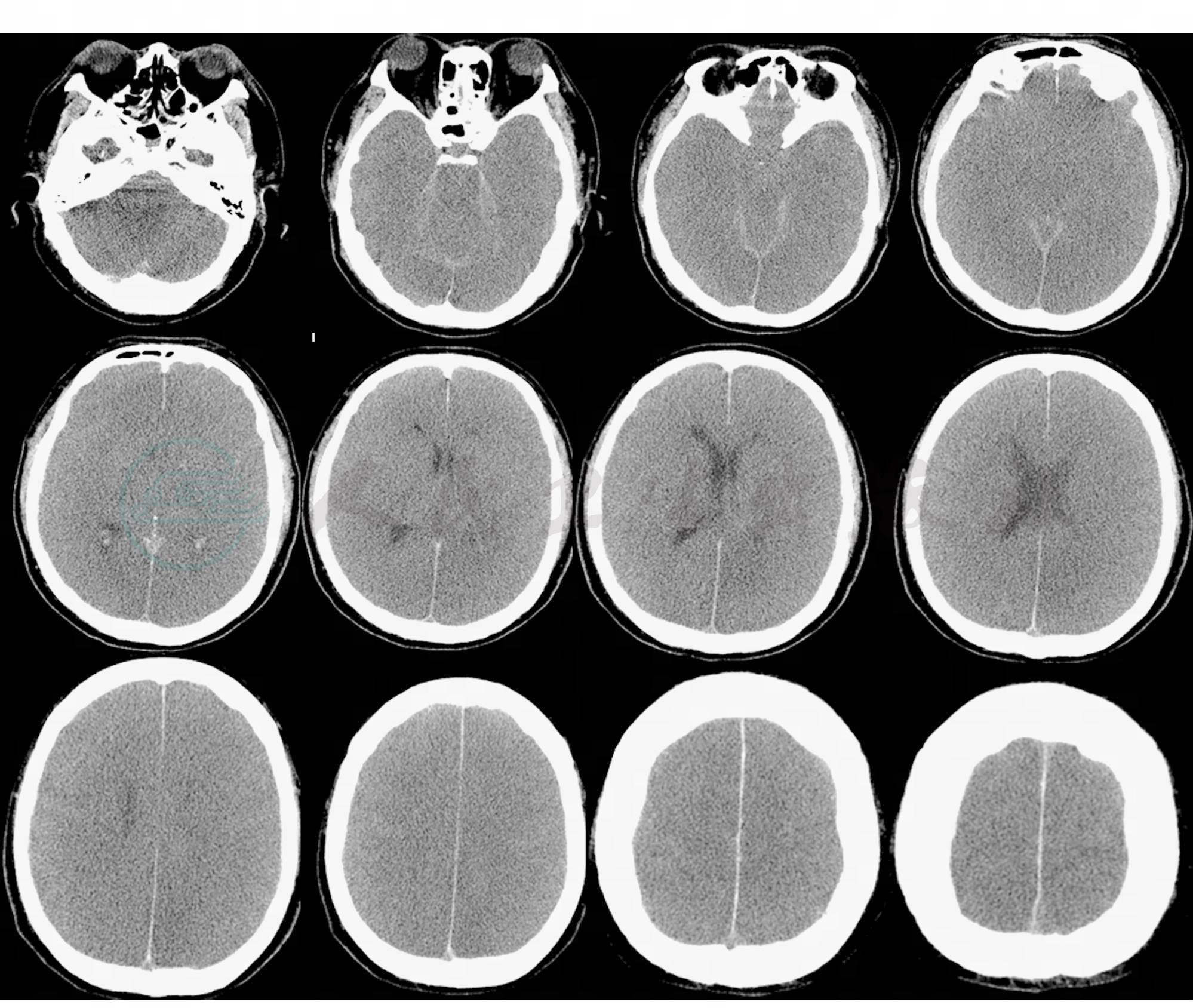
图3 头颅CT脑室质弥漫性密度减低,皮髓质分界不清,脑池、脑裂、脑沟显示不清。脑水肿?
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
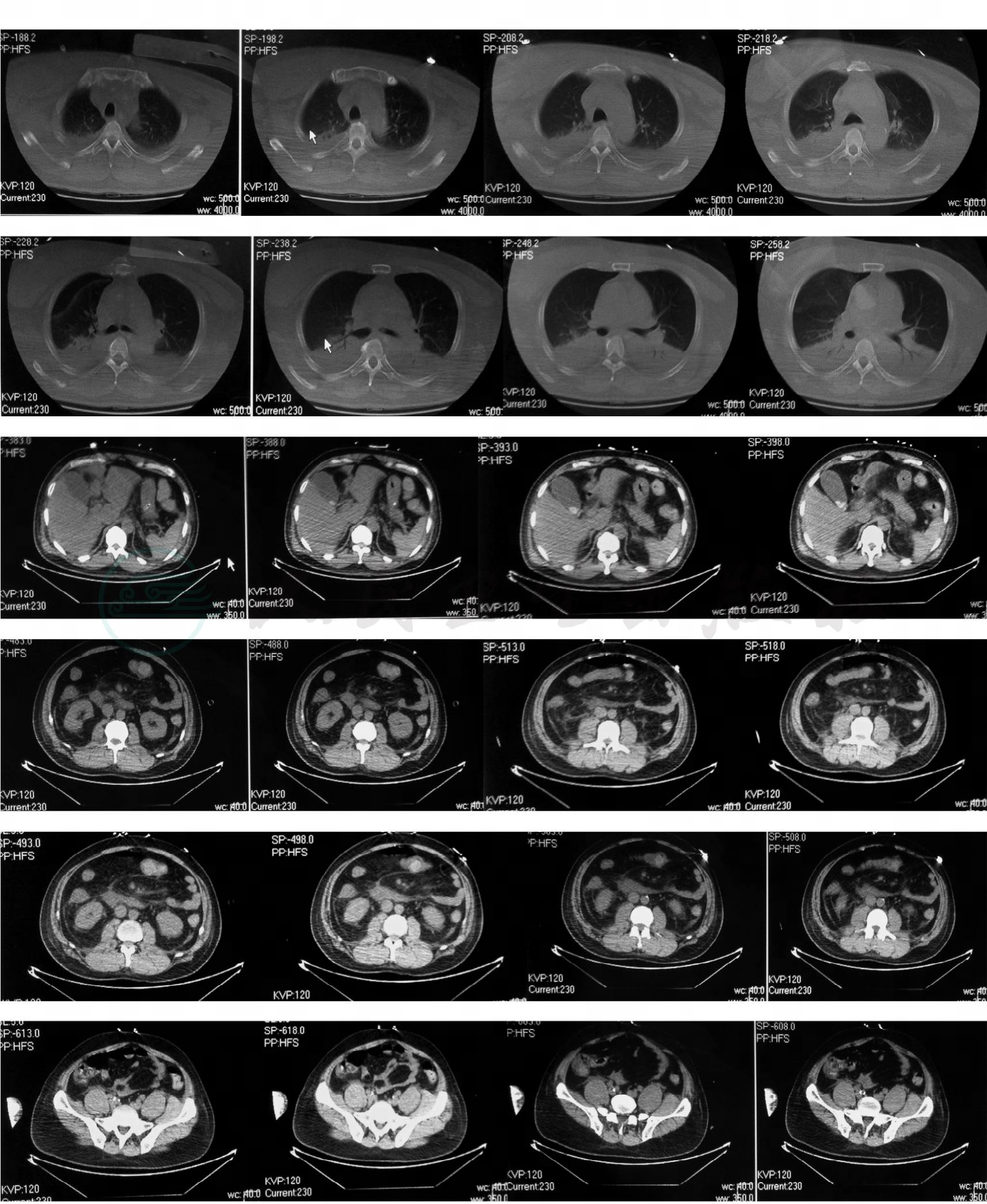
图4 胸腹CT双侧胸腔中量积液
双肺部分肺不张,不除外合并肺炎。心包少量积液。考虑肝多发囊肿可能性大,考虑胰腺炎,胆囊结石
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
4.心包少量积液。
5.考虑肝多发囊肿可能性大。
6.考虑胰腺炎。
7.胆囊结石。
8.前列腺内钙化灶。
患者经积极治疗病情仍持续恶化,循环、氧合维持困难,于转入重症医学科33小时后临床死亡。













