(一)基本资料
患儿,男,11岁,学生。
(二)主诉、现病史、既往史及家族史
因“发热、咳嗽3天,喘息38小时,呼吸困难、青紫2小时”入院。患儿3天前开始发热、咳嗽,体温最高38.5℃,抗感染治疗2天,无好转;38小时前开始喘息,渐加重,给予氟替卡松(辅舒酮)及口唇青紫、不能平卧,精神差、烦躁、谵语。患儿生后3个月患急性毛细支气管炎;1岁时因哮喘持续状态、纵隔皮下气肿,接受机械通气支持治疗;随后反复喘息发作,诊断为支气管哮喘,曾于哮喘门诊经氟替卡松治疗1年,后自行停药,近5~6年间断吸入治疗;无哮喘等特应质家族史,父母均健康。
(三)入院查体
T 39.2℃,P 154次/分,R 42次/分,BP 182/97mmHg,Wt 42kg,SPO2 50%~60%,喘憋状态,被动端坐位,精神反应极差、谵语,面色及口周发绀,鼻扇、吸气性三凹征阳性,呼气相明显延长,可闻及广泛哮鸣音,心音有力,律齐,腹软,四肢凉,甲床发绀,肢体末端可见花纹。
(四)入院诊断
哮喘危重状态,重症肺炎,呼吸衰竭。
入院后给予面罩吸氧,平喘等治疗。急查血常规:白细胞计数25.16×109/L,中性粒细胞百分比86%,血红蛋白131g/L,血小板计数368×109/L; C反应蛋白152mg/L;血气分析+电解质示:pH 7.23,PaCO2 60mmHg,PaO2 39mmHg,BE-2.5mmol/L,Lac 2.6mmol/L,Na+ 136mmol/L、K+ 4mmol/L、iCa2+ 1.25mmol/L;凝血酶原时间23.87s;降钙素原0.191ng/ml;肌钙蛋白I 0.018μg/L、肌酸激酶同工酶6.03ng/ml;B型脑钠肽105.76ng/ml。急查胸片(入院约半小时)双肺弥漫性斑片状阴影,右肺较著(图1)。
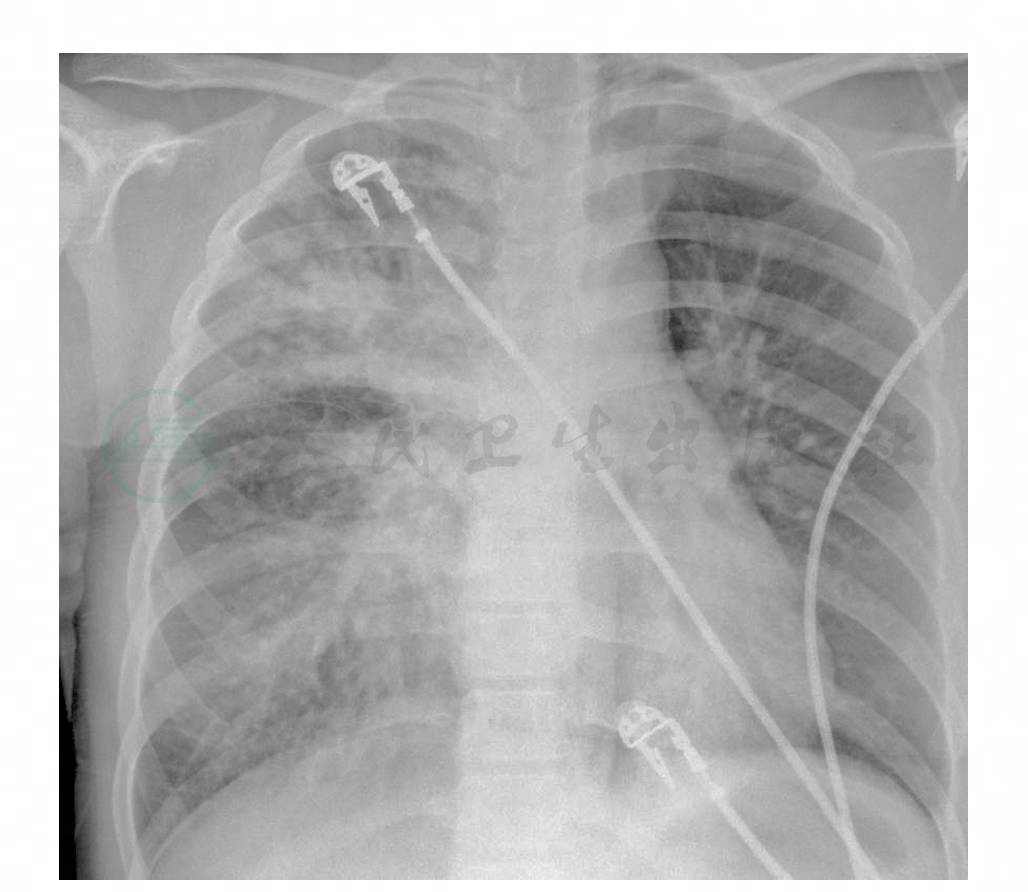
图1 双肺弥漫性斑片状阴影,右肺较著
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
患儿SPO2曾一度升至85%~88%,但患儿咳嗽频繁,咯出粉红色泡沫痰、双肺底出现中小水泡音、精神萎靡、胡言乱语;SPO270%~80%;复查血气示:pH 7.40,PaCO2 50mmHg、PaO2 35mmHg;入院6.5小时复查胸片肺含气量明显增加,双下肺浸润影增多,颈部皮下积气(图2)。
入院7小时给予气管插管,接呼吸机辅助通气[呼吸机参数: VT 6ml/kg、PEEP 10cmH2O、f 20bpm、I:E=1:(1. 5~2)、FiO2100%],给予咪达唑仑镇静,SPO290%~91%呼吸机驱动雾化时,人机剧烈对抗,氧合明显下降,停用雾化治疗。复查血气示:pH 7.29、PaCO2 69mmHg、PaO2 70mmHg、BE 3.8mmol/L、Lac 1.8mmol/L。入院8小时复查胸片肺部渗出明显改善,右肺中叶不张(图3),气道内粉红色泡沫痰消失,双肺底啰音消失; SPO2 90%~92%,B型脑钠肽255ng/ml;复查血气示: pH 7.17,PaCO2 78mmHg,PaO2 82mmHg,肺部渗出明显改善、氧合升高,但二氧化碳潴留,未能有效解除中小气道痉挛、狭窄,PEEPi增加。入院后9~34小时给予机械通气(参数:VT 6~8ml/kg、PEEP 2cmH2O、f 12bpm、I:E>1:3,FiO2 0.85~1.0),患儿SPO2≥90%,SPO292%~94%,PaO280~100mmHg,PaCO2升至>115mmHg,且呈深昏迷状态,球结膜水肿。入院第34.5小时持续泵入维库溴铵,呼吸机驱动雾化布地奈德(普米克令舒) 2mg+特布他林5mg+异丙托溴铵500μg,静脉应用甲泼尼龙、二羟丙茶碱、硫酸镁等不变。住院后第35~72小时(雾化后1小时~3天)PaCO2降至47mmHg(第3天),雾化后8小时患儿瞳孔对光反射恢复,雾化后12小时停肌松剂,咳嗽反射剧烈、气道内黄白色黏痰较多,加强吸痰,雾化后18小时神志转清、球结膜水肿消退,复查胸片肺内斑片状阴影较前明显消散(图4),成功撤机并拔除气管插管。未获得明确病原体,住院第7天体温正常,抗菌药物“降阶梯”。住院第11天复查胸片基本恢复正常(图5)。第12天出院。
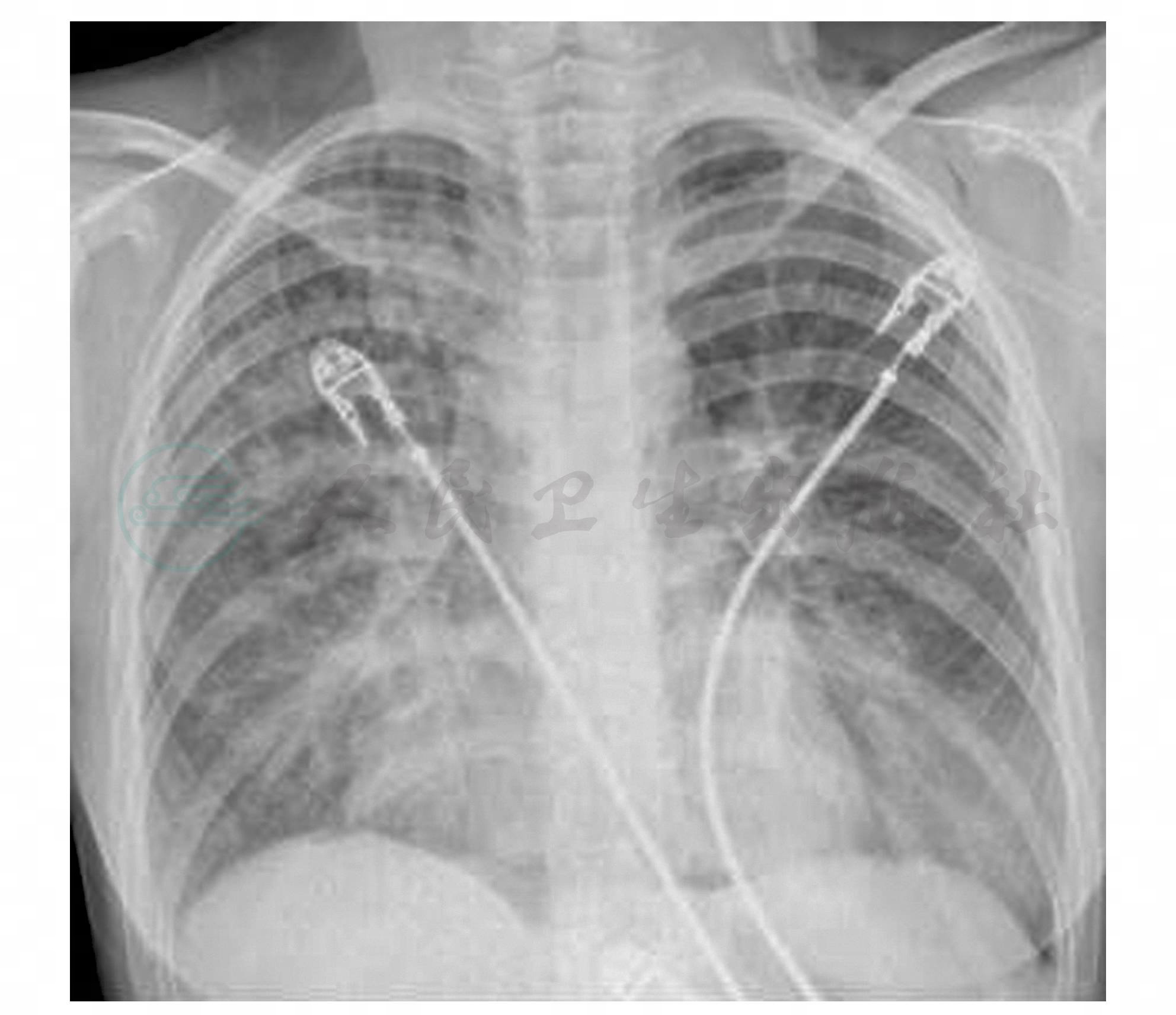
图2 肺含气量明显增加,双下肺浸润影增多,颈部皮下积气
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9

图3 肺部渗出明显改善,右肺中叶不张
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
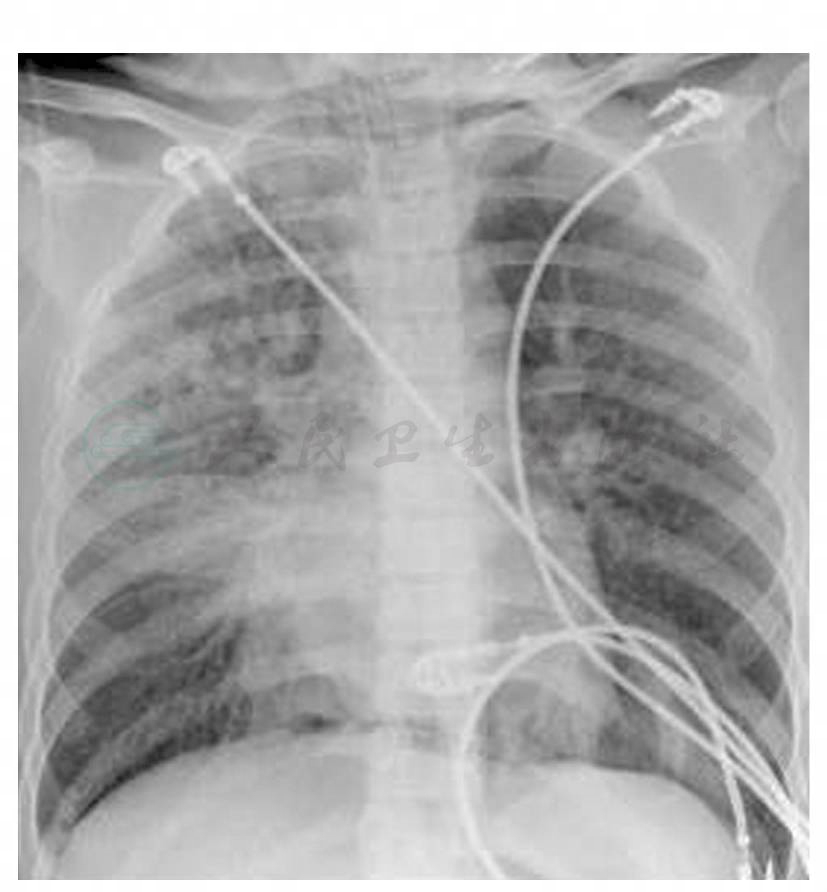
图4 肺内斑片状阴影较前明显消散
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
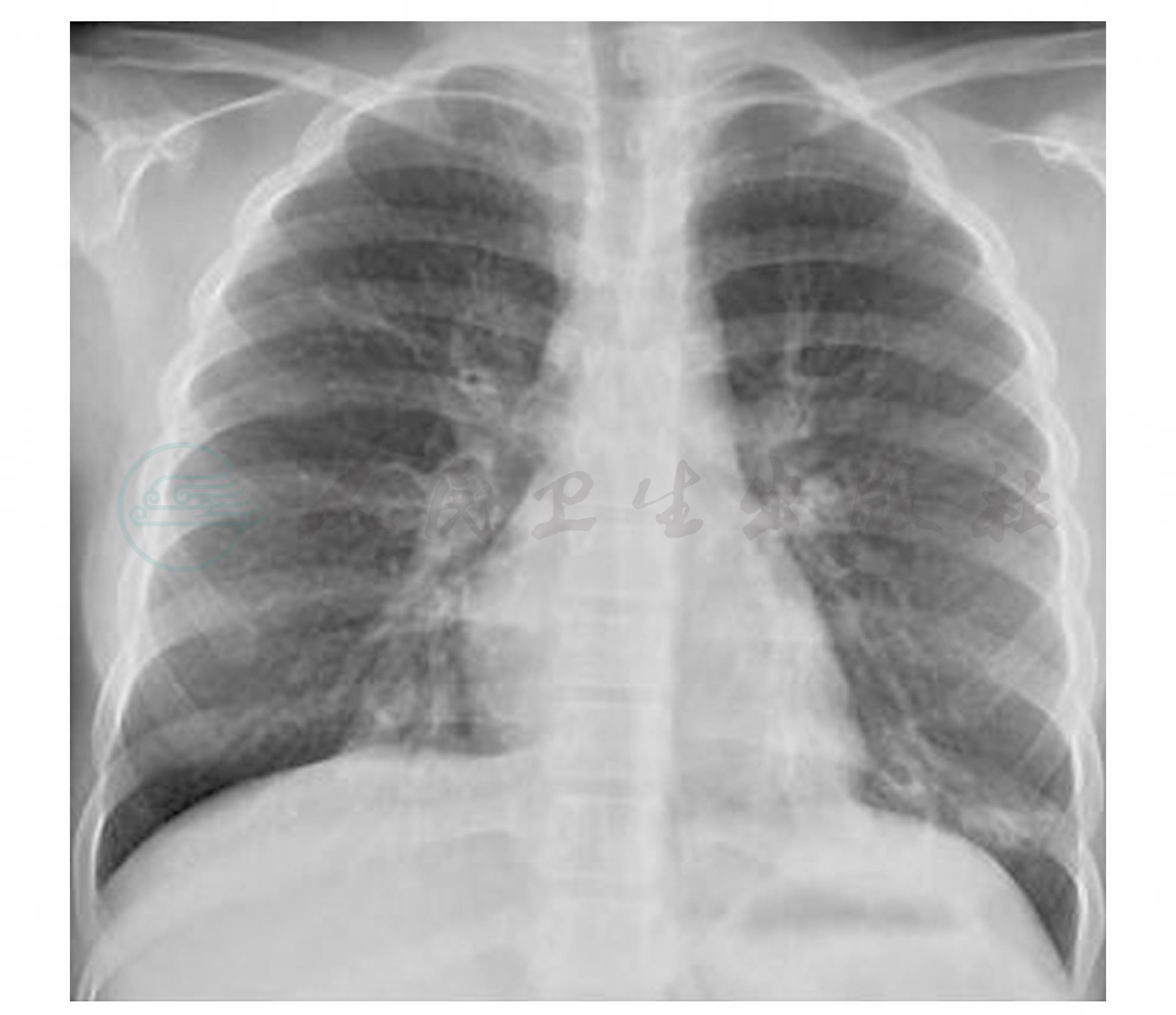
图5 胸片基本恢复正常
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9













