(一)基本情况
患者,女,82岁。
(二)主诉及现病史
因“发作心前区疼痛2小时”入院。入院前1小时患者无明显诱因发作心前区疼痛,休息,含服“速效救心丸”不能缓解,急诊入院。发病前无发热、咳嗽、腹泻史。
(三)既往史
糖尿病病史10余年,无高血压病史。
(四)入院查体
T 37℃,P 82次/分,R 30次/分,BP 70/40mmHg,SPO2 82%(面罩法吸氧10L/min)。颈静脉无怒张,下肢无水肿;两肺呼吸音粗,满布湿性啰音;无心前区隆起,心尖冲动不弥散;心界不大,律齐,无杂音;四肢动脉搏动对称,下肢无静脉曲张;腹部体征阴性。
(五)辅助检查
1.心电图示
窦性心律,V2~V4 ST段抬高,提示急性前壁心肌梗死(图1) ;
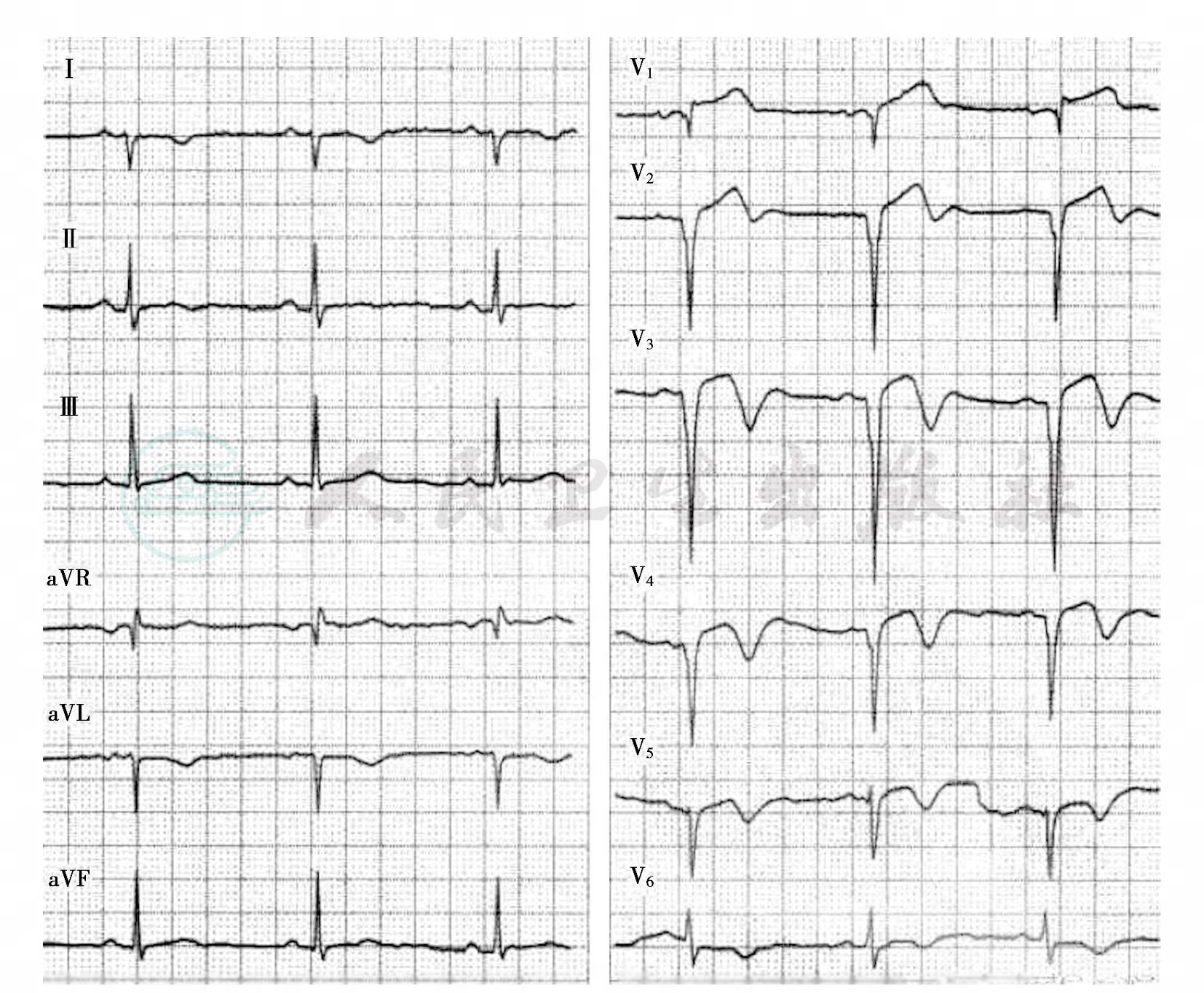
图1 急性前壁心肌梗死
引自:主编:.危重症病例剖析.第1版.ISBN:978-7-117-19553-9
2.超声心动图示
左心室前壁心肌运动减弱,心功能减低(EF 38%);
3.心肌标志物
肌钙蛋白I 45.2μg/L。
(六入)院诊断
急性心肌梗死,心源性休克。
入院后立即给予氯吡格雷(波立维) 75mg/d、阿司匹林300mg/d、低分子肝素、稳定斑块等治疗。患者血压低,加用多巴胺+多巴酚丁胺微量泵泵入强心、升压,血压维持90/ 60mmHg左右。给予气管插管接呼吸机辅助呼吸,插管后患者经口插管涌出大量血性泡沫痰,给予PEEP 8cmH2O,FiO2100%,氧饱和度维持在90%以上。患者插管后给予吗啡皮下注射、丙泊酚泵入镇静。患者呼吸困难逐渐好转,逐渐下调吸氧浓度和PEEP。同时给予主动脉内球囊泵(IABP)治疗增加心肌灌注。并急诊行经皮冠状动脉介入治疗(PCI)。
患者PCI后继续行IABP治疗3天,患者血压上升,多巴胺用量逐渐减少至5μg/(kg·min),停用IABP,呼吸机使用2天,呼吸困难好转,停机拔除气管插管。治疗2周后患者好转出院。













