一、概述
嗜酸性淋巴肉芽肿(eosinophilic lymphatic granuloma),又称Kimura病(Kimura’s disease),是一种罕见的以淋巴结、软组织及唾液腺损害为主的慢性变态反应性炎性疾病,病因不明,可能与自身免疫、过敏、肿瘤、由昆虫叮咬或寄生虫引起的感染有关。1948年Kimura对其详细描述后得名,其发病多发生在亚洲人群中,如中国、日本和东南亚地区,男女比例约为3:1~10:1,3~81岁均可发病,但高发年龄在20~30岁之间。
【临床特征】
Kimura病是一个慢性炎症性疾病,主要累及头颈部淋巴结和大唾液腺,临床主要表现为缓慢出现的无痛性软组织肿块及淋巴结肿大,多为单侧发病,单发或多发,分布聚集或分散,多发于耳后、腮腺及颌下腺区,也可见于腹股沟、颌下、颏下、乳腺等处,为皮下多发性结节或局部肿胀。肿块直径为2~11cm,多超过3cm,无压痛,与周围软组织境界不清,肿块周围可有脂肪组织萎缩。部分患者有患处皮肤瘙痒。辅助检查外周血可见不同程度的白细胞总数增高,嗜酸性粒细胞显著增高是本病主要特点,嗜酸性粒细胞大于10.5%提示患有该病可能性大。血清IgE水平明显增高,经治疗后仍可以维持在较高的水平。患者骨髓象可出现嗜酸性细胞浸润和红系增生减低,血清IL-4和IL- 5等细胞因子也可以升高。
【病理改变】
Kimura病的诊断主要依靠病变切除组织学检查,淋巴结特征性的组织学改变:①肿大的淋巴结内淋巴滤泡增生伴生发中心形成并扩大,部分生发中心可以发生坏死;②淋巴结内伴有大量嗜酸性粒细胞浸润,弥漫地分布于滤泡间或在血管周围,多数病例内会聚集形成嗜酸性微脓肿,嗜酸性粒细胞具有向滤泡中心移动的趋势并形成破坏,形成嗜酸性淋巴滤泡融解征,是本病的一个重要病理特征;③病变内部毛细小静脉增生明显,管壁多较薄,血管内皮细胞呈扁平或立方形,胞质内无空泡,血管壁周围有同心圆状排列的胶原使血管硬化,局部类似于洋葱皮样;④病变间质有不同程度的纤维化,病程长者纤维化更为明显,硬化区域炎性细胞减少,血管萎缩。其他受累组织(如皮肤)也与淋巴结有类似的改变。
【免疫组化】
病变内可见LCA、CD20、CD79a、S- 100、CD3、CD34、c- Kit、PDGFR- a等阳性细胞。其中,滤泡区大多数细胞CD20阳性; CD45RO阳性细胞散在分布; CD21、CD35阳性细胞在淋巴滤泡生发中心内呈网状分布。IgE阳性细胞分布在生发中心内和生发中心外。生发中心内出现网状分布的IgE阳性物质,与HE染色、CD21、CD35染色切片对照观察,阳性细胞的分布与CD21、CD35阳性细胞的形态及分布一致;阳性物质主要分布在细胞膜上。生发中心外的阳性细胞有两种,一种为胞膜着色,细胞呈圆形或卵圆形,核大偏位;另一种为胞浆着色,具浆细胞形态。
二、影像学表现
目前CT、MR因较高的空间及软组织分辨率,有助于嗜酸性淋巴细胞肉芽肿的诊断,大范围扫描有助于评估受累范围。
(一)CT表现
病变发生于头颈部,腮腺是主要好发部位,常表现为:
(1)单侧或双侧腮腺浅叶、面部弥漫性增大,常有多个软组织密度结节,大小不等;
(2)往往累及局部皮下组织,皮下脂肪消失,邻近皮肤增厚,可与腮腺组织界限不清;
(3)腮腺周围、颌下周围和颈深部可见多发淋巴结增大,增大的淋巴结密度均匀,边界清楚光滑,无坏死及囊变,几乎不融合;
(4)受累组织结节密度比正常腮腺组织密度稍高;
(5)增强扫描,肿瘤内部可见均匀或稍不均匀强化,但慢性病例可强化不明显,伴有相应唾液腺的增大。
(二)MR表现
受累腮腺在T1WI和T2WI上多为等信号,但T2WI上也可为高或稍高信号,文献中有报道T2WI为低信号,主要与肿块中纤维成分的多少有关;腮腺周围、颏下及颈部可见多发增大淋巴结,为均匀等信号。增强扫描可见不同程度均匀或不均匀强化。
三、鉴别诊断
本病影像学表现为腮腺内单个或多个结节,同时累及面部及其皮下组织和皮肤时,类似恶性肿瘤,应与恶性淋巴瘤、转移瘤或结核等常见病变相鉴别。
1.腮腺多形性腺瘤
是腮腺最常见的良性肿瘤,又名腮腺混合瘤,任何年龄均可发生,以30~50岁为多见,女性多于男性,生长缓慢,常无自觉症状。病理上肿瘤由肿瘤性上皮组织和黏液样或软骨样间质所组成,可分为细胞丰富型及间质丰富型。因肿瘤细胞成分多样且分布不均匀,故影像学表现可多种多样。
CT上,多形性腺瘤表现为呈圆形、椭圆形或结节状,边界清楚,内部密度欠均匀,可见囊变、出血或钙化密度影,增强扫描可见病变不均匀强化,囊变部分始终未见强化,多期动态增强扫描可见病变明显延迟强化,呈多结节状,一般认为是肿瘤基质中细胞外间隙丰富,对比剂在其中停留较长,延迟廓清所致。
MRI上,T1WI为低信号,肿瘤黏液样组织丰富者T2WI中信号明显增高,呈高信号,瘤内可见低信号、条索状的胶原纤维间隔及极低信号钙化灶。恶性多形性腺瘤表现为病变边界不清,形态欠规则,内部信号/密度欠均匀,可见大片状坏死,周围骨质破坏,可见邻近组织受累或远隔转移。
2.Warthin瘤
腮腺常见良性肿瘤之一,又称腮腺腺淋巴瘤、乳头状淋巴囊腺瘤,主要发生在腮腺(尤其后下极)或腮腺周围淋巴结,多双侧发生。多见于中老年男性病人,40~70岁多见,临床表现为无痛而活动的软组织肿块,并有反复消长史,有文献报道与长期吸烟有关。
CT上表现为腮腺内结节或肿块影,边界清楚,病变密度与大小相关,病变较小时表现为均匀一致软组织密度,此时不易与其他病变(尤其是淋巴结)相鉴别;病变较大时密度多不均匀,可部分囊变,表现为病变内类圆形液性密度影。增强扫描,实质性病变表现为均匀强化,而较大病变强化欠均匀,表现为囊壁强化,而囊变或坏死部分无强化,多期动态增强扫描可见造影剂呈现“快进快出”现象,即没有延迟强化。
MRI上表现为T1WI低~等信号,部分为高信号,T2WI表现为高信号,病变信号可均匀或不均匀,内部囊变区域表现为长T1、长T2信号,增强后可见均匀或不均匀强化,囊变者表现为包膜明显强化,而囊腔内始终无强化。
3.恶性淋巴瘤
腮腺淋巴瘤少见,约占腮腺肿瘤3%~5%,多为非霍奇金淋巴瘤( NHL),原发性淋巴瘤少见,而继发性淋巴瘤多见。腮腺淋巴瘤可发生于双侧腮腺,表现为腮腺内软组织密度肿块影,密度相对较均匀、无坏死或仅有少量坏死,可沿颈部间隙侵犯但无邻近骨质破坏,可伴有颈部淋巴结肿大且相互融合,增强后可见均匀明显强化;继发性腮腺淋巴瘤除在腮腺内发现肿块外,常可在腋窝、锁骨下或纵隔内发现多发肿大淋巴结。
4.恶性肿瘤
多表现为腮腺内形态不规则肿块影,易发生出血、坏死、囊变,病变内部密度不均匀,呈浸润性生长,多侵犯周围组织结构,常伴有颈部或鼻咽部淋巴结转移,部分病变可发生远隔转移。
总之,应详细询问病史,结合临床诊断,如有以下表现,则应考虑Kimura病:
(1)中青年男性,腮腺、面部慢性无痛性肿大或肿块,反复发作病程较长;
(2)局部淋巴结肿大;
(3)局部或全身皮肤瘙痒或有色素沉着;
(4)外周血嗜酸性粒细胞计数成倍增多。
【病例介绍】
男性患者,52岁,2年来发现双侧耳后肿胀,逐渐增大,未进行系统治疗,近半年肿胀明显,局部皮肤瘙痒,无明显压痛,体表皮温及触觉未见异常,病来听力正常(图1)。
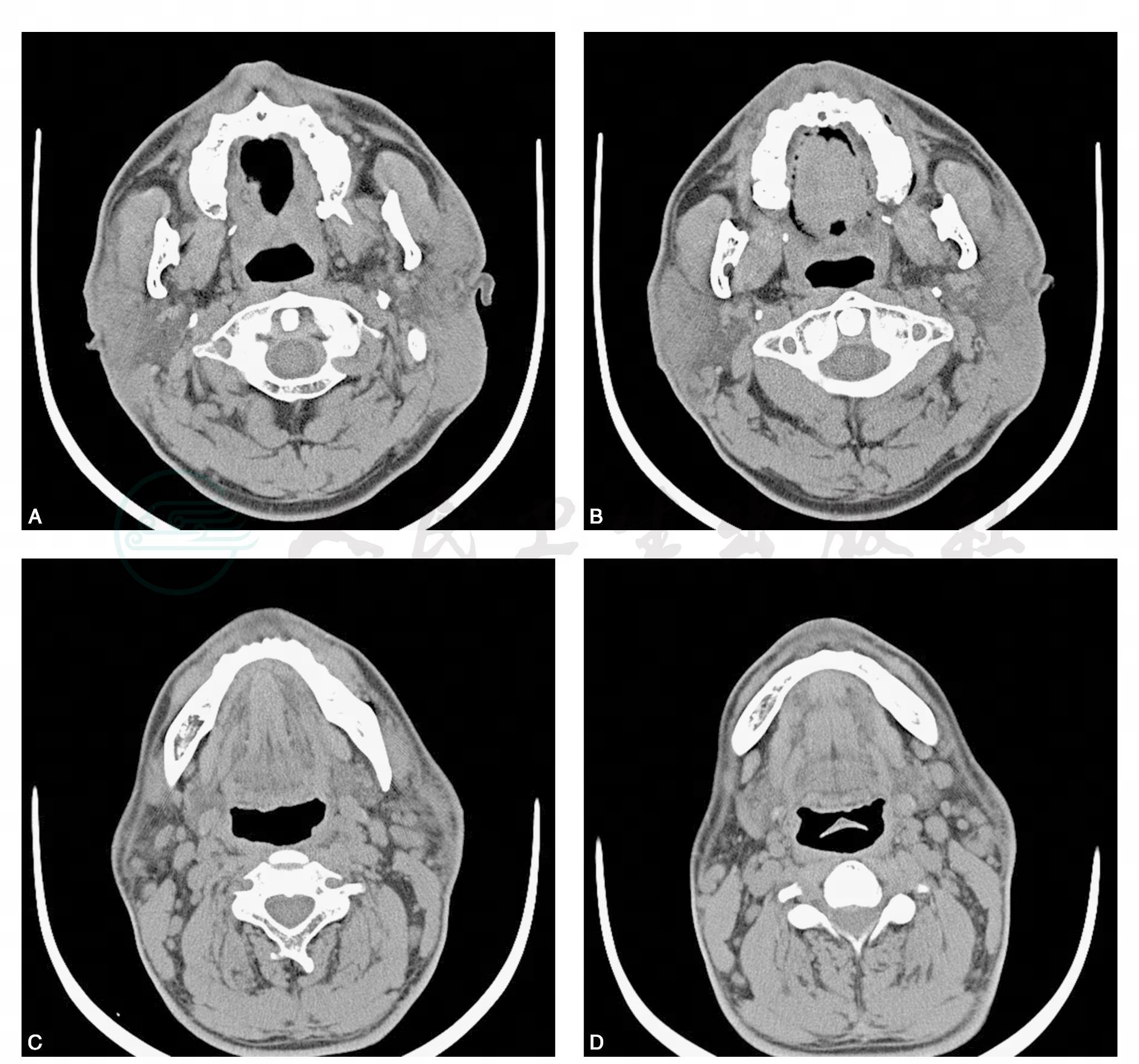
图1 双侧腮腺CT平扫
图A、图B可见双侧腮腺弥漫性增大,密度不均匀增高,边界欠清,局部皮下组织、皮下脂肪消失,邻近皮肤增厚;图C、图D示双侧腮腺周围、颌下周围和颈深部可见多发淋巴结增大,增大的淋巴结密度均匀,边界清楚光滑,无坏死及囊变,几乎不融合
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5
【诊断】
腮腺嗜酸性淋巴细胞肉芽肿(图2)
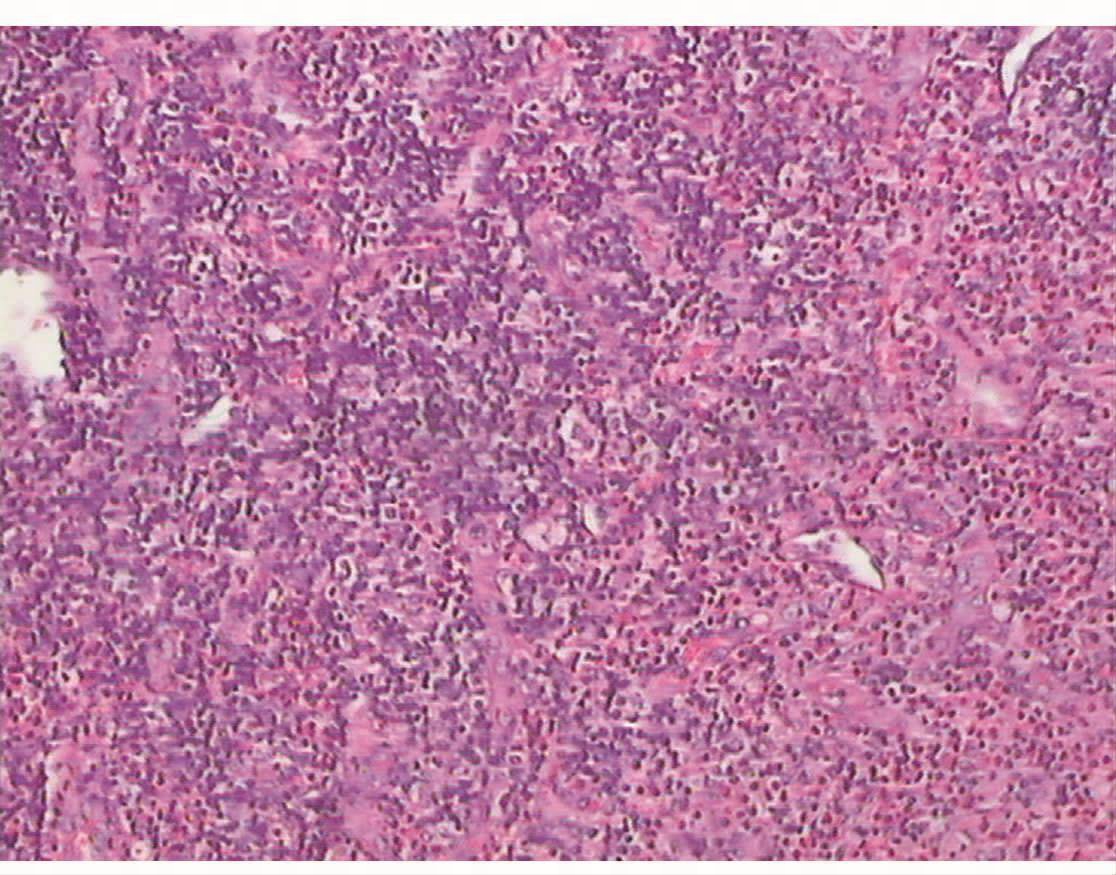
图2 病理图片
镜下见淋巴结结构尚存在,见淋巴滤泡形成,见局灶性大量嗜酸性粒细胞浸润,肉芽组织形成。免疫组化: CD15(-),CD30(-)。诊为嗜酸细胞淋巴肉芽肿
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5













