一、概述
肝脏炎性假瘤(inflammatory pseudotumor of liver,IPT)是一种以肝脏局部非肝实质性细胞成分炎性增生形成瘤样结节为主要病理特征的良性增生性病变。Pack于1953年首次报告。
【流行病学特征】
IPT多发生于肺部,肝脏IPT少见,但仍占全身IPT发病率的第2位。文献报道的患者从10个月到83岁不等,以40~70岁多见。男性约为女性患者的2倍。LIPT约80%为单发,20%多发。发生部位为肝右叶多见,其次为左叶,同时累及两叶者较少;约10%位于肝门部。
【病因】
至今肝脏炎性假瘤确切的病因仍不清楚,可能与创伤、感染及免疫变态反应等因素有一定关系。
【病理】
肝脏炎性假瘤大体病理学标本可分为:①孤立结节,大多数属于此类型;②无包膜的多发结节;③多个结节的融合。LIPT的基本病理学改变表现为炎性增生性肿块,具有细胞多样性。增生变性的致密胶原纤维呈束状、轮状排列,其间可有不等量的浆细胞、淋巴细胞及嗜酸性粒细胞浸润,成纤维细胞及组织细胞亦可局灶性增生,伴有不等异物巨细胞反应,形成肉芽肿样结构。病变周围组织有明显炎症或纤维反应。有的炎性假瘤中见静脉管壁细胞增生、炎症和管腔闭塞,其为闭塞性静脉炎的特征性表现;有的见大量肝细胞坏死,但肝脏通常无硬化,纤维组织增生常合并毛细血管增生,因而,在大体标本中形成纤维组织包裹的肉芽性肿块。Smeren根据细胞成分将IPT分为3种组织类型:①以弥漫致密纤维组织增生为主的称为硬化性假瘤;②以组织细胞占优势者称为黄色肉芽肿;③以浆细胞为主者称为浆细胞性肉芽肿。目前,有学者将其病理分型为:浆细胞肉芽肿型、血管炎型、黄色肉芽肿型。
【临床表现】
肝脏炎性假瘤大多数病人临床表现有上腹部疼痛,间歇性发热伴消瘦。发热多为中低热,偶为高热。症状可持续几周数年。近50%的患者近期有感染病史,包括全身感染、腹腔感染,胆管疾病也较常见,如胆结石、硬化性胆管炎等。部分病人有疲劳、不适、恶心、呕吐等症状,约10%的病人有黄疸。体检时部分病人可触及质韧、光滑的肿物,一般无肝掌,蜘蛛痣等肝硬化的体征。极个别患者可伴随其他部位肿瘤如肺癌和结肠癌。报道2%~4%的患者AFP升高,CA199升高较常见。
【治疗与预后】
既往大部分炎性假瘤误诊为HCC和胆管细胞癌,而行手术切除。术式多采用肿块局灶性切除。仅少数病例术前得到确诊而予保守治疗,包括抗生素、肾上腺皮质激素、非甾体类消炎药等。建议对疑诊为肝脏炎性假瘤的患者,经细针活检(FNA)无恶性肿瘤的证据,可以严密随诊2~3个月,观察其变化,如果缩小,则支持炎性假瘤,可以继续观察,如果无变化或变大,则可手术。炎性假瘤预后良好,绝大多数患者包括手术和保守治疗者均获得长期存活,仅个别患者死亡,极个别患者可以复发。
二、影像学表现
肝脏炎性假瘤的术前诊断主要通过影像学检查,联合应用彩超、CT和MRI等检查都有助于肝脏炎性假瘤的确诊。对于小病灶可采用细针穿刺(FNA)活检明确诊断。
(一)超声
超声作为一种无创、无痛、经济、易行的诊断技术常为发现LIPT的首选方法。
LIPT的声像表现为肿块形态不规则,断面显示葫芦状、哑铃状、花生节状或类圆形。病灶多为低回声欠均匀的实性结节,内部可示有斑片状、条索状或管状强回声。部分病灶内可有门静脉小分支穿过,病灶周围多无声晕。边界多较清晰,动态扫描中缺乏立体感。在病灶后方常无增强或衰减表现。
文献报道66.7%的病灶CDFI显示无任何彩色血流信号,提示缺乏血供,33.3%显示彩色血流在病灶周边,脉冲多普勒(PWD)显示为动脉型频谱,此类病理上周边多有炎性反应。在检出动脉血流的病例中,有70%RI<0.5,提示为良性病变。
炎性假瘤作为一种炎性病变,同样存在炎症的一般病理演变过程:其声像图亦有相应的改变。如病变早期,大片凝固坏死伴周围大量炎性细胞浸润,声像图表现为均匀低回声,部分周缘区可有声晕,而病变后期或陈旧性病灶可显示回声增强或强弱不均,周围因纤维组织增生而形成假包膜的强回声。因此,LIPT在随访过程中的某些声像图改变也有利于该病的诊断。
(二)典型LIPT的CT及MRI表现
CT和MRI增强扫描可充分反映病灶的血供特点和病理特征,在LIPT的诊断和鉴别诊断中具有一定的价值。影像学表现与病理改变相一致。
1.CT
病灶80%单发,多位于肝右叶,平扫时呈低密度或稍低密度,边界欠清楚,形态多样,呈圆形、类圆形或分叶状。CT增强扫描动脉期,LIPT一般无强化,仍呈低密度,边缘较平扫稍清晰,呈乏血供改变,提示IPT可能无肝动脉血供。门脉期或延迟期病灶边缘环状增强,病变内可有分隔增强或壁结节增强,而病变中心因为坏死而不强化。由于IPT的边缘有厚薄相对一致的纤维层,增强扫描后强化程度可与肝实质相近,因而病灶范围较平扫时会相对缩小一些,境界也会更加清楚。因此,“单发、乏血供”是肝脏炎性假瘤典型的影像学表现,增强扫描后病灶相对缩小对炎性假瘤有重要诊断意义。
2.MR
LIPL在MRI图像中缺乏特异性征象,但MRI可多参数成像,其软组织分辨力明显高于CT与超声,因而对IPL的诊断具有较高的敏感性。MRI平扫时,病灶形态不一,病灶多呈现圆形或类圆形,也有沿门静脉周围浸润的条片状异常信号。其信号改变与病变的病理过程相关。常呈稍长T1、稍长T2或等T2信号。如病变内有小灶性坏死液化区,T2WI可见小点片状更高信号。增强扫描后动脉期无明显强化。LIPT增强扫描中,MRI动脉期强化要比CT多见,分析其原因可能为部分学者行MRI动态扫描中没有应用高压注射器,或静脉注射对比剂后,动脉期扫描时间较晚有关。MRI增强扫描门静脉期及延迟期均呈不同程度强化,其强化方式与CT增强扫描类似。LIPT因为没有Kupffer细胞和肝细胞,因而不能摄取肝脏特异性对比剂(ferumoxides及mangafodipir trisodium),因而在行ferumoxides及mangafodipir trisodium增强扫描时,T2WI图像中病灶呈明显高信号,这在IPL的鉴别诊断中具有一定价值。
(三)DSA
选择性肝血管造影,IPL多呈无血管或少血管病灶,肿瘤染色少见。富血管型IPL,可表现为病灶的新生血管由中心向周边呈放射状分布,边缘区示有静脉血管网。
(四)核素显像
单光子发射计算机断层成像(SPECT),放射性99mTc扫描多呈局灶性放射性稀疏区或缺损区,血池延迟相原稀疏区或缺损区,无或轻度充填。
三、鉴别诊断
1.肝细胞癌
(1)肝细胞癌大部分都有肝炎、肝硬化病史,AFP明显增高,LIPT无肝硬化病史,AFP多为阴性;
(2)肝细胞癌增强扫描呈现“快进快出”的特点,门脉期及静脉期强化减弱,LIPT呈弱强化,可见边缘或分隔强化。
2.肝胆管细胞癌
(1)胆管细胞癌一般好发于左叶,多数病灶远端可见扩张的肝内胆管,CA199可升高。
(2)胆管细胞癌边缘及分隔强化较LIPT明显。
3.肝血管瘤
CT增强扫描则呈边缘强化,并逐渐向中心蔓延,其边缘强化的程度比LIPT高。延迟扫描可呈等密度充填。在MRI扫描T2WI像中可出现灯泡征。
4.肝脓肿
肝脓肿病变边界模糊,液化坏死区更明显,部分病例可见气液平面,CT增强扫描脓肿壁呈环形强化,且周围肝实质内可见灌注增高改变。
【病例1介绍】
患者,男性,54岁,主诉:上腹部不适1年,间断低热1周。病来患者间断低热,无咳嗽、咳痰,无腹痛、腹胀,无血及黑便。既往否认肝炎、结核病史。查体:皮肤及巩膜无黄染,腹软,无压痛,无反跳痛及肌紧张,未触及局部包块,肝脾肋下未及,墨菲征(-),肝区叩痛(+),移动性浊音(-)。WBC:10.2×109/L。CT增强,平扫时肝S4段可见稍低密度结节,边界欠清楚,动脉期结节未见确切强化,门脉期结节边缘轻度强化,门脉及静脉期病变呈现缩小趋势(图1)。
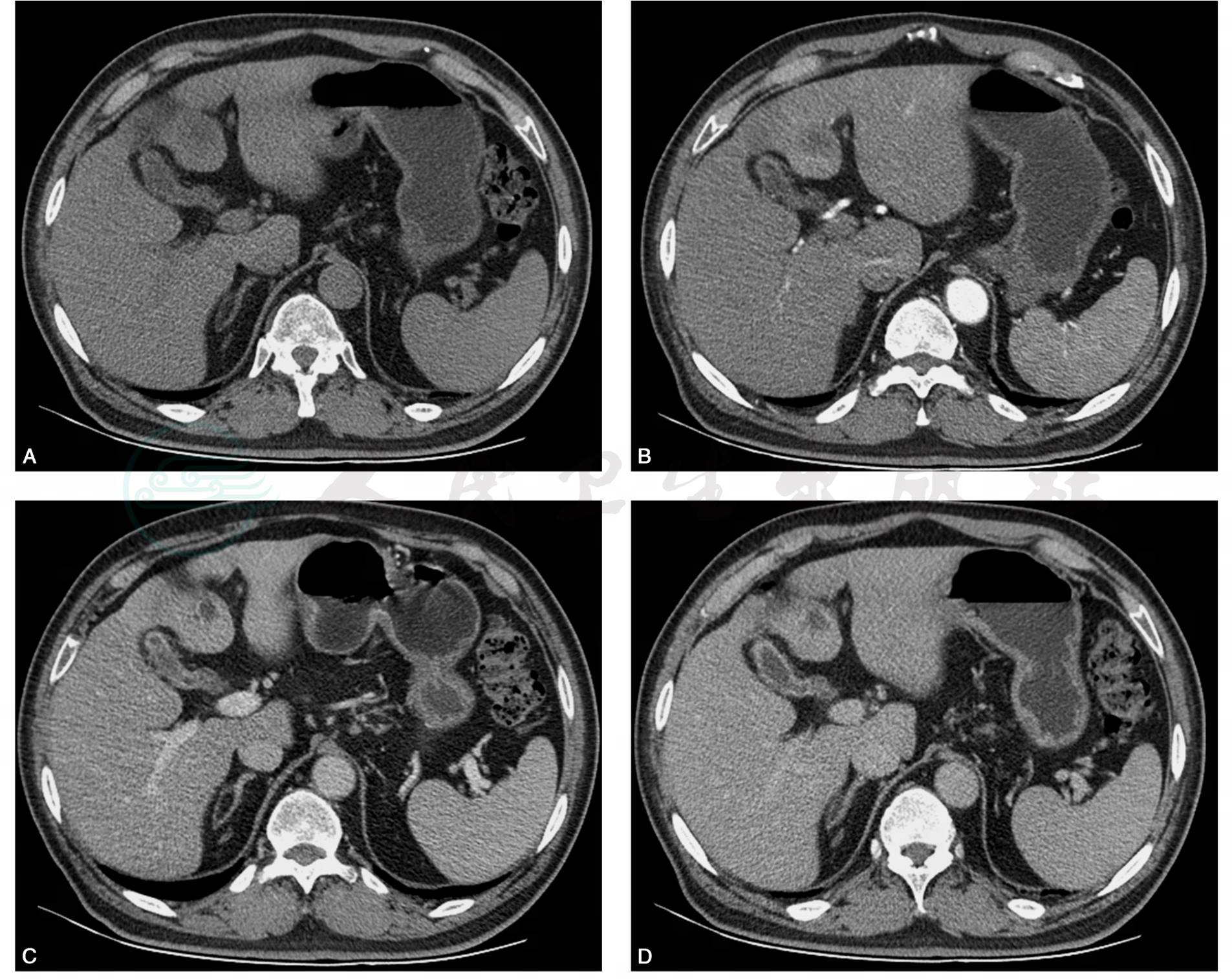
图1 CT增强扫描:肝S4段炎性假瘤。平扫时肝S4段可见稍低密度结节,边界欠清楚,动脉期结节未见确切强化,门脉期结节边缘轻度强化,门脉及静脉期病变呈现缩小趋势
【病例2介绍】
患者,男性,47岁,主诉:自觉乏力3个月,加重半个月。病来患者无发热,无咳嗽、咳痰,无腹痛、腹胀,无血及黑便。既往否认肝炎、结核病史。查体:皮肤及巩膜无黄染,腹软,无压痛,无反跳痛及肌紧张,未触及局部包块,肝脾肋下未及,肝区叩痛(-),移动性浊音(-)。WBC:4.6×109/L。MRI增强检查如图(图2)。
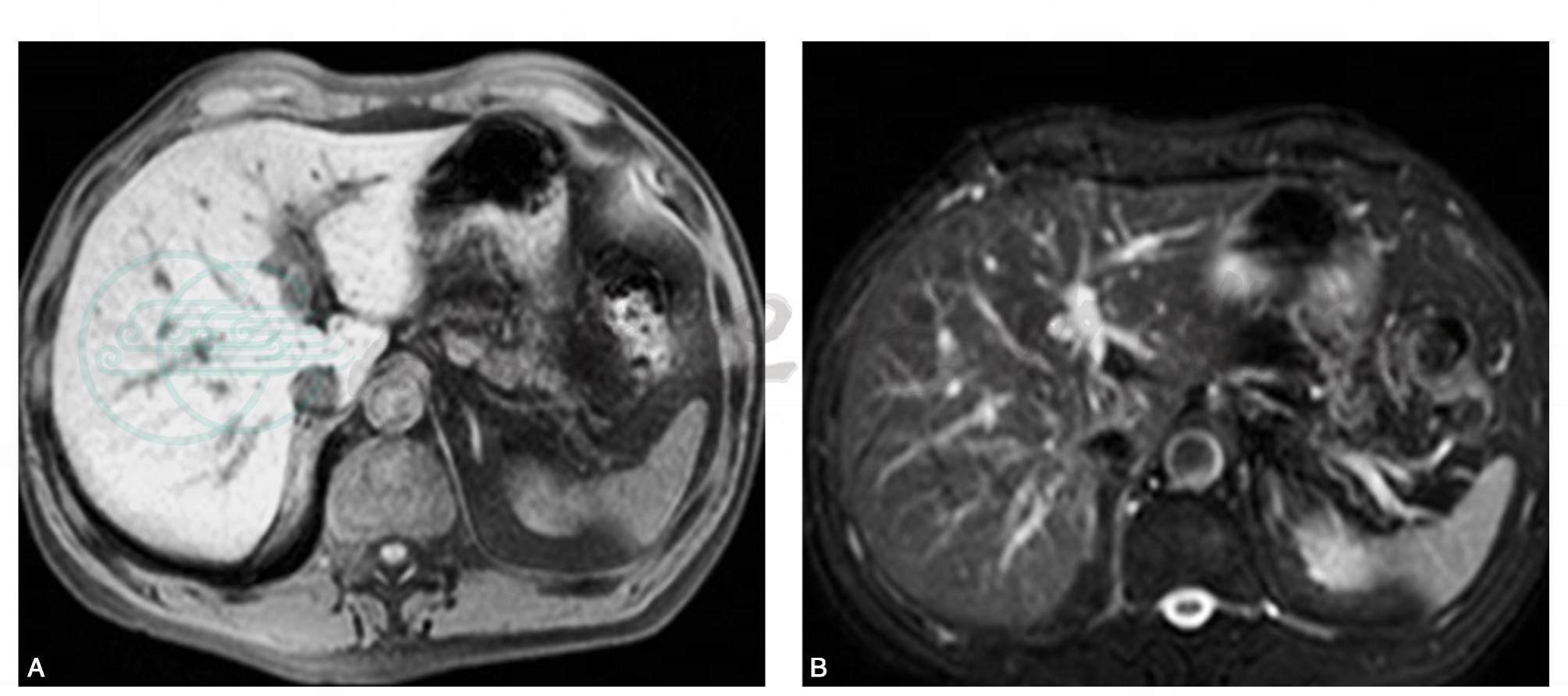
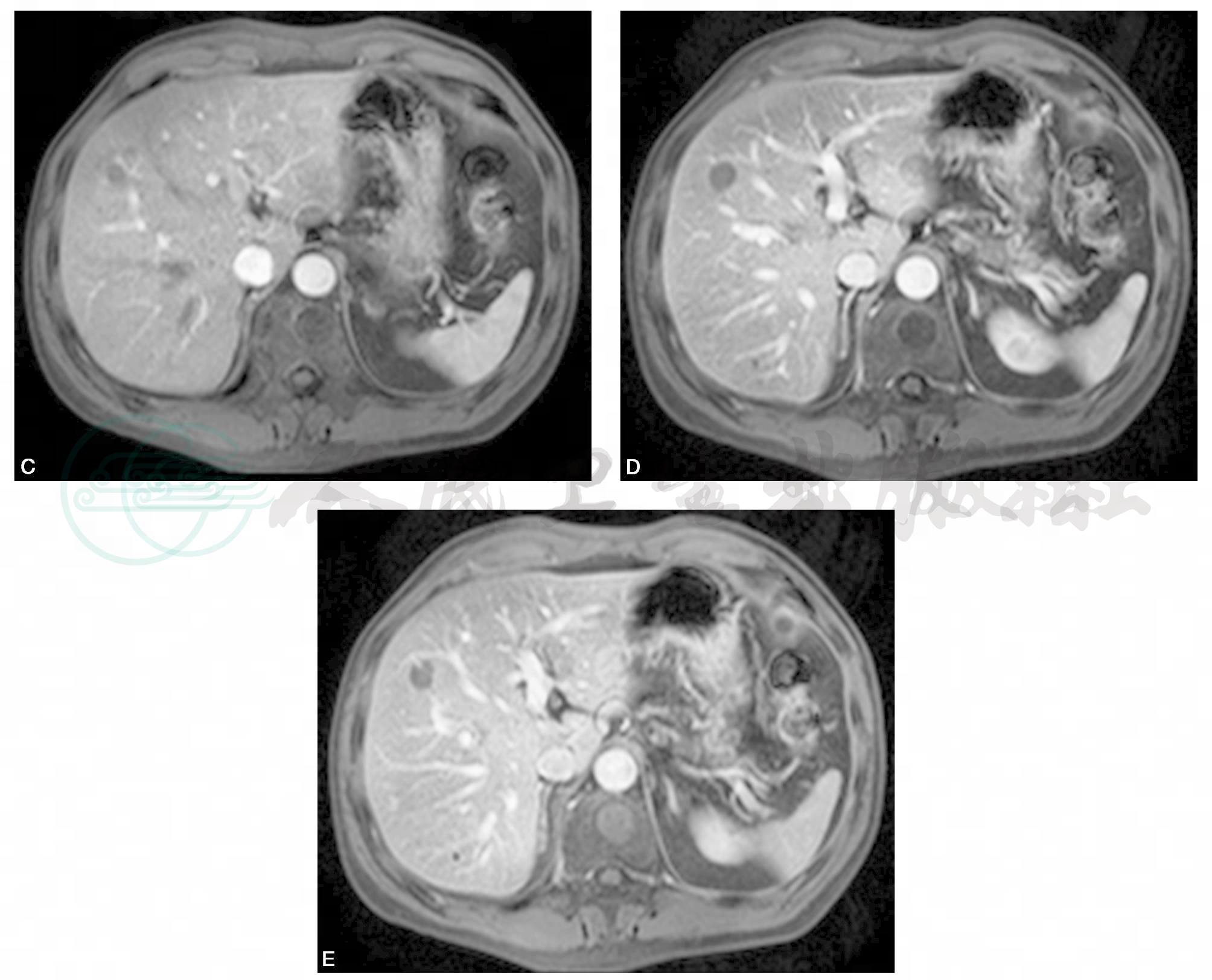
图2 MRI增强扫描:肝脏炎性假瘤。平扫肝S8段见稍短T2等T1信号结节影,增强扫描动脉期结节病变边缘强化,门脉及静脉期仍以边缘强化为主,病变内部未见强化
【诊断】
肝脏炎性假瘤(inflammatory pseudotumor of liver,IPT)(图3、图4)
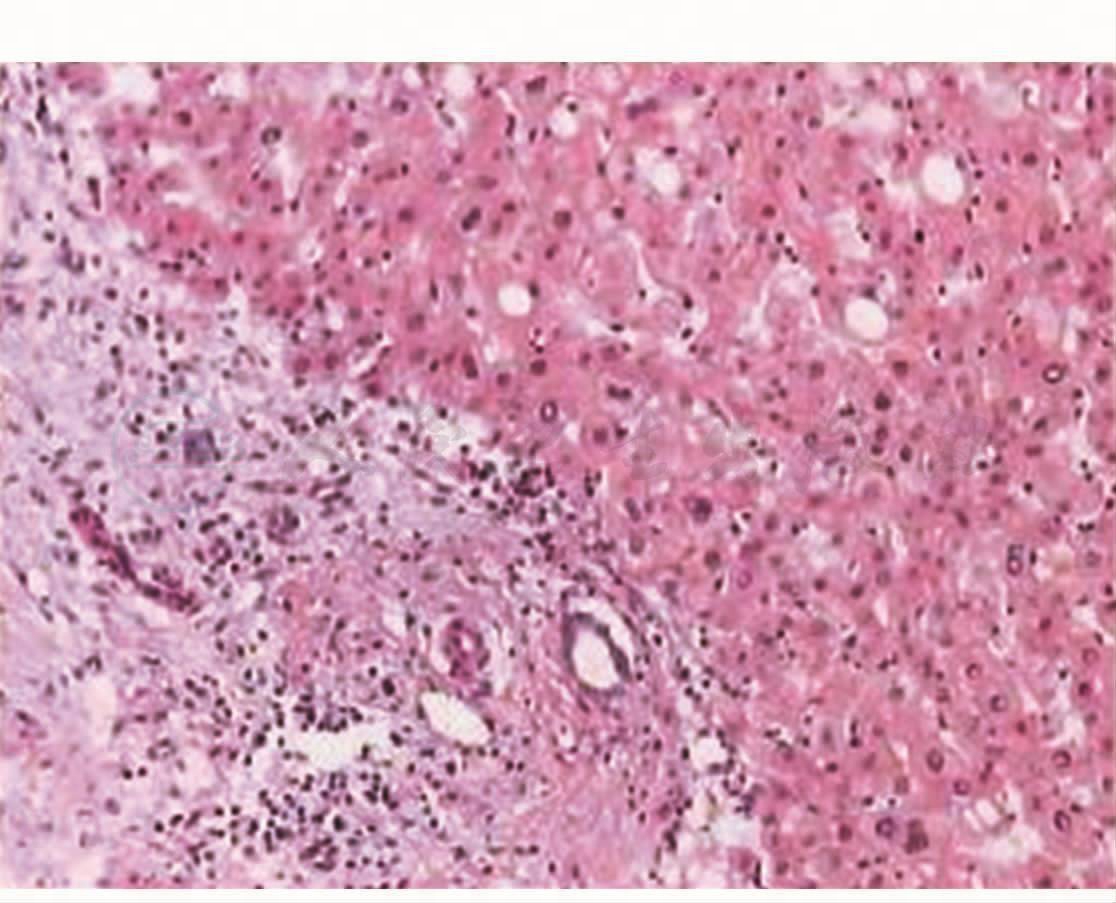
图3 病理回报为肝脏炎性假瘤
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5
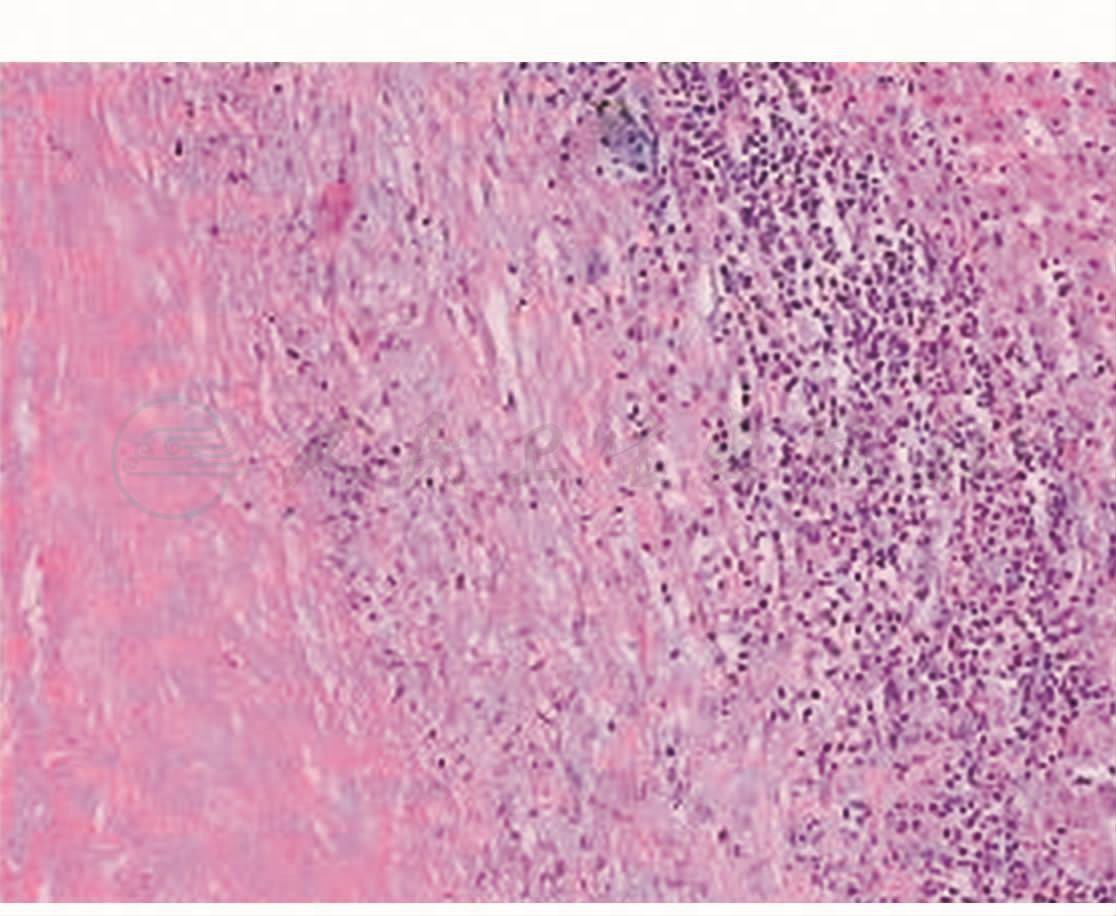
图4 病理回报为肝脏炎性假瘤
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5













