一、概述
骨淋巴瘤是一种淋巴结外的恶性淋巴瘤,可发生于任何年龄,但以中老年人多见,男性多于女性,分为原发性和继发性。原发性骨淋巴瘤是指起源于骨髓淋巴组织而无其他系统病灶,临床少见,目前公认的诊断标准为:①肿瘤首发部位在骨骼;经病理组织形态学和免疫组化证实为淋巴瘤;②临床及其他各种辅助检查未发现其他组织系统有原发肿瘤;③在骨内病灶确诊为淋巴瘤后6个月后才出现其他骨外淋巴瘤病灶;过去认为原发骨淋巴瘤为单骨发病,目前认为单发不能作为原发骨淋巴瘤的诊断条件,发生在单个骨及多骨内的多发病变也可为原发。继发者是指骨病灶为全身病变的一部分,由骨外淋巴组织的恶性淋巴瘤经血行播散或邻近肿大淋巴结直接侵犯所致,通常先出现淋巴结和肝脾肿大,继发性淋巴瘤骨浸润是淋巴瘤结外侵犯的重要部位之一。
在病理学上骨淋巴瘤可以是霍奇金病(Hodgkin’s disease,HD)和非霍奇金淋巴瘤(non-Hodgkin’s lymphoma,NHL)。其中绝大多数为NHL,以B细胞型较多;骨HD少见,而骨原发性HD则更为罕见。文献报道骨NHL中,原发性者以四肢骨多见,中轴骨少见,而继发性则以中轴骨多见。瘤组织在髓腔内广泛溶骨性浸润生长,瘤组织内血管丰富,易见局灶纤维化、透明变性及反应性骨硬化等改变,当瘤细胞穿破骨皮质侵及软组织,则出现软组织肿块及骨膜反应,还可引起病理骨折;另外肿瘤细胞还可产生溶解性细胞素介质,激活破骨性吸收,形成肿瘤通道穿越哈弗管生长,即使在没有广泛骨皮质破坏的情况下,也可穿越骨皮质在病骨周围形成巨大软组织肿块。
临床上原发性骨NHL局部症状重而全身症状轻,多以局部肿痛就诊;继发性则局部及全身症状均较重,出现发热、盗汗、体重减轻等,多伴有全身其他淋巴结和肝脾肿大。发生于脊椎者可产生神经压迫症状,表现为双下肢麻木、截瘫、大小便功能障碍等症状;发生于四肢者则易引发病理骨折。由于骨恶性淋巴瘤病情发展较快,且其临床及影像学表现缺乏特异性,因此早期诊断困难,容易发生误诊。
二、影像学表现
骨恶性淋巴瘤绝大多数为NHL,而HD罕见。骨NHL与HD,原发性与继发性之间影像学表现相似,很难通过单一病灶的表现来鉴别,需结合临床症状、全身各部位多系统检查以及病理检查确认。
(一)X线及CT表现
根据病变部位骨质破坏的形态特点大致可分为4型:①浸润型:主要表现为虫蚀状、蜂窝状骨质破坏,边界不清,病变区内可伴有少许硬化或不规则较高密度影;②溶骨型:表现为不规则大片状溶骨性骨质破坏,边界不清,内见少许泥沙状残存骨,部分骨皮质破坏中断;③硬化型:表现为骨质密度不均匀增高,髓腔变窄模糊,其内见斑点状性低密度骨质破坏区;④囊状膨胀型:表现为不同程度膨胀性改变,病变区出现囊状溶骨性骨质破坏,内见残存骨嵴,骨皮质变薄,部分中断。其中以前两者为多见。
相对于骨破坏病灶来说常有较大的软组织肿块是本病的特点之一,软组织肿块包绕病骨周围生长,内多无瘤骨形成及钙化,肿块范围与骨破坏范围不成比例,有时甚至无明显骨皮质破坏时周围亦有较大软组织肿块形成。骨膜反应程度多较轻,且易发生于长骨病灶,多呈层状或条纹状,偶尔也可见骨膜三角。CT能清楚显示病灶区内骨质破坏改变、骨皮质侵袭程度、骨膜反应、病灶内有无钙化及软组织肿块等,对于上述细微改变的观察优于X线。
(二)MRI表现
多数病灶为T1WI等或稍低信号,T2WI等或稍高信号,主要与病灶内细胞成分较多,含水量相对较少,且淋巴瘤组织中有大量的纤维成分有关。但也可出现均匀或不均匀的长T1长T2信号。肪抑制序列可较好显示骨髓腔受侵犯情况,表现为T1WI低信号及T2WI信号。因此总体来说骨NHL的MR信号缺乏特异性,但T2WI信号不明显增高可提示本病的可能性。发生在脊柱者,受累椎体压缩变扁,但椎间盘的形态及信号保持正常,邻近软组织肿块呈梭形,可向椎管内侵犯,多位于硬膜外,并有包绕硬膜囊呈纵形生长的趋势。增强后多见明显不均匀强化。
三、鉴别诊断
总体来说骨恶性淋巴瘤好发于骨盆、脊柱及股骨,表现为浸润性、溶骨性骨质破坏,骨破坏范围相对较小,在病灶周围常有大范围的软组织肿块形成,骨膜反应相对较少,增强扫描多呈明显强化。以上是其相对特征的影像学特点,主要需与以下疾病相鉴别:
1.尤因肉瘤
患者年龄相对较小,病程短,病变进展迅速,往往伴有发热、白细胞增高等类似于急性中毒性疾病的全身症状。影像学表现为溶骨性骨破坏,边界不清,伴有明显葱皮样及放射状骨膜反应,且常可形成骨膜三角。MR检查T2WI呈较高信号。
2.转移瘤
发生于脊柱者,二者均可累及多个椎体及附件,且相邻间盘多不受累,但溶骨性转移瘤骨破坏边缘多无硬化,更为重要的是转移瘤周围软组织肿块较为局限,很少出现包绕病灶的巨大软组织肿块。如发现原发病灶则更支持转移瘤诊断。
3.骨原发恶性纤维组织细胞瘤
亦好发于中老年人,肿瘤多位于股骨和胫骨干骺端,主要X线表现为边界不清的溶骨性破坏,多无残留骨和周围硬化缘,软组织肿块大小不一,骨膜反应少见。
4.骨髓瘤
多伴有广泛骨质疏松,病灶多呈穿凿样骨破坏,边缘清晰,无硬化缘。累及脊柱者多为连续椎体受累,附件受累较少,不同椎体间病灶大小较为接近,所形成的软组织块范围较小,多围绕椎管发展。
【病例介绍】
男,18岁,2个月前无明显诱因开始腰部疼痛,呈间断性刺痛,放射至右侧髋部。疼痛进行性加重,口服止痛药未见明显缓解。1个月前开始间歇性低热,傍晚尤甚。发病来饮食、睡眠欠佳,体重减轻5kg。
查体:腰椎生理前凸变浅,腰椎棘突旁叩压痛,腰椎活动度明显受限。双腿感觉无异常,髂腰肌肌力(L4,R4),股四头肌肌力(L5,R5),足趾背伸肌力(+),趾屈(L5,R4),肌张力正常,右腿直腿抬高试验35°时出现疼痛,加强试验(+),BCR(L + +,R + +),TCR(L + +,R + +),PSR(L + +,R +),ASR(L + +,R +),屈膝屈髋试验(-),Hoffmann(L-,R-),巴宾斯基征(L-,R-)(图1~3)。
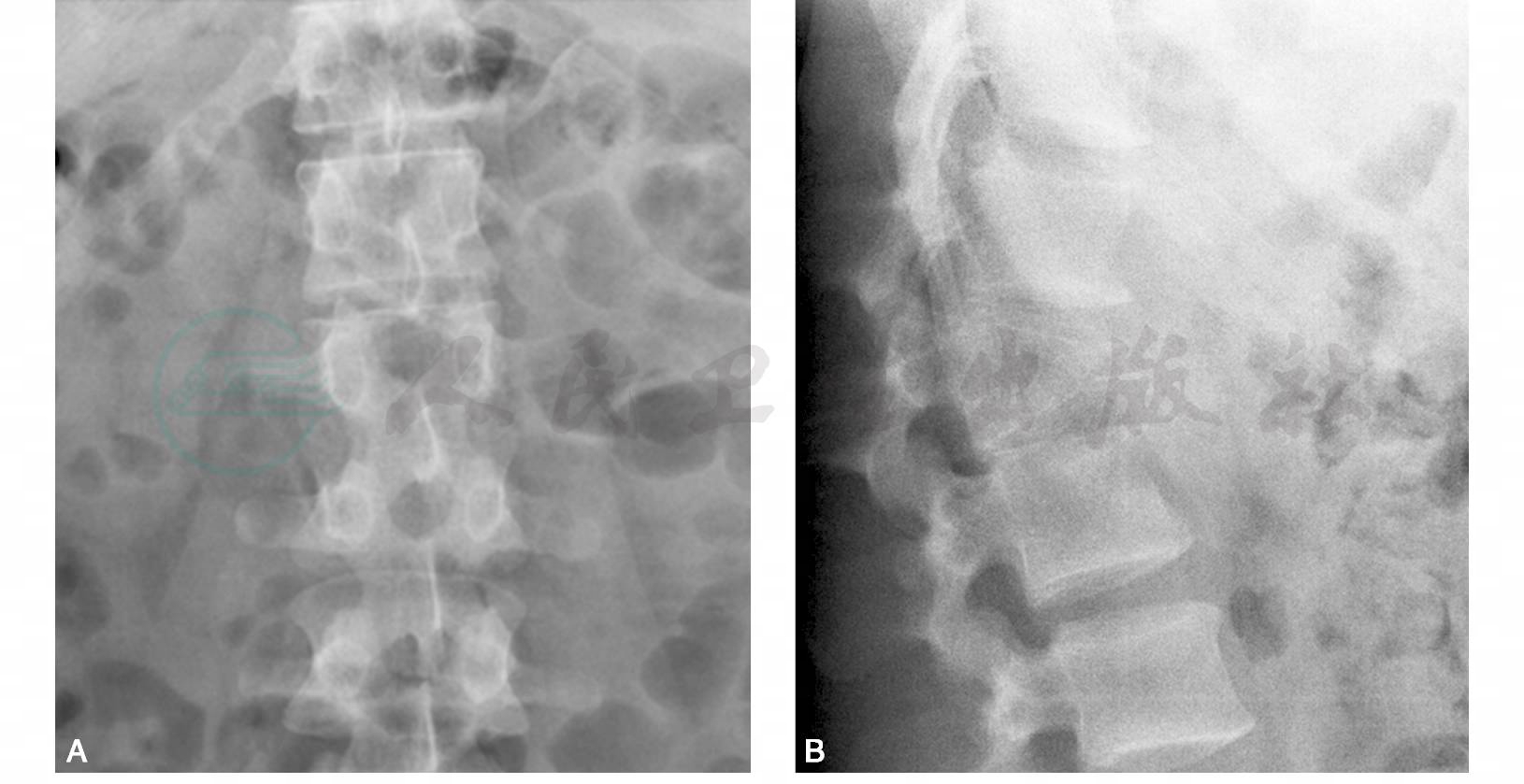
图2 DR:腰1椎体压缩变扁、骨质破坏、密度减低,邻近椎间隙变窄;腰2椎体前缘可见片状低密度缺损区,边界模糊
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5
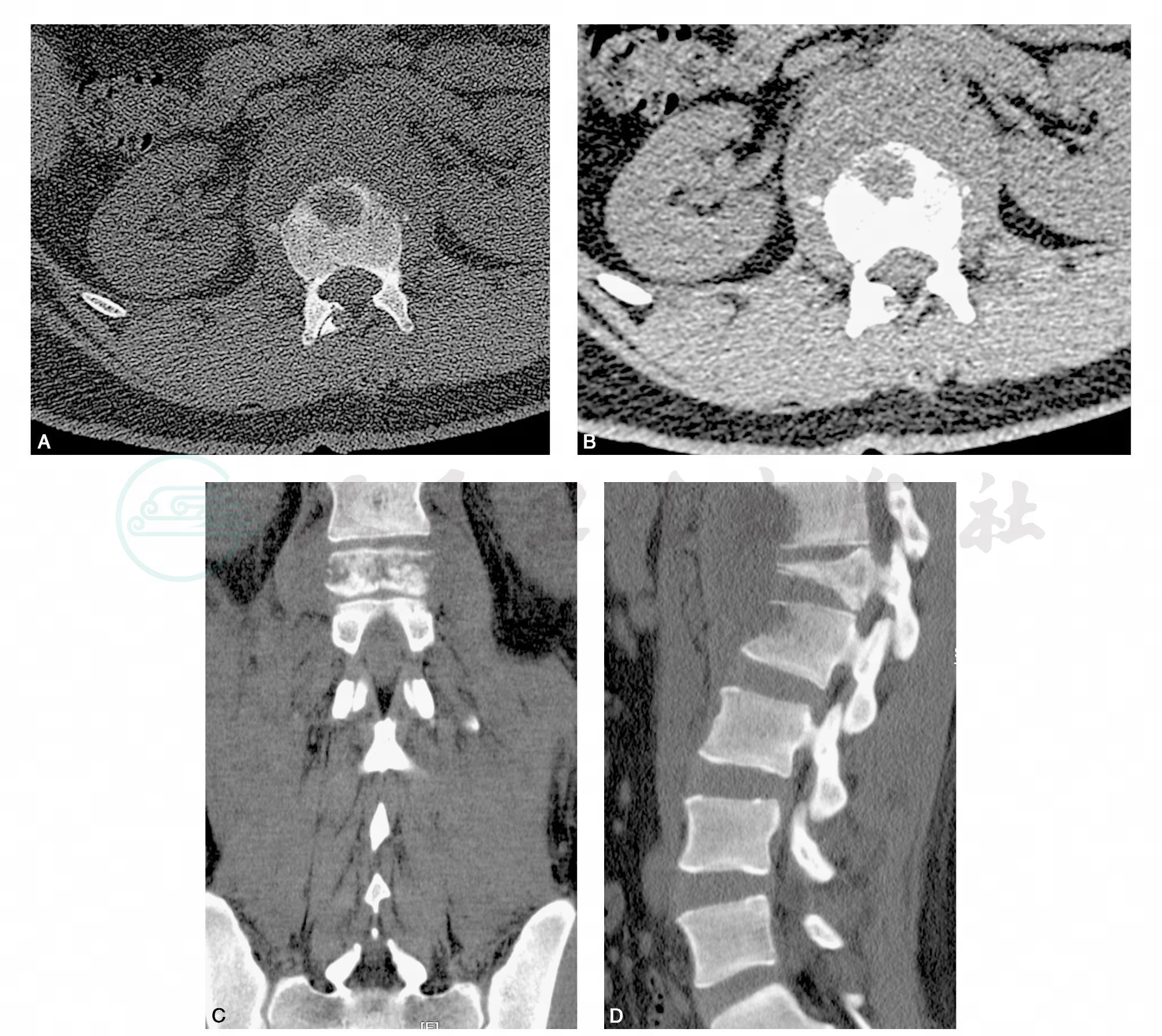
图3 CT:腰1椎体楔形变,周围多发小骨块影,椎体周围可见软组织密度影环绕椎体旁,病灶与双侧腰大肌、双侧膈肌脚分界不清。胸12~腰1、腰1~2椎间隙变窄。腰2椎体前缘可见条状骨性密度影
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5
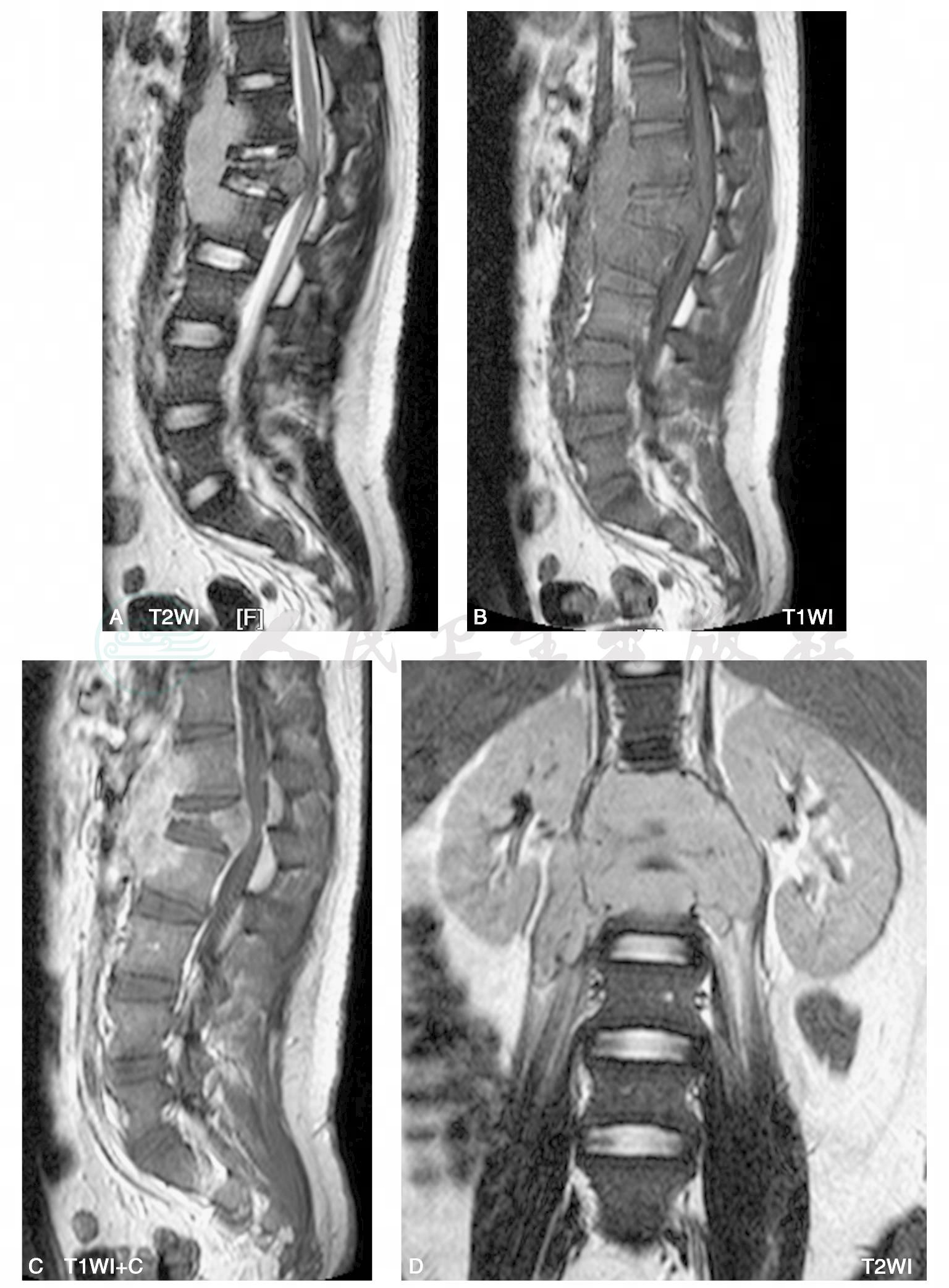
图4 MR:胸腰椎局部后凸,腰1椎体楔形变,腰1椎体信号呈长不均匀等T1长T2信号影,局部后凸椎管变窄,脊髓受压。胸12~腰2椎体边缘可见较大范围等T1长T2软组织影,累及胸12及腰2椎体前部腰大肌呈长T2水肿信号改变。相邻椎间隙略变窄。增强扫描:胸12、腰1、腰2边缘软组织肿块及部分胸12、腰1、腰2椎体明显强化
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5
【诊断】
骨淋巴瘤(图4)
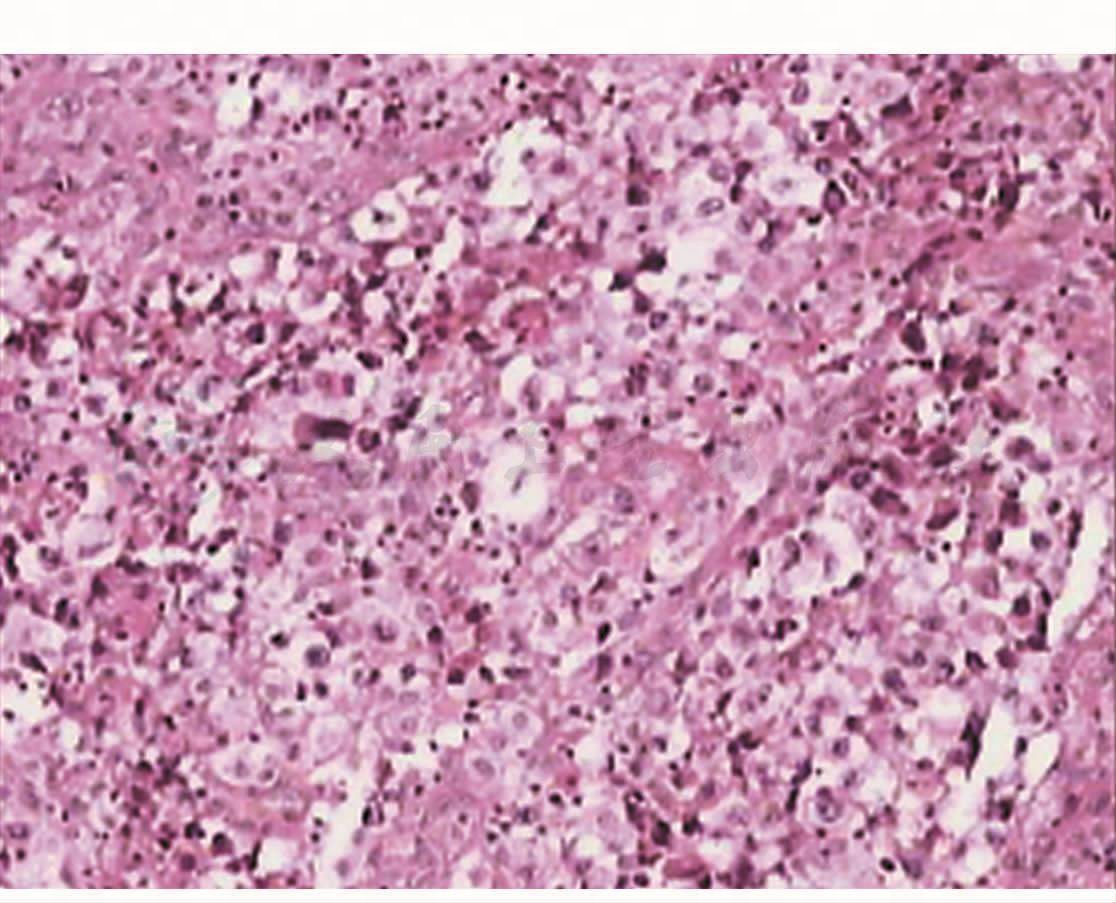
图4 病理:镜下:组织中均见弥漫或巢状排列异型细胞,细胞大小不一,异型性明显。免疫组化: CK(-),EMA(+),Vimentin(+),S-100(灶性+),LCA(+),MPO(-),CD3(+),CD20(-),CD30(+),Tia-1(-),ALK(+),CD117(-),CD10(-),CD68(散在+)。诊断:(腰椎)非霍奇金淋巴瘤,间变大细胞型
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5













