一、空洞型肺转移
【概述】
肺部是转移性肿瘤最好发的部位,以血行转移多见。病灶一般为多发,两肺分布,以中下肺野为多见,病灶多位于肺组织的边缘区域。平片上转移性肺结节空洞发生率约为4%。空洞型转移性癌包括鳞癌和腺癌等,原发部位除肺部外,多由血行转移,鳞癌占1/2~2/3,主来自男性头颈部与女性生殖器肿瘤,其余为腺癌,主要来自胃肠道腺癌、乳腺癌、甲状腺癌、肺癌和腮腺癌等,空洞型转移癌多发空洞常见,分布以毛细血管丰富的末梢肺组织为多,规则形空洞占大多数,呈圆形或椭圆形,薄壁空洞较多,壁厚在5~8mm,也可以表现为厚薄不一,肺门侧的壁较厚,外侧的壁薄;也可出现2.0cm左右的厚壁空洞,空洞内壁多不规则,可见壁结节。空洞性病变倾向于分布在胸膜下或叶间裂下,越靠近胸膜,空洞越小。直径较大的空洞多分布在肺的中带。空洞性转移灶一般与肺内多发实性瘤灶共存,而后者往往远多于前者。当病情好转或恶化时,空洞性转移灶与实性瘤灶同时缩小或增大。
【病理及发病机制】
病理上肺部空洞是肺组织液化坏死经支气管引流排出后形成,肺转移瘤空洞形成机制目前尚不十分明确。有学者认为是由于对原发肿瘤进行放疗或全身药物化疗后转移性肿瘤的细胞被破坏,组织发生液化坏死而出现空洞,空洞也可以是肺部转移瘤趋于缩小或消退的一个阶段,有少数转移瘤在随访复查时发现随着原发灶被切除或行放、化疗可变小或消失。对于一些薄壁空洞,尤其是囊肿样空洞,也有人认为空泡或囊样转移与肿瘤本身分泌黏液及肺泡破裂和终末支气管形成单向活瓣有关,随着原发病灶得以控制,肿瘤黏液减少,气体被吸收,空洞可逐渐变小或消失。
【鉴别诊断】
空洞性肺转移瘤与其他病变主要鉴别点在于其变化快,短期内可见肿瘤增大、增多,有时可在治疗后消失,主要从空洞的部位、大小、洞壁的厚薄、空洞的内容、空洞周围结构的改变、伴发病变及治疗后改变等方面考虑。一般需与空洞性原发癌、肺结核性空洞、Wegener肉芽肿、空洞性肺脓肿、真菌性空洞、炎性假瘤性空洞、肺吸虫性空洞、囊状支气管扩张等相鉴别。
1.肺结核球
空洞大小不一,空洞多呈裂隙样。如空洞偏向肺门侧,有引流支气管,周围有卫星病灶,肺内其他部位合并斑点和索条影,病灶密度不均、可有钙化灶。病变在两肺上叶尖后段和下叶背段较多。
2.囊性支气管扩张
病史常大量咳痰、咯血,囊状病灶沿支气管走行分布,呈葡萄串样,表现较典型。
3.血源性肺脓肿
临床感染症状重,高热,CT像上空洞大小均匀或不均匀、空洞壁多较厚,洞内可有液平、肺内常合并多发斑片和模糊的结节病灶者。
4.肺真菌感染
以曲菌较多见,空洞内壁光整,外缘较模糊,不规则,可合并片状及肿块状影,动态变化较快,需结合临床或痰检确诊。
5.嗜酸性肉芽肿
在细支气管周围有嗜酸性粒细胞为主的肉芽肿病变,形成多发的小结节,上中肺野多见。
6.韦氏肉芽肿
病灶为肺内多发斑片、结节及球形影,部分结节内出现空洞,壁厚薄多不均匀,内壁多不规则,且病变具有多样性、多变性、多发性特点,经有效治疗后空洞壁可变薄或消失,仅残留少量纤维状索条影。多发空洞的形态及位置常发生变化,常在一处消失而在另一处出现,较具特征性。临床上常伴有肾脏或其他多脏器损害。
7.多发肺囊肿
应密切结合病史,肺囊肿合并感染时囊内可见液平面,但肺转移瘤这种征象少见。
二、钙化型转移
【概述】
肺转移性瘤中钙化的发生率极低,文献报道占0.33%,而单发转移瘤中的钙化则更少。究其原因,除本身因素外,还可能与部分钙化被视为良性病变致误诊或漏诊有关。肺转移性钙化常表现为数目较多的小的钙化点,以中下肺野为多;也可以是软组织密度的转移灶内有粗大的钙化斑;也可见团片、条片状钙化;还可见中心点状钙化(“星芒状”钙化)。主要见于骨肉瘤、软骨肉瘤、滑膜肉瘤、骨巨细胞瘤、结肠癌、卵巢癌、乳腺癌、甲状腺癌的肺转移和治疗后的转移性绒癌。转移瘤的组织学结构往往和原发肿瘤很相似,因此肉瘤类肿瘤的转移灶最易出现骨化现象。
【病理及发病机制】
肺转移瘤中钙化发生的机制目前尚不十分清楚,有三种学说。①骨形成不良:见于来自骨肉瘤和软骨肉瘤;②营养不良性钙化:见于来源于甲状腺乳头癌、骨巨细胞瘤、滑膜肉瘤的肺转移及治疗中的肺转移瘤;③黏液样钙化:见于来自胃肠道黏液腺癌的转移。
【鉴别诊断】
钙化往往鉴于良性病变,对钙化性转移的诊断,需结合临床及影像资料及随访,如复查病例后小钙化灶发展为较大的肿块,其内既有软组织成分又有钙化成分。
1.肺结核钙化
可伴渗出、增殖、纤维化、空洞等系列改变。而钙化性转移瘤在动态观察中其数目大小有明确改变,并有原发肿瘤作为有力佐证。
2.尘肺
双肺可见多发大小不等的各种阴影,合并多发纤维索条密度灶和间质纤维化,肺门及纵隔内各组淋巴结增大,部分钙化,胸膜增厚钙化,结合粉尘接触史不难诊断。
3.肺寄生虫钙化
常见为血吸虫病和肺蛭病,二者均有流行病学史。血吸虫卵随血行至肺间质形成“假结核结节”最后钙化,多分布在中、下肺野、中内带;肺蛭病影像一般可出现浸润、结节、多房和硬结钙化阴影,后者多为小于1cm左右圆形结节,散在分布,其内有纤维条。
4.真菌肺钙化
主要见于组织胞浆菌治愈后钙化,表现为多发钙化圆形结节,2~5mm大小,界清,并有活动性肺真菌病史。
5.二尖瓣病变
长期肺循环高压可引起含铁血黄素沉着及钙化或骨化,临床症状和二尖瓣病的心脏大小、形态及肺血变化的改变有助于鉴别。
三、肺炎型转移
肺炎型的转移病灶边缘模糊不清,可局限于肺叶或段,颇似肺炎样浸润阴影,分布在肺周或肺底等,或表现为晕征,即软组织密度结节周围出现毛玻璃影,可全部或部分包围结节。肺炎型转移特征性不大,需与肺炎区别,由于肿瘤病人自身免疫力低下,容易发生肺部感染,放疗后还可出现放射性肺炎,因此明确诊断须靠病理或随访。误诊为肺炎后,抗炎治疗无效,以后部分病灶发展为较大的肿块亦可怀疑为肺炎型转移。肺炎样转移的产生机制可能为癌结节浸润生长,结节周围出血或伴癌周阻塞性炎症所致(晕征)。对于转移瘤来说可能代表瘤周出血,见于原发或继发性出血性肿瘤(以血管肉瘤及绒癌最易,可能系新生血管壁脆弱而易破裂) ;或代表肿瘤的细胞浸润,即类似细支气管肺泡癌沿完整的肺泡壁向肺内蔓延,表现为含气间隙的病变。晕征应与以下病变相鉴别:肺结节出血;感染性结节包括真菌或肺结核等;非感染性的肉芽肿等。肺出血性感染性疾病:嗜酸性肺炎、机化性肺炎、球形肺炎等。
四、单发肺转移瘤
单发肺转移瘤( solitary pulmonary metastasis,SPM)是肺转移瘤的一种不典型类型,约占肺转移瘤的15%~20%,但其影像学误诊率一直很高。其原发肿瘤多为腺癌或软组织肉瘤等。X线平片和CT影像上可清晰辨认病灶轮廓及其瘤-肺界面影像改变,呈圆形或椭圆形结节,边缘较规则、光整,密度较均匀,无分叶或呈浅分叶,无明显肿瘤样毛刺和棘状突起或锯齿状改变;周围无卫星灶、无明显阻塞性肺炎与肺不张,无胸膜凹陷或肥厚,不伴肺门和纵隔淋巴结肿大。所有病灶在胸部后前位平片上直接显示,不与膈肌和纵隔影重叠。动态观察可出现新病灶,结节可逐渐增多。
当肺部出现单发性结节或肿块时,SPM与原发性肺良、恶性病变的鉴别尤为重要。虽然SPM的CT表现有一些特点,但仅依靠CT表现与二者的鉴别诊断有时仍较困难。对SPM的诊断需注意以下几点:
(1)若患者有恶性肿瘤史,胸部检出的单发结节中约1/4为转移瘤;
(2) SPM之原发肿瘤以结肠癌、肾癌、膀胱癌、乳腺癌较为多见,且若原发肿瘤为鳞癌者,新出现的肺部肿物多为第二原发癌,原发肿瘤为腺癌者,单发转移瘤与第二原发肿瘤的机会各半;
(3)肺部单发性病变位于中下肺野、肺野中内带尤其是胸膜下区域时,SPM的机会增大;
(4)若病变呈圆形或椭圆形,表面光滑,界面清楚,则SPM概率增大,但需与肺部良性病变鉴别,若其形态不规则,有分叶、毛刺、血管集束等征象时不能轻易诊断为原发性肺癌等疾病,亦需警惕SPM;
(5)若肺部单发性病变侵犯邻近支气管,或病变>6cm,则为SPM的机会较小;
(6) SPM亦可出现空洞或钙化,容易误诊为结核或错构瘤;
(7)当肺部发现单发性结节或肿块而患者此前并无恶性肿瘤史时,也要想到SPM的可能性;
(8)单发转移瘤首先与第二原发肺癌相鉴别。二者机会各半,最终需要病理检查。如组织学所见与原发肿瘤相同,多为转移瘤;如果组织学所见不完全相同,尚需观察局部支气管有无受侵,有无原位癌、不典型增生等移行性改变,有上述改变者可为另一原发癌。转移瘤的轮廓多较光整,边缘多无毛刺,但也有少数很难与原发癌鉴别。
五、支气管内膜转移
本型并不少见,一般较小而局限,有时原发癌肿或肺内转移均不明显。影像表现为局限性支气管壁的增厚、支气管狭窄或梗阻,合并阻塞性肺炎或肺不张,CT可见支气管内膜圆形结节转移灶。此时难与原发支气管肺癌相鉴别。原发癌常为肾癌、乳腺癌和直肠癌。支气管内膜转移途径:通过吸入肿瘤细胞、淋巴或血行直接播散转移至支气管壁;淋巴结或肺实质内的肿瘤细胞沿支气管树生长,并突破支气管壁形成腔内病灶。
六、自发性气胸
肺转移瘤并发气胸罕见,5%肺转移会并发气胸,偶见于肉瘤引起的转移,如成骨肉瘤和滑膜肉瘤等。骨肉瘤患者一旦发生自发性气胸应要高度警惕肺转移。CT表现为肺外围弧形透亮影,内无肺纹结构。多可显示肺内转移灶,且多在肺外围。其发生机制可能与原发肺癌引发气胸相似,即;①肺表面的转移瘤液化坏死,发生穿孔,与胸膜腔相通形成气胸;②较大的支气管黏膜下转移影响气道,形成活瓣致管腔不全阻塞,远端肺泡过度膨胀破裂形成气胸。诊断本病时应除外肺本身因素引起的气胸,如各种原因所致肺气肿及医源性气胸等。
典型肺转移瘤可根据CT表现特征,结合病史作出诊断,对具有原发恶性肿瘤病史者,尽管肺内结节为非典型表现,也应首先考虑转移瘤;对无明确病史,肺内结节不典型时(如单发结节、结节内含有钙化及结节周围晕圈征等),应在对症治疗的同时积极行经皮肺组织穿刺病灶活检,以尽早确诊。总之,不典型肺转移瘤具体表现形式多样,应注意以下几点:①除孤立型肺转移外,大多数类型均可伴发典型转移瘤;②空洞型肺转移:多见于腺癌,空洞壁多薄而均匀;③钙化型肺转移:多见于骨、软骨肉瘤、结肠癌,钙化形态无显著特殊性;④肺炎型转移:类似肺炎,较难鉴别,需穿刺及随访确诊;⑤当有原发肿瘤,尤其是肉瘤时,一旦患者发生自发性气胸,应想到肺转移的可能性;⑥腺癌发生不典型肺转移的概率明显高于鳞癌。充分了解这些特点,对临床诊疗有较重要的意义。
【病例1介绍】
患者男,71岁,因全程无痛血尿2年入院,膀胱镜检查取病理考虑膀胱尿路上皮癌,行经尿道膀胱肿瘤电切术,术后间断出现无痛肉眼血尿,1年后患者出现胸闷、咳嗽,痰中带血入院复查,胸部CT平扫发现双肺多发结节,给予系统化疗,后随访胸部CT发现胸部结节较前体积增大、数目增多,部分结节较前有空洞形成,部分空洞较前增大。经痰涂片找到癌细胞(图1)。
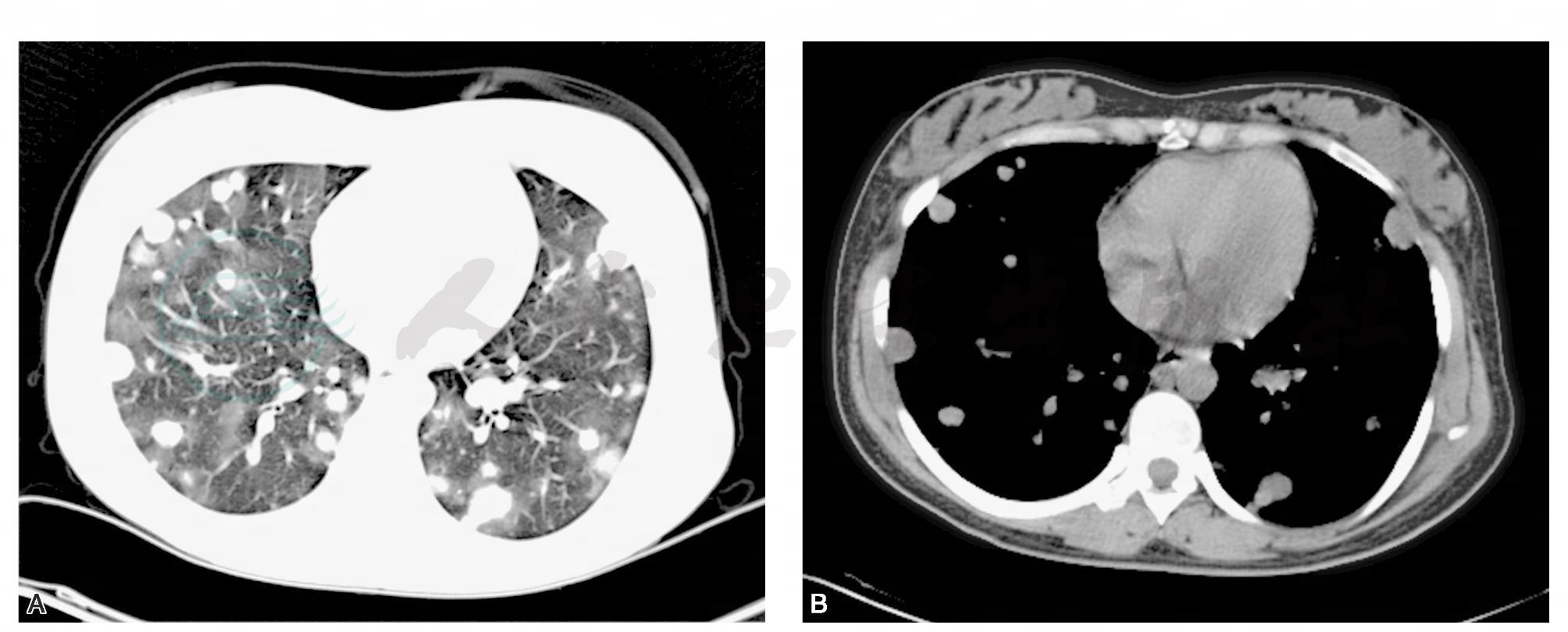
图1 肺窗示双肺内散在类圆形结节,以双肺外带居多,边界较清楚光滑,结节周围可见模糊的毛玻璃密度影,即“晕征”。相同层面纵隔窗两肺见弥漫性结节,显示略小于肺窗,毛玻璃密度影未显示
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5
【诊断】
尿路上皮癌空洞型肺转移。
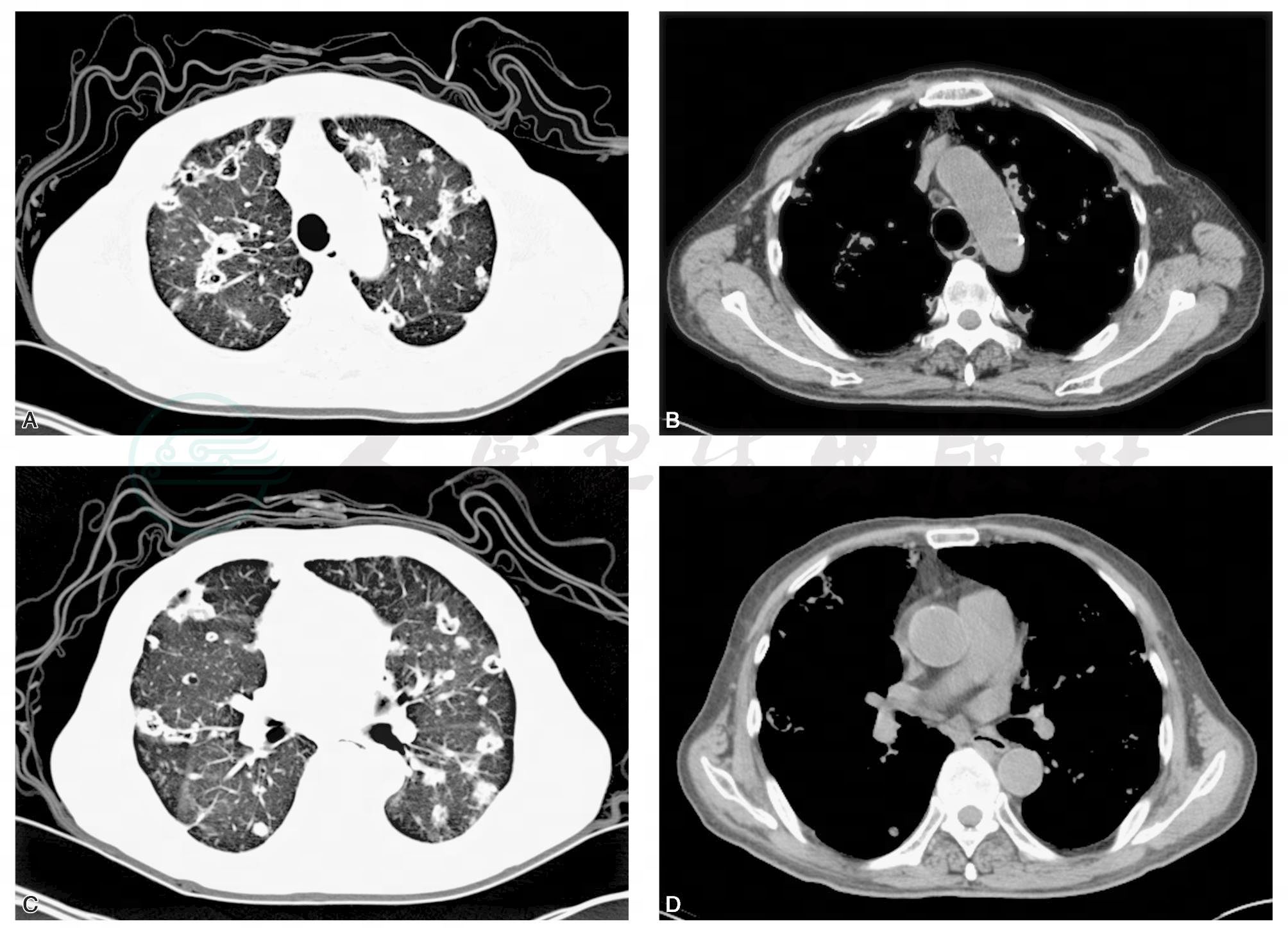
图2 肺窗示双肺内散在多发空洞样病变,壁薄厚不均,大部分为薄壁空洞或偏心性空洞,空洞内似见壁结节,空洞外见多发毛刺及条索影。相同层面纵隔窗显示范围明显小于肺窗;肺窗示双肺内除空洞外,还可见较多类圆形结节,边界清楚,病变以外带明显;双肺内结节及空洞均呈软组织密度
引自:主编:.疑难病例影像诊断评述.第1版.ISBN:978-7-117-16817-5
【病例2介绍】
患者女,27岁,哺乳期。患者自然产一女婴,产后6个月阴道淋漓流血,干咳1周余,查体:患者贫血貌,阴道前壁可见直径约1cm的紫蓝结节,实验室检查:血HCG:914mIU/ml,盆腔彩超显示宫腔内实性肿物,CDFI血流丰富,盆腔内游离积液2.5cm。胸部CT显示双肺可见弥漫大小不等的结节,结节周围可见毛玻璃密度环。住院期间患者突然出现大量咯血,血氧饱和度骤降,抢救无效死亡(图2)。
【诊断】
绒癌肺转移













