病情介绍
患者,男性,53岁。因“乏力、纳差、消瘦3个月”于2010年11月25日就诊于笔者医院。入院前3个月无明显诱因出现乏力、纳差、体重减轻,体重下降约5kg,有咳嗽,咳黄白色黏痰,痰不易咳出,伴有夜间发热、盗汗(未测量体温)。就诊当地医院,行胸透检查未见明显异常。经治疗后(具体用药不详),咳嗽、咳痰症状好转,但其他症状无缓解。既往史、个人史、婚育史、家族史均无特殊。否认药物、食物或其他特殊过敏史。
体格检查:T 36.7℃,P 88次/分,R 22次/分,BP 120/75mmHg。意识清楚,巩膜无黄染,全身浅表淋巴结未见肿大。心率88次/分,律齐,A2>P2,心尖部可闻及3/6级收缩期吹风样杂音。腹平软,无压痛、反跳痛。直肠指诊:直肠黏膜光滑,未触及肿物,无压痛,指套退出无血染。双下肢无水肿。
入院诊断:消瘦原因待查:消化道肿瘤?肺结核?
辅助检查:除血沉89mm/h、CRP 63.00mg/L、生化全套中几项异常外[总蛋白(TP)57.5g/L,白蛋白(ALB)25.9g/L,白球比例(A/G)0.82,胆固醇(CHOL)2.24mmol/L],其他检查(AFP+CA199+CEA、输血前普查、粪便常规+OB、血抗结核抗体、PPD试验等)均无异常发现。腹部B超:右肝囊肿,副脾,左肾小结石,右肾囊肿,前列腺钙化灶;肺部CT:左下肺少许阴影,考虑慢性炎症。
重要提示
1.老年男性,起病缓慢,病程长达3个月。有类似结核中毒症状,如咳嗽、低热、畏寒、盗汗、乏力、食欲减退、消瘦等,但胸片未见异常。
2.体检有心脏杂音,入院前未行进一步检查。
3.血象增高,血沉、C-反应蛋白升高。
4.第一次超声心动图仅二尖瓣增厚伴关闭不全等,第二次发现心瓣膜有赘生物形成。
入院当天下午出现发热,伴畏冷、寒战,体温达38.3℃,予急查血常规:WBC 7.4×109/L,N 82.4%,Hb 92.0g/L。因有咳嗽、咳痰,考虑呼吸道感染可能,予左氧氟沙星抗感染,并申请肺部CT、心脏彩超等检查。经治疗体温逐渐降至正常,次日未发热,心脏彩超回报二尖瓣增厚伴关闭不全(反流Ⅱ~Ⅲ度)左心室整体收缩功能正常低限(风湿性心脏病可能)。追问病史,患者诉有双膝关节疼痛病史10余年,未予重视和检查,结合心脏彩超和肺部CT报告,考虑到风湿性心脏病、亚急性感染性心内膜炎的可能。入院后第3天再次发热、寒战,体温升高到39.0℃。急查血培养,改用哌拉西林钠-他唑巴坦钠抗感染,体温下降至正常,12月1日血培养结果回报:D群链球菌,药敏:头孢吡肟、头孢噻肟、万古霉素敏感;由于未明菌血症的来源,当天复查了心脏彩超,发现二尖瓣前后叶见强回声团块影,较大者位于前叶,大小约7mm × 6mm,考虑为赘生物(图1)。至此诊断基本明确,次日转入心脏外科继续后续治疗。
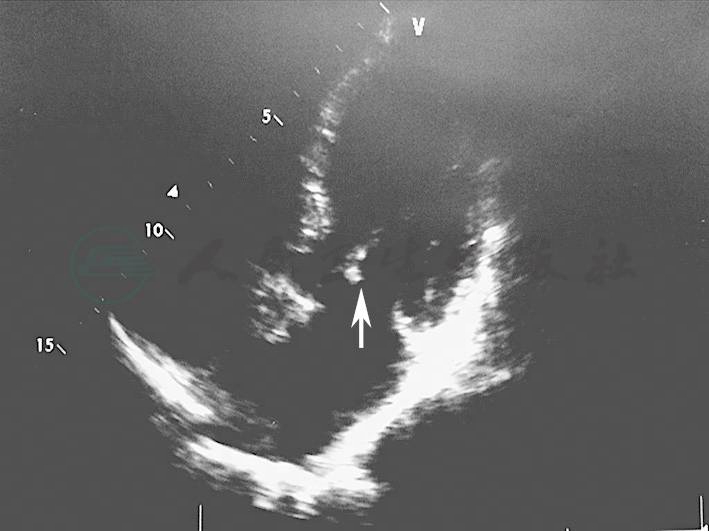
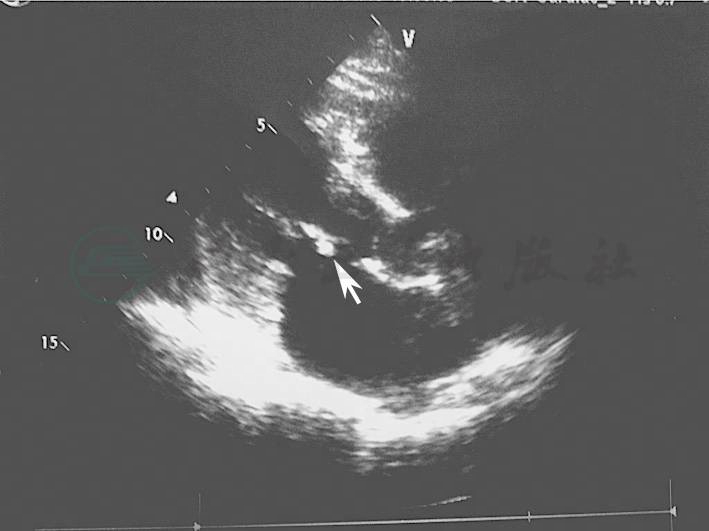
图1 二尖瓣前后叶见强回声团块影,较大者位于前叶,大小约7mm × 6mm,考虑为赘生物
手术治疗和转归:在心外科经过10天抗感染等术前准备,查心脏远达片(图2)提示心脏轻度增大,双肺未见明显实变。于12月13日,行二尖瓣机械瓣置换和赘生物清除术,术中心内探查见二尖瓣呈感染性心内膜炎病变,瓣叶及瓣环周围赘生物形成,并导致瓣叶中重度关闭不全,予切除病变瓣膜,充分清除赘生物,予植入双叶机械瓣置换,术后正规使用抗生素3周,病理回报:送检二尖瓣表面见赘生物形成,镜下赘生物由纤维素、血小板组成,内有淋巴细胞、中性粒细胞浸润,基底部见肉芽组织。上述改变呈感染性心内膜炎(图3)。其后复查胸片、心脏彩超及血常规、生化等均未见明显异常,12月28日出院,随访至次年5月,身体恢复良好,未再发热。
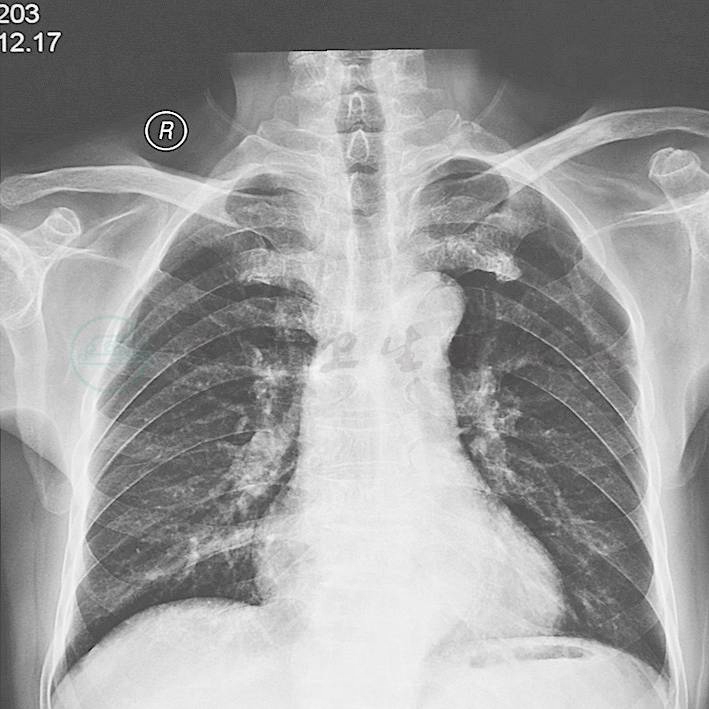
图2 心脏轻度增大,双肺未见明显实变

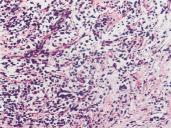
图3 送检二尖瓣表面见赘生物形成,镜下赘生物由纤维素、血小板组成,内有淋巴细胞、中性粒细胞浸润,基底部见肉芽组织
最终诊断:风湿性心脏病瓣膜病变,二尖瓣关闭不全,亚急性感染性心内膜炎。













