病情介绍
患者,男性,67岁。主因“食欲缺乏10天,发热3天,呼吸困难7小时,意识障碍3小时”于2011年5月31日6时入院。10天前纳差,面色苍白,消瘦,稍有气短,活动后加重,于笔者医院肿瘤科门诊就诊,查血常规:Hb 45.8g/L;胸片:双肺间质性改变,建议住院治疗,家属拒绝,于门诊输血后好转回家。3天前出现发热,T 38.3℃,伴咳嗽,咳浅黄色痰,量不多,在当地卫生所静点头孢曲松治疗,病情好转不明显。7小时前呼吸困难,窘迫,持续加重,伴有意识模糊,轻度昏迷,四肢不自主运动,发热,最高38.5℃,送入笔者医院急诊科。血常规:Hb 68.8g/L,HCT 21%,生化:ALB 23g/L;动脉血气:pH 7.29,PCO2 17mmHg,PO2 139mmHg,BE -18mmol/L,患者病情危重,经初步处理后收入急诊ICU。既往:冠心病10余年,贲门癌放疗术后1年。
体格检查:T 36.3℃,P 120次/分,R 39次/分,BP 80/40mmHg,嗜睡状态,贫血貌,皮肤、黏膜、眼结膜苍白,四肢末梢湿冷,胸前皮肤可见皮肤花斑,双侧瞳孔正大等圆,直径4mm,对光反射灵敏,颈静脉无明显怒张,耸肩样呼吸,双肺呼吸动度一致,双肺腋中线以下叩诊实音,双肺可闻及哮鸣音,叩诊心界不大,心率120次/分,节律不规整,频发期前收缩,心音弱,各瓣膜听诊区未闻及病理性杂音,腹软,肝脾肋下未触及,双下肢轻度指凹性水肿。
辅助检查:血常规:WBC 8.92×109/L,N 66.10%,Hb 68.8g/L,HCT 21%,生化:ALB 28.1g/L,UREA 1.63μmol/L,ALT 28U/L,AST 16U/L,CK 34U/L,CK-MB 15U/L,TnI 0.8ng/ml。血乳酸3.5mmol/L。肺部CT见图1。
双肺间质纤维化伴炎症,胸腔积液,纵隔内多个淋巴结影,心影增大,食管下段近贲门处管壁稍厚;腹腔CT:左肾低密度影,囊肿不除外,少量腹腔积液;头颅CT:老年性改变,双侧基底节区、辐射冠及背侧丘脑多发腔隙性脑梗死。心电图:窦性心律,Ⅰ、aVL、V4~V6导联ST段压低,T波倒置,aVR导联ST段抬高0.3mm(图2)。
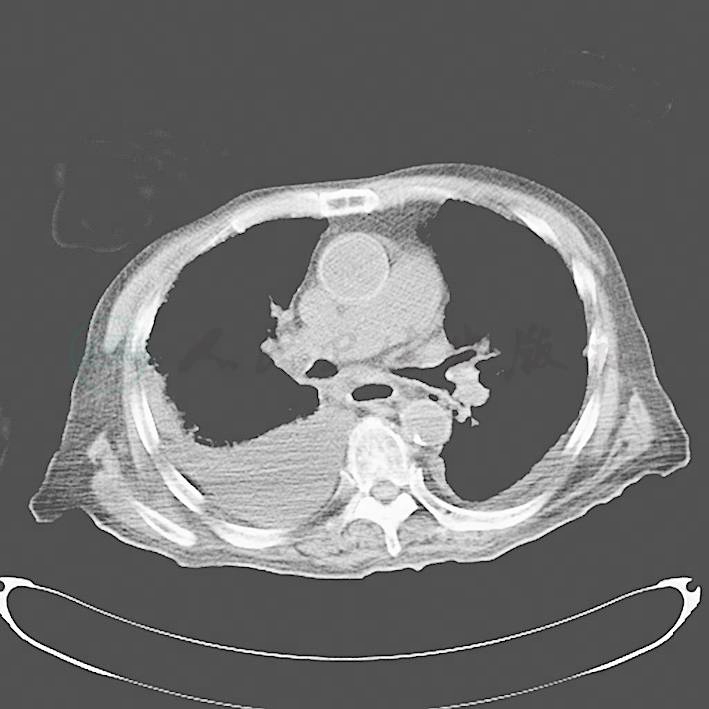
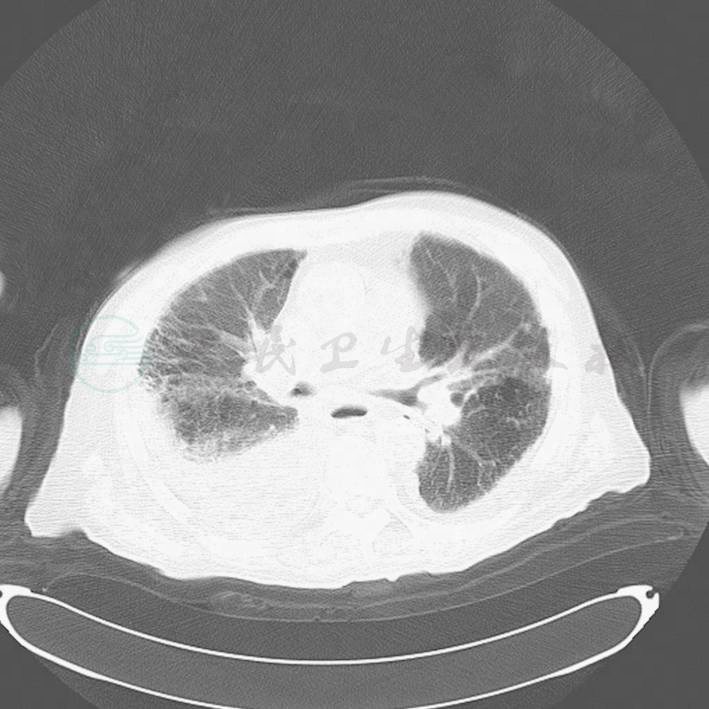
图1 入院时的胸部CT,肺间质纤维化伴渗出,右侧胸腔积液
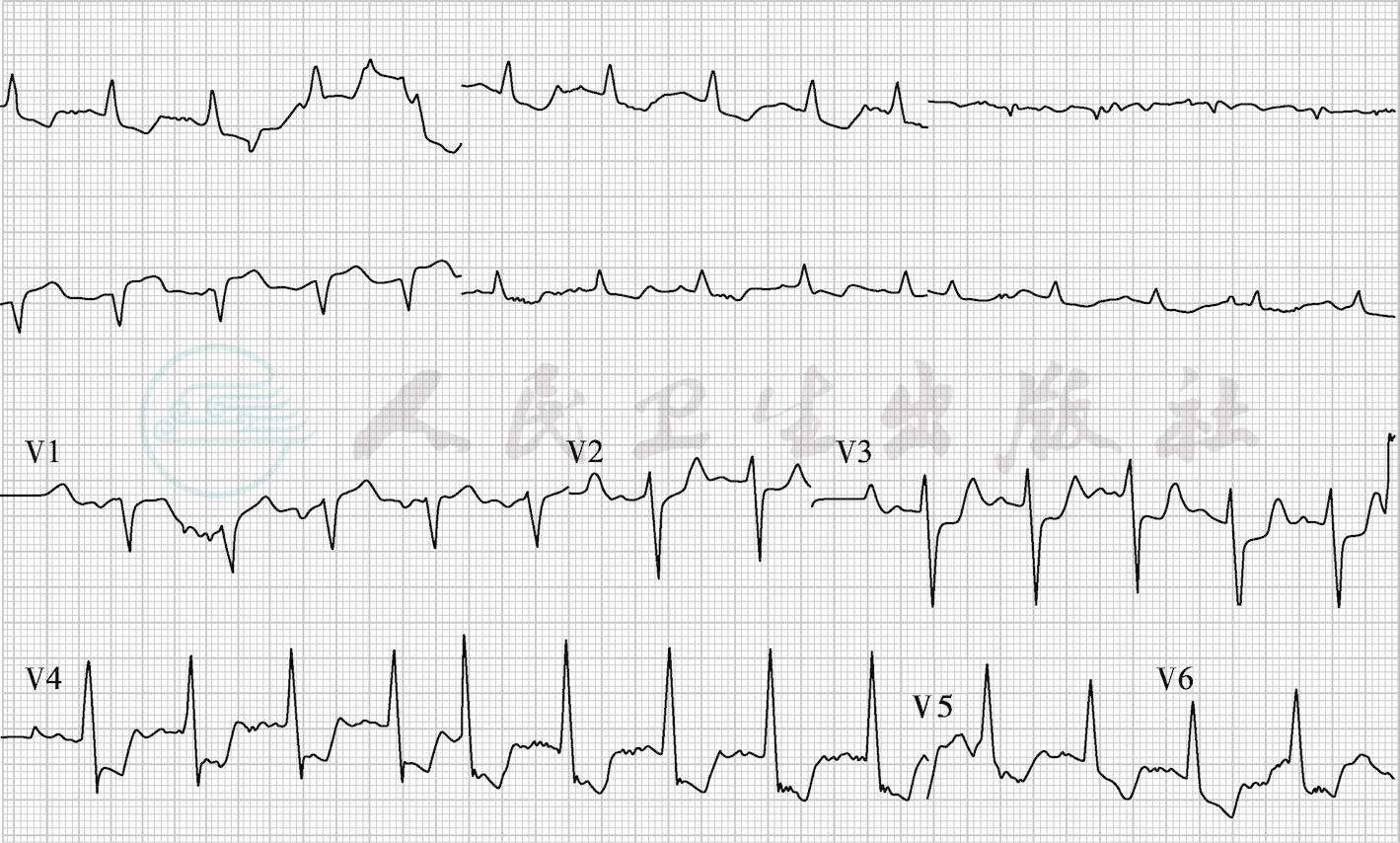
图2 入院30分钟心电图,可见aVR导联ST段已经抬高,Ⅰ、aVL、V4~V6导联ST段压低,T波倒置,提示可能存在左主干病变
入院诊断:①感染性休克,肺间质纤维化伴感染,胸腔积液;②代谢性酸中毒;③低蛋白血症;④贲门癌放疗术后,重度贫血;⑤冠状动脉粥样硬化型心脏病,缺血性心肌病;⑥双侧基底节区、辐射冠及背侧丘脑多发腔隙性脑梗死。
重要提示
1.老年男性,既往贲门癌、肺间质纤维化,消瘦、进行性呼吸困难加重为主要表现,合并休克,此次发病急、进展快,病情危重。
2.患者以肺间质病合并感染收入院,但感染无法解释患者的休克全貌,后发现急性心肌梗死,心源性休克在本次疾病过程中更是主要犯罪事件。
3.患者血压低,中心静脉压高,但由于以右心室心肌梗死、右心衰竭为主,因此对液体负荷仍有很好的耐受性。
入院后给予心电、血压、血氧饱和度监护,抗感染、纠正贫血、补液、抗休克、纠正酸中毒等治疗,患者血氧饱和度持续下降,最低至45%~50%,呼吸困难明显,给予气管插管接呼吸机辅助通气,从气管插管内吸出大量黄色黏痰,经机械通气后经皮血氧饱和度逐渐改善,复查血气:PO2 179mmHg(FiO2 45%);呼吸机条件:模式SIMV + PSV,VT 480ml,FiO2 45%,f 15次/分,PS 16cmH2O,PEEP 5cmH2O。患者入院后无尿,持续动脉压监测示血压70/40~90/60mmHg,于9时30分测中心静脉压27cmH2O,给予去甲肾上腺素0.5μg/(kg·min)持续泵入,维持血压110/65mmHg。患者皮肤花斑好转,尿量50~80ml/h,意识状态好转。再次紧急复查各项指标:WBC 14.79×109/L,N 81.7%,Hb 63.7g/L,HCT 19.95%,PLT 120×109/L,CK 953U/L,CK-MB 105U/L,TnI 18.83ng/ml。因初次心电图aVR导联ST段抬高,再行心电图检查(图3)并加做右心室导联,示RV3~V5导联ST段抬高,抬高不明显。
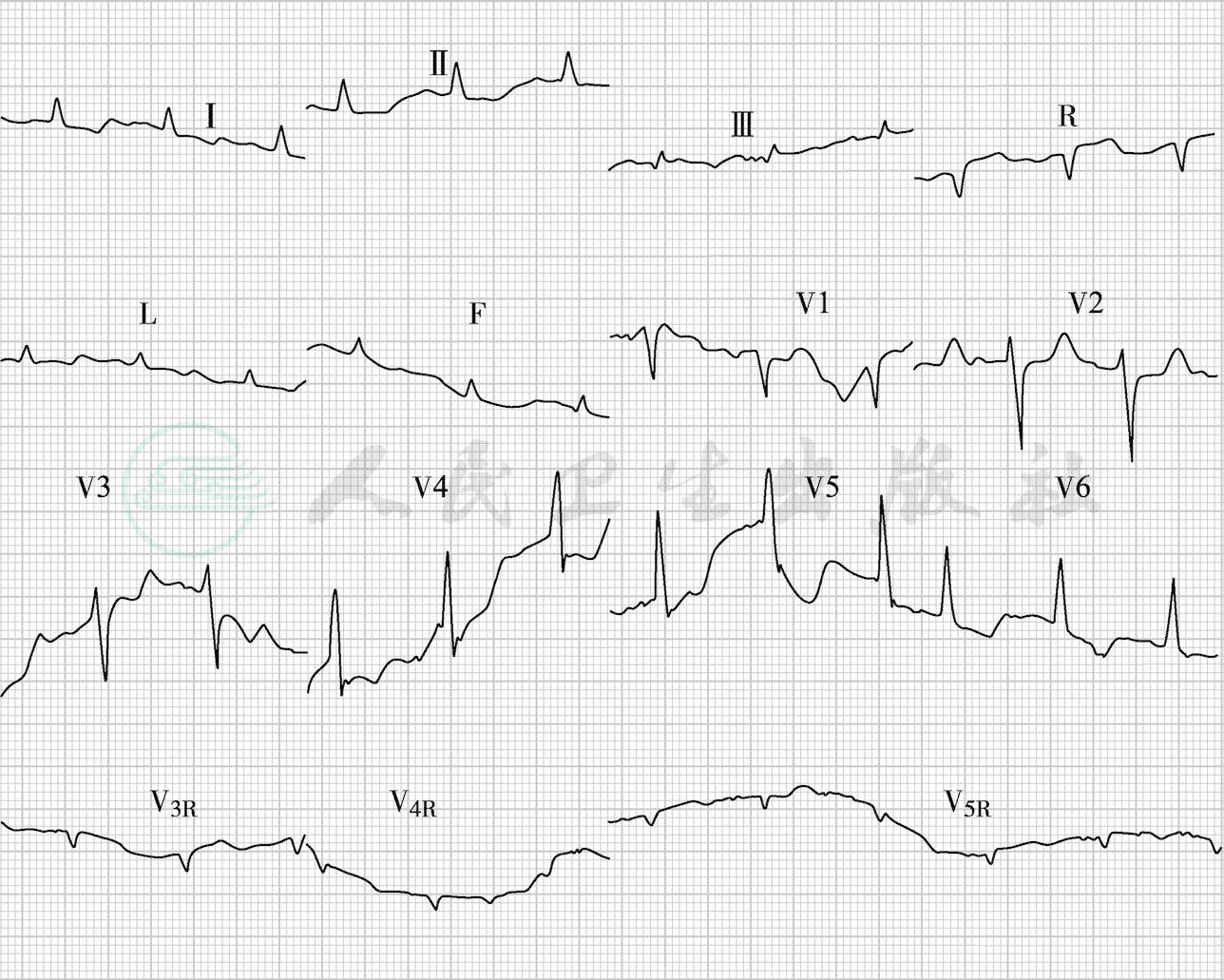
图3 入院3小时心电图,此时aVR导联ST段稍抬高,右心室导联ST段抬高不明显
紧急心脏超声学检查示右心室节段性室壁运动异常,室间隔矛盾运动,三尖瓣反流,考虑为急性右心室心肌梗死、右心衰竭、心源性休克,强化补液治疗,1小时内补充1300ml生理盐水。经积极补液治疗后患者血压得以好转,去甲肾上腺素减至0.1μg/(kg·min),SPO2在90%~93%。查体:肺部听诊无干湿啰音。遂再次补液1000ml,血压升至100/70mmHg,SPO2>94%,动脉血气:pH 7.33,PCO2 24mmHg,PO2 98mmHg,BE -7.0mmol/L。向家属介绍病情,患者因心电图(图4)有动态变化,考虑为急性冠状动脉综合征、多支病变。遂请心脏介入科会诊,考虑行冠状动脉介入治疗,实施再灌注治疗,家属同意行介入手术。术中发现左前降支及右冠状动脉狭窄>90%,分别放置2枚支架,术后患者血压、心率平稳,SPO2>94%。入院第2日16时30分患者突发室颤,给予电除颤、CPR等积极抢救,抢救30分钟,心跳未能恢复。
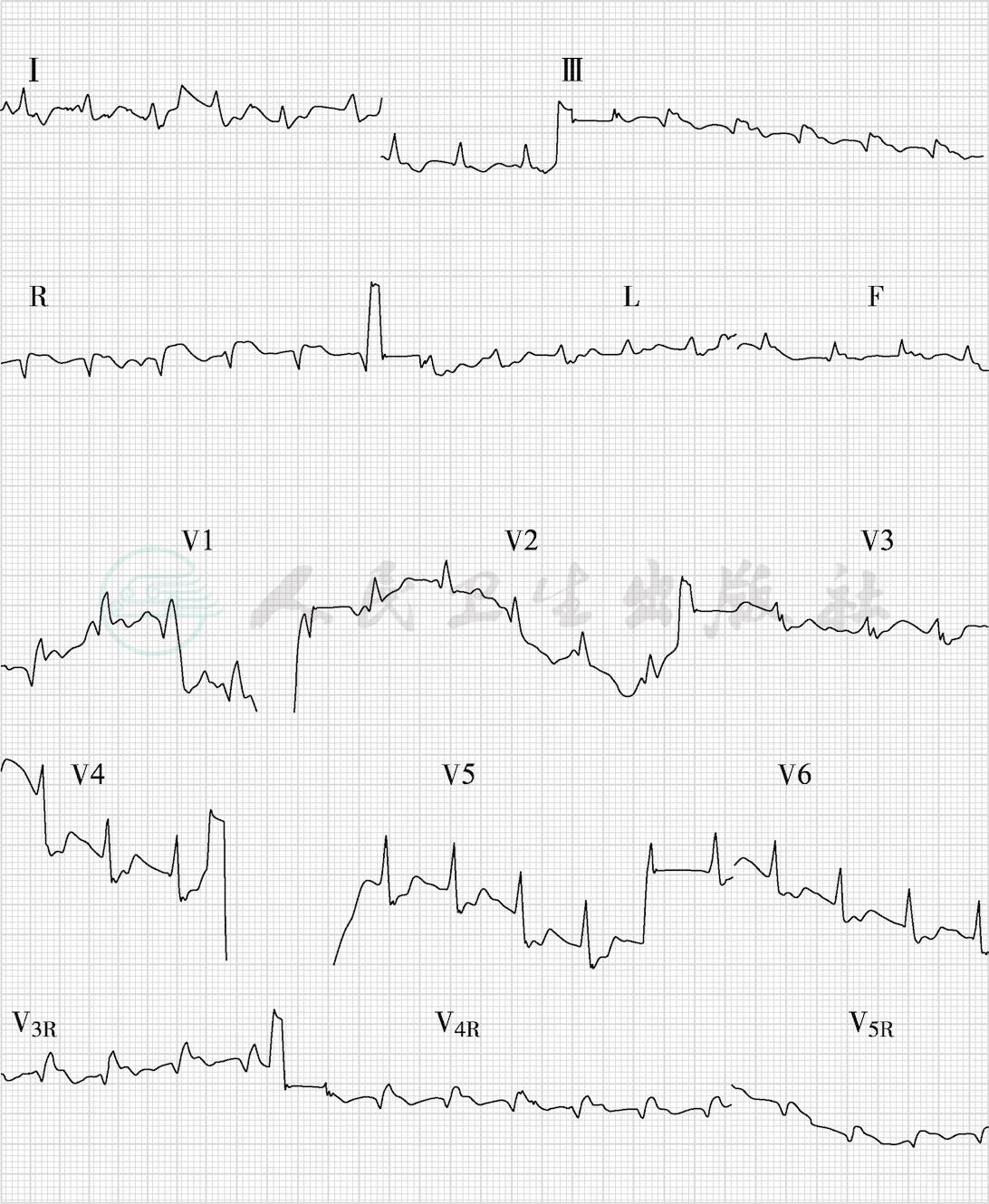
图4 此时aVR导联ST段抬高,右心室导联ST段抬高明显
最终诊断:①冠状动脉粥样硬化性心脏病,急性右心室心肌梗死,心源性休克;②心律失常,室上性心动过速,室性心动过速;③急性呼吸衰竭,肺间质纤维化,肺部感染,胸腔积液;④贲门癌放疗术后,重度贫血;⑤低蛋白血症;⑥双侧基底节区、辐射冠及背侧丘脑多发腔隙性脑梗死。













