病情介绍
患者,男性,33岁,外籍,工程师。因“烦渴、多饮、多尿1天,加重伴意识不清半天”于2011年2月26日入笔者医院急诊ICU。
入院前1天,患者无明显诱因出现烦渴、多饮、多尿,1日内饮水约6.5L,小便次数增加,日10余次,但具体尿量不详,同时伴乏力及间断寒战,无发热,就诊于外院,予输液治疗(具体不详)。半天前上述症状加重且出现意识不清,急来笔者医院急诊。pH 6.898,WBC 24 × 109/L,N 84.44%,Glu 38.9mmol/L,脂肪酶4410U/L,AMY 619U/L,Cr 263μmol/L,血钾5.5mmol/L。CT示脂肪肝征象,胰尾部少量渗出。急诊予以补液、纠正酸中毒、降糖等紧急处置后收入急诊ICU。病来体重剧降2kg。
体格检查:T 36.5℃,P 80次/分,R 25次/分,BP 87/49mmHg。意识不清,刺激肢体有反应,查体不合作。周身发绀,双下肢散在花斑,口唇发绀,双肺呼吸音粗,未闻及明显啰音。心音可,心律齐,未闻及杂音,腹软,无肌紧张,压痛查体不配合,未闻及肠鸣音。
辅助检查:血气分析:pH 7.05,PCO2 14mmHg,PO2 136mmHg,Na+ 121mmol/L,K+ 2.8mmol/L,HCO3? 3.9mmol/L;血常规:WBC 24 × 109/L,N 84.44%,Hb 156g/L,PLT 249 × 109/L;血生化:Glu 38.9mmol/L,脂肪酶4410U/L,AMY 619U/L,CRE 263μmol/L,ALT 23IU/ml,AST 15IU/ml,ALP 183IU/ml,CK 73IU/L,CK-MB 0.8μg/L,TPn-I 0.07μg/L,BNP 124.13pg/ml;尿常规:KET(+),Glu(++++),AMY 2959U/L;胃液潜血:阳性;心电图:正常;胸片:心肺未见明显异常;痰涂片:革兰阴性球菌及革兰阳性球菌。
入院诊断:暴发性1型糖尿病?急性胰腺炎,酮症酸中毒,休克,双肺炎症,急性胃黏膜损伤,上消化道出血,急性肾衰竭,低钠血症,低钾血症等。
重要提示
1.中年男性,起病急,病情重。
2.以“烦渴、多饮、多尿1天,加重伴意识不清半天”为主诉入院,主要表现为暴发性1型糖尿病并发严重感染,多脏器功能衰竭。
3.胸CT示双肺野内可见多发片状高密度影,右侧胸腔积液。
4.痰培养先后示白念珠菌、鲍曼不动杆菌、光滑假丝酵母菌、铜绿假单胞菌;尿培养示念珠菌及假丝酵母菌、屎肠球菌,感染重。
5.患者病程中出现休克、窦性心动过速,心肌酶及BNP一度升高,存在心功能异常且继发于感染,随着感染的控制、原发病的纠正,心功能随之改善。
患者于2月26日入科后全面监测生命体征及血糖,吸氧,并予以胰岛素持续泵入降糖,同时予以多巴胺升压,积极补液抗休克,禁食水、胃肠减压、抑酸、抑酶,纠正电解质及酸碱平衡紊乱,肠外营养支持等治疗。入院当日,患者迅速出现高热,体温高达39.6℃,考虑患者存在胰腺炎、肺炎,故予以美罗培南0.5g,每6小时1次抗感染治疗。
2月27日患者血氧饱和度下降至82%,考虑并发急性呼吸窘迫综合征,立即予以气管插管,呼吸机辅助通气治疗。
2月28日患者仍处于浅昏迷状态,双肺可闻及少量湿啰音,复查血AMY 478U/L,脂肪酶1613U/L,BUN 25.8mmol/L,Cr 339μmol/L,CK 73IU/L,CK-MB 3.4μg/L,TPn-I 0.34μg/L,BNP 535.18pg/ml。因患者肌酐进行性升高且无尿,故开始行CRRT治疗。
经过上述治疗后,3月2日患者体温降至正常,但血压仍需多巴胺持续泵入维持,复查血常规示WBC 13.41×109/L,N 90.04%,Hb 113g/L,PLT 30.20×109/L,复查CK及CK-MB正常,但TPn-I略微偏高,为0.35μg/L,BNP 1504.53pg/ml,心电图提示为窦性心动过速,心率140次/分,考虑患者存在心功能不全且继发于感染,治疗上仍应以控制感染为主,结合患者具有真菌感染高危因素,故在美罗培南基础上加用米卡芬净50mg,每日1次预防性抗真菌治疗;血小板低考虑与感染、CRRT均有关系,予血浆及血小板治疗。
3月3日患者痰培养提示白念珠菌,将米卡芬净加量为100mg,每日1次治疗。
3月4日患者再次出现发热,体温波动于38~38.8℃,血常规示WBC 3.63×109/L,N 79.14%,Hb 80g/L,PLT 14.4×109/L,痰培养提示鲍曼不动杆菌,G试验连续增高2次,肺CT(图1,图2)示双肺野内可见多发片状高密度影,右侧胸腔积液;上腹CT示胰头区脂肪间隙欠清晰,胆囊密度稍高,欠均匀,考虑患者出现重症肺炎,且为细菌合并真菌感染,由于患者存在糖尿病,感染难以控制,故停用米卡芬净及美罗培南,将抗生素调整为头孢哌酮-舒巴坦钠3.0g,每8小时1次,利奈唑胺注射液600mg,每12小时1次,及伏立康唑注射液200mg,每12小时1次治疗,并行气管切开,继续严格控制血糖及行CRRT等治疗。
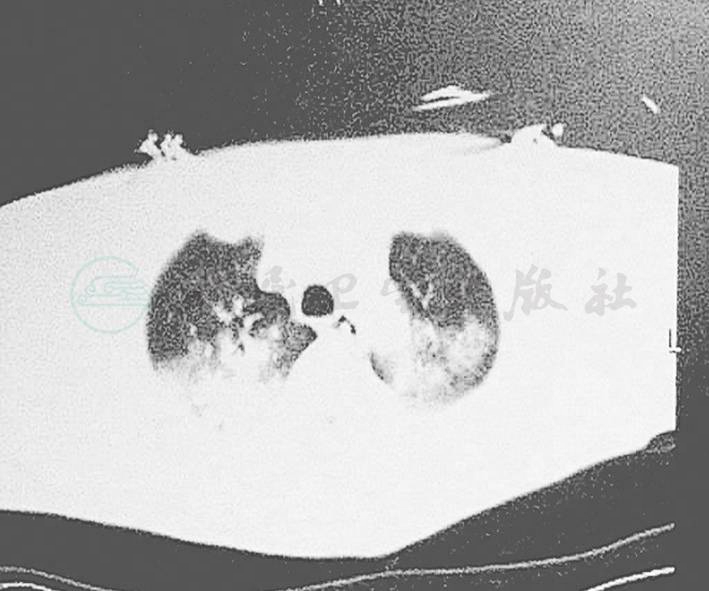
图1 双肺野内可见多发片状高密度影

图2 双肺野内可见多发片状高密度影,其内可见空气支气管征
经上述治疗后,3月5日复查血、尿淀粉酶恢复正常,予以鼻饲流食。3月7日患者神志转清,问话可简单示意,病情好转;于3月9日体温恢复正常,血压好转。于3月12日成功撤离升压药,复查心肌酶及BNP均正常。
3月13日痰培养示光滑假丝酵母菌及铜绿假单胞菌,尿培养示念珠菌及假丝酵母菌生长,但患者体温、血象均正常,故将抗生素调整为哌拉西林钠-他唑巴坦钠4.5g,每8小时1次,并继续联合伏立康唑治疗。
3月14日复查肺CT(图3,图4)示双肺炎症好转,将伏立康唑改为静脉200mg,每日1次(早)联合口服200mg每日1次(晚)治疗。
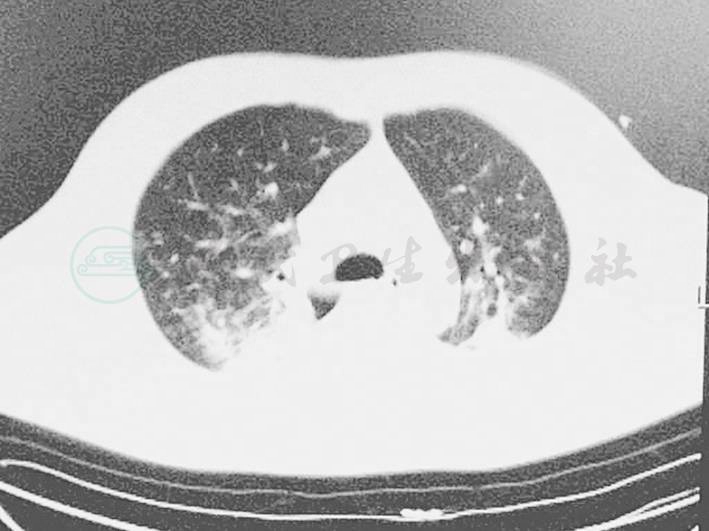
图3 双肺炎症好转吸收
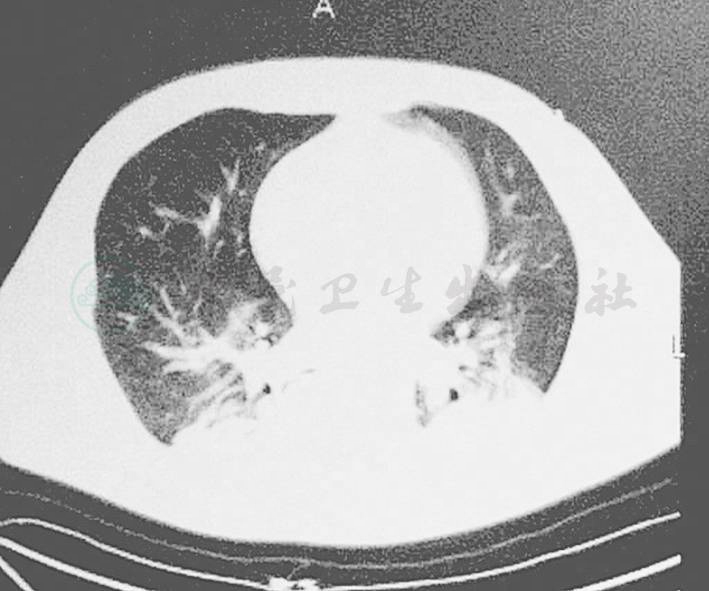
图4 双肺炎症好转吸收,胸腔积液减少
经过上述积极治疗后,患者于3月25日成功撤离呼吸机,每日尿量约400~500ml,于3月26日停CRRT治疗。3月29日尿液培养示屎肠球菌,痰培养示类白喉杆菌,但患者一般状况可,无发热,血象正常,血压正常,故将抗生素调整为头孢米诺2.0g,每12小时1次静点,联合盐酸米诺环素200mg,每日2次口服,伏立康唑用法改为0.2g,每日2次口服。该患者病原学结果及抗生素选择见表1。
最终诊断:暴发性1型糖尿病,急性胰腺炎,酮症酸中毒,脓毒症休克,低血容量性休克,重症肺炎,急性呼吸窘迫综合征,心功能不全,急性胃黏膜损伤,上消化道出血,急性肾衰竭,泌尿系感染,低钠血症,低钾血症。
转归:意识、体温、血象正常,尿量每日约1500~2000ml,肾功能恢复正常,4月2日缝合气管切开处,4月3日出院,由SOS护送回国继续康复治疗。
表1 该患病原学结果及抗生素选择














