患者,男性,47岁。因“反复活动后胸痛20天”入院。
心血管危险因素:高血压病史3年。
心电图:窦性心律,右束支阻滞。
心脏超声心动图: LVEDD 55mm,LVEF 72%。
实验室检查:肌钙蛋白(-)。
冠状动脉结果
选用右侧桡动脉径路,6F 造影导管,造影发现:前降支分出第一对角支后完全闭塞,闭塞端不明;第一对角近中段严重狭窄,次全闭塞,TIMI 2级;回旋支中远段中度狭窄,局部达80%狭窄;右冠状动脉后降支经心尖侧支供应前降支(图1、图2)。
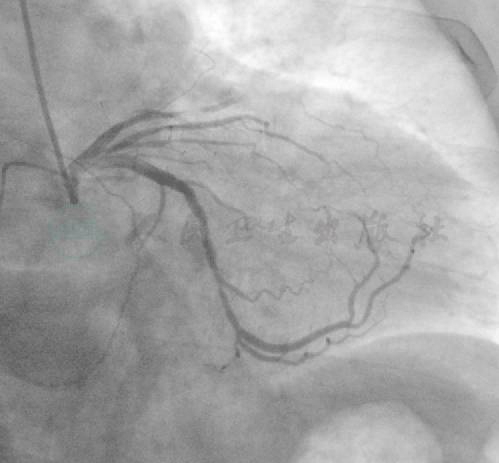
图1 冠脉造影示: 前降支分出第一对角支后完全闭塞,闭塞端不明;第一对角近中段严重狭窄,次全闭塞;回旋支中远段中度狭窄
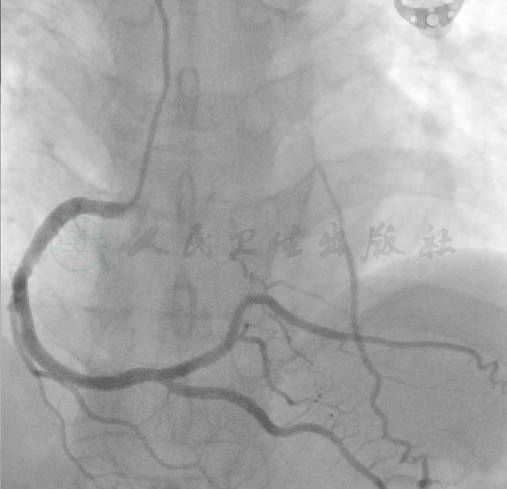
图2 右冠状动脉后降支经心尖侧支供应前降支
PCI过程
经右侧桡动脉,选择6F EBU 3.5指引导管,Sion导丝和2.0mm×15mm球囊,以6~10atm,30s扩张对角支近中段病变,无明显残余狭窄,TIMI 血流3级,保留对角支的Sion导丝。
经左侧桡动脉,选择90cm 6F JR 指引导管,双侧造影显示前降支闭塞段短,闭塞近端不明,可能紧邻对角支和前降支分叉。心尖侧支较粗但迂曲(图3)。
选择150cm Finecross微导管和Sion导丝,在微导管支持和Tip injection 指引下,Sion导丝和微导管经过迂曲的心尖侧支到达闭塞远端,但不能通过病变,更换为Miracle 6 通过闭塞段,操作微导管进入EBU指引导管。经EBU指引导管送入Sion导丝,尝试在升主动脉部位穿入逆向微导管(图4~图6)。此时患者出现心率和血压骤降,逸搏心率40次/分,BP 60/40mmHg,SO2 80%,患者神志淡漠。立即予阿托品、多巴胺静脉注射和面罩吸氧,同时回撤微导管到左主干,将EBU和JR指引导管撤离左右冠脉开口。患者心率和血压迅速回升,生命体征平稳。左右冠脉造影显示无急性闭塞,夹层或穿孔,无心包积液表现。
考虑患者一过性低血压和心动过缓与心外膜侧支过度牵拉或(和)较长时间操作引起的心肌严重缺血有关,放弃逆向开通技术。选择Runthrough 导丝,在逆向微导管和导丝指引下,迅速通过闭塞段到达前降支远端。撤除右冠系统后,以2.0mm×15mm球囊预扩张前降支闭塞病变,连续植入2.75mm×24mm和3.0mm×18mm支架,并以3.25mm×15mm高压球囊后扩张支架近段(图7~图9)。最终造影显示前降支和对角支TIMI血流均为3级,前降支无明显残余狭窄,对角支开口90%狭窄(图10、图11)。
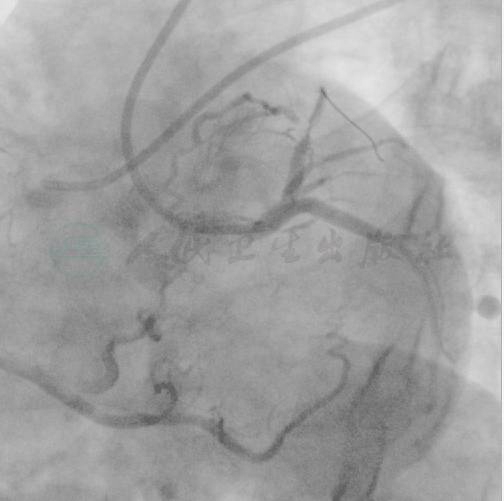
图3 双侧造影显示前降支闭塞段短,闭塞近端不明,心尖侧支粗而迂曲
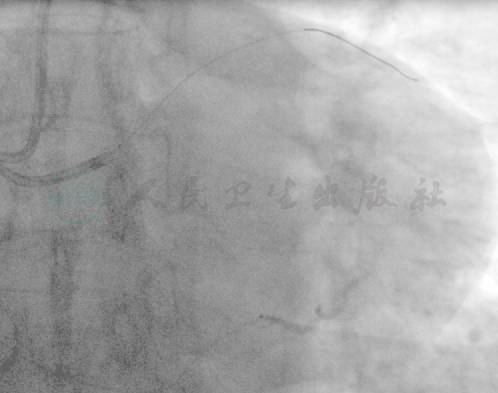
图4 经微导管造影显示迂曲的心尖侧支
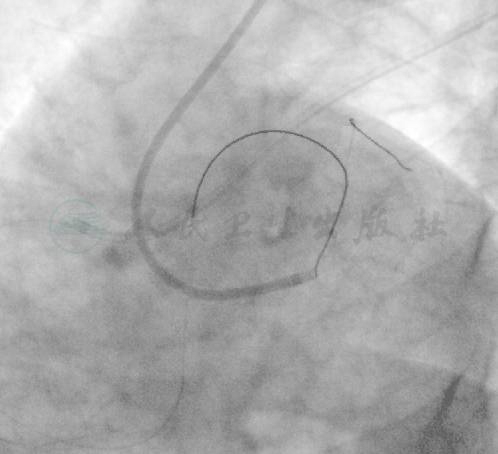
图5 M6 导丝逆行通过前降支闭塞段到达左主干
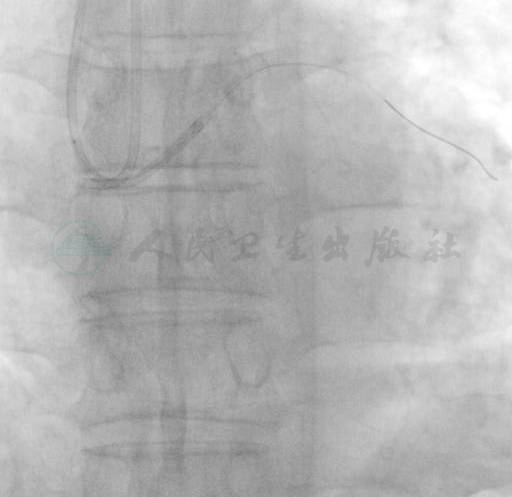
图6 Sion 导丝和Finecross 微导管逆行进入EBU指引导管
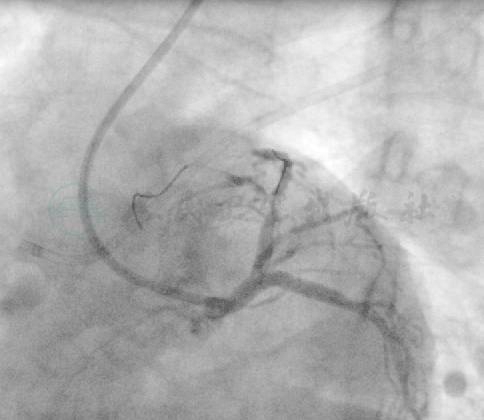
图7 Runthrough 导丝顺行通过前降支闭塞段,2.0mm×15mm球囊预扩张后
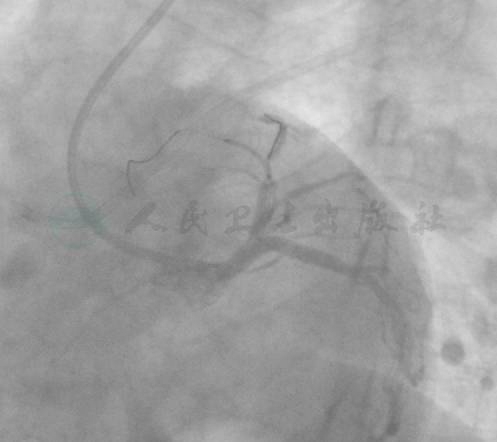
图8 前降支病变处由远及近连续植入2.75mm×24mm和3.0mm×18mm支架
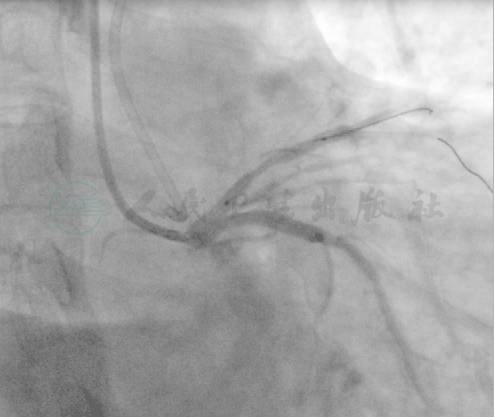
图9 前降支病变处由远及近连续植入2.75mm×24mm和3.0mm×18mm支架
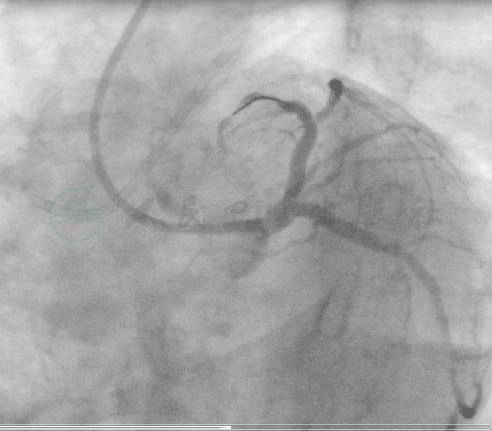
图10 最终结果
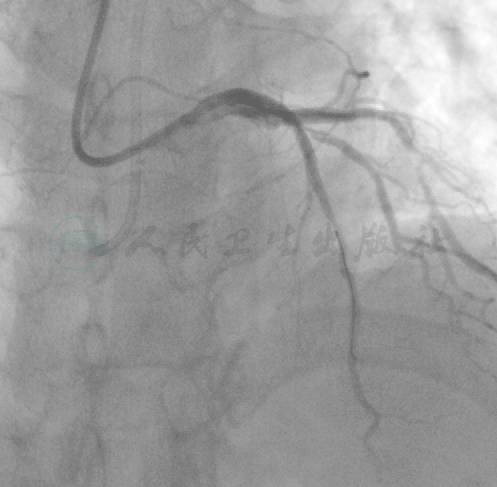
图11 最终结果
随访造影结果
患者6个月临床随访无活动后胸闷胸痛,活动量明显增加。随访造影显示前降支和对角支TIMI血流均为3级,前降支支架良好,对角支开口狭窄减轻,回旋支和右冠脉无明显变化(图12、图13)。
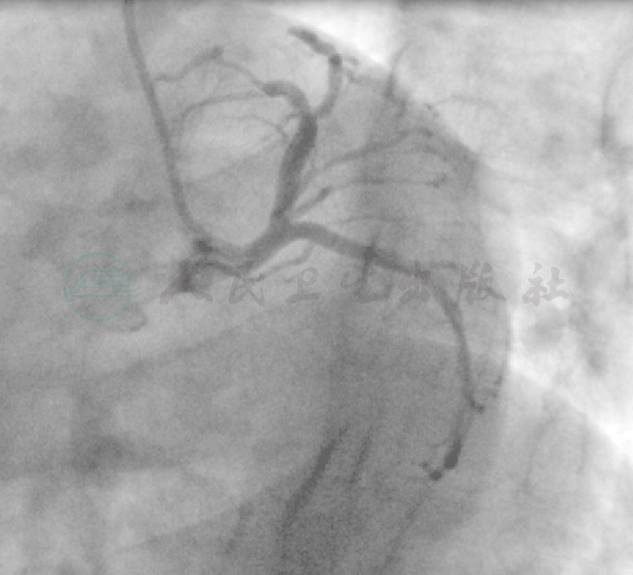
图12 6个月随访结果
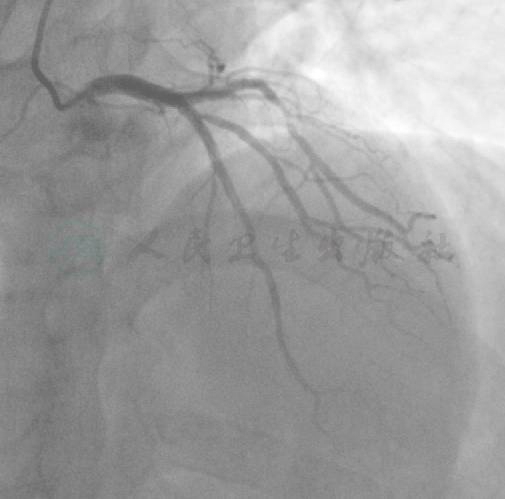
图13 6个月随访结果













