患者,女性,50岁。因“间断性胸痛5年,加重2周,晕厥2次”入院。
心血管危险因素:高血压2级,高脂血症多年。
心电图:窦性心律,Ⅱ、Ⅲ、aVF导联病理性Q波。24小时动态心电图监测未见明显异常,24小时总心率90000次左右。
心脏超声心动图:左心室下壁室壁运动异常,LVEF 51%。
实验室检查:血常规未见异常,LDL-C 3.5mmol/L,余生化检查结果未见明显异常,血肌钙蛋白(-)。
入院后择期行冠状动脉造影,术前常规负荷剂量氯吡格雷和阿司匹林。
冠状动脉造影结果
冠状动脉右优势型,左主干体部80%狭窄,左回旋支纤细开口70%狭窄,前降支全程管壁不规则,近中段弥漫狭窄,局部狭窄70%~80%,右冠状动脉近端CTO病变,远端由来自同侧及左冠状动脉侧支逆供显影(以同侧为主)(图1、图2)。Syntax评分:38.5分。
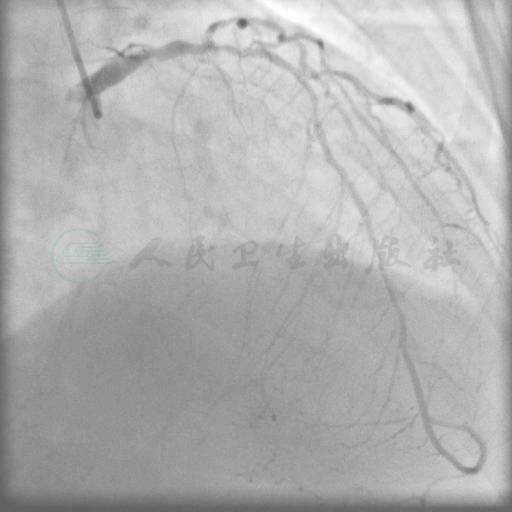
图1 左主干病变,前降支病变弥漫性病变
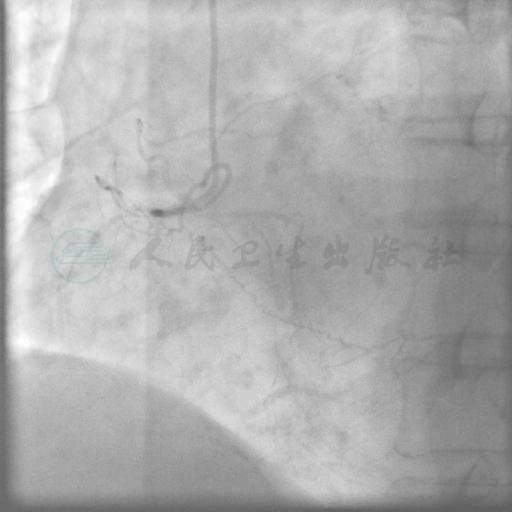
图2 右冠状动脉近段闭塞病变
PCI过程
SAL 1.0指引导管到位,在微导管支持下,Pilot 50,Miracle 3,Miracle 6均未能通过右冠状动脉闭塞段(图3、图4)。后采用跷跷板技术(see-saw技术),Conquest和Pilot 150导丝在闭塞段内交替前行,Conquest导丝成功穿过闭塞段至右冠状动脉远端(图5、图6),同侧造影证实后穿越微导管失败,使用1.25mm×15mm,1.5mm×15mm球囊采用斑块挤压碎裂方法、边行边扩未能通过病变,更换1.5mm×20mm后成功穿越病变,并以2.0mm×15mm,2.5mm×20mm球囊顺序行球囊扩张(图7~图9)。交换导丝Runthrough NS,然后顺序串联植入四枚支架(图10~图13),后扩张后提示病变解除(图14),术中使用造影剂200ml。
术后再次申请心内外科团队讨论。两种方案:①心外科作LAD内乳动脉桥血运重建,②由于LAD病变弥漫复杂,心内科仅仅行左主干点支架术,配合药物治疗。本次回诊后患者及家属积极参与意见,要求尝试PCI治疗,综合各方意见决定执行第二套方案,但本例患者LCX纤细、开口病变,术中存在LCX丢失的可能,因此对于心内科术者来说不仅要在PCI术中保护好LCX,但也要拥有丢失LCX的勇气。
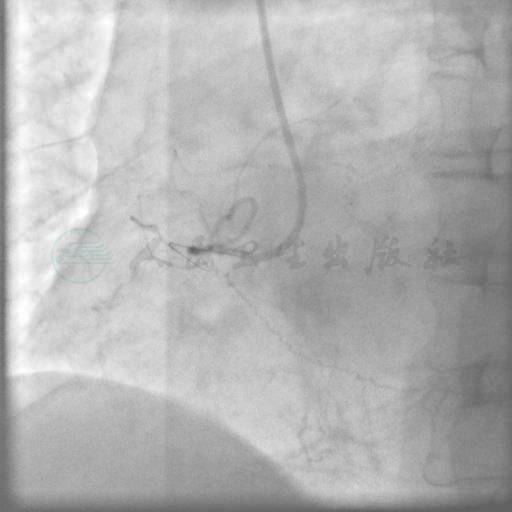
图3 Pilot 50导丝未能通过
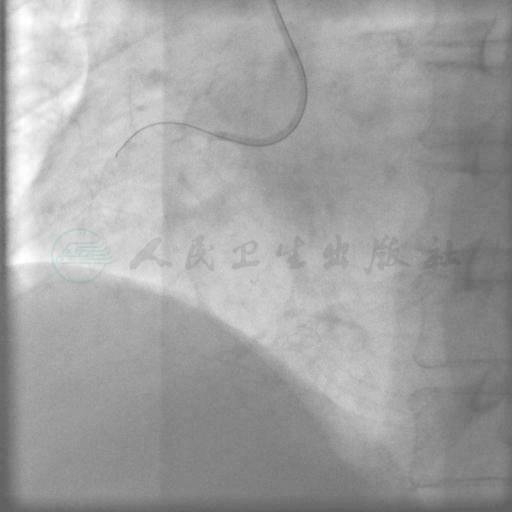
图4 Miracle导丝未能通过
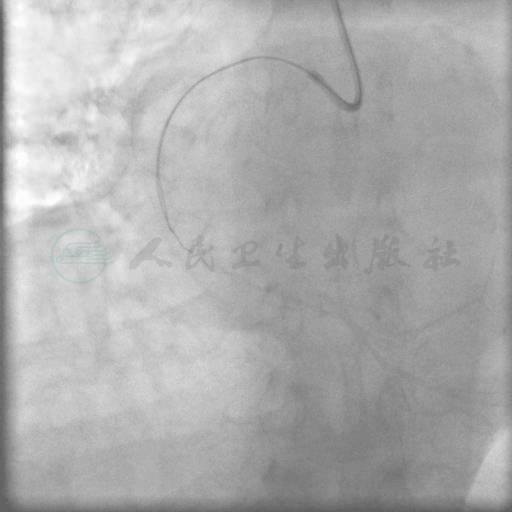
图5 GW Pilot 150/Conuqest交替前行seesaw技术
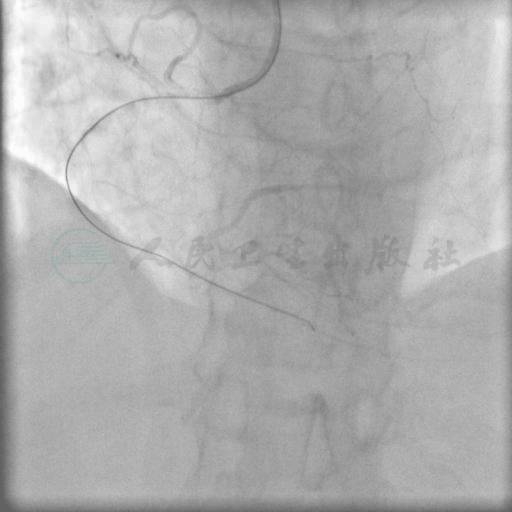
图6 导丝成功穿越闭塞段
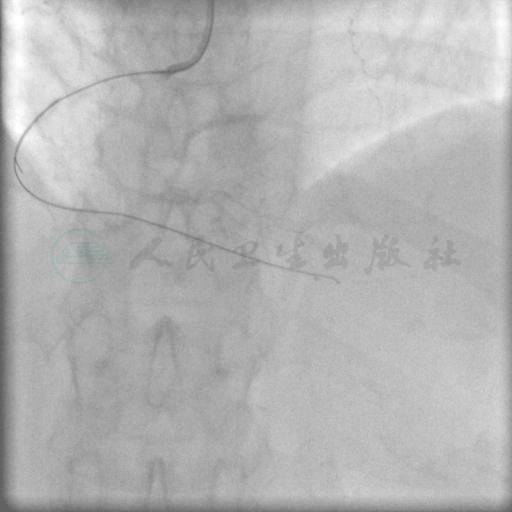
图7 BC :1.25mm×15mm 未能穿越病变
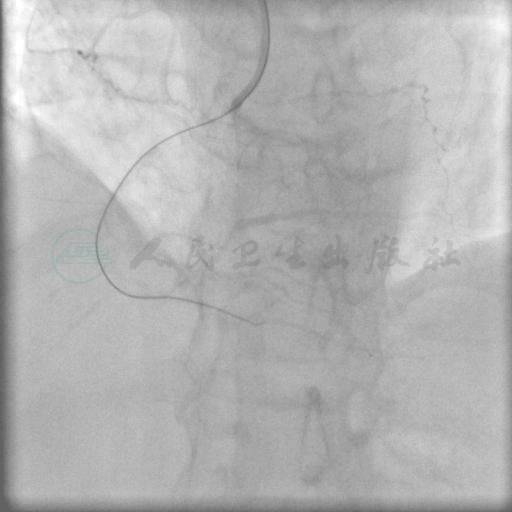
图8 BC :1.5mm×15mm 亦未能通过,更换1.5mm×20mm成功通过
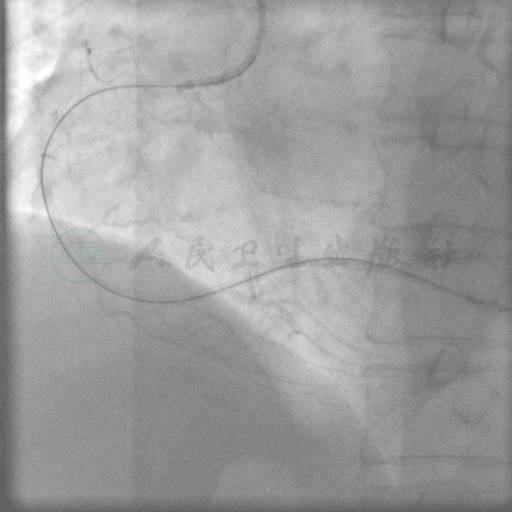
图9 BC:2.0mm×15mm/2.5mm× 20mm先后扩张后,更换Runthrough NS
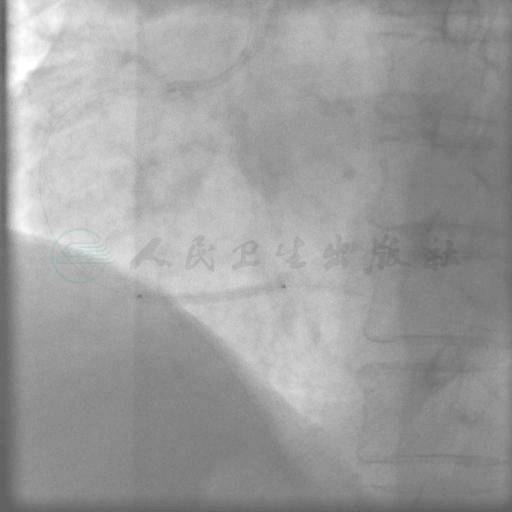
图10 交换导丝Runthrough NS,植入STENT1:2.5mm×24mm
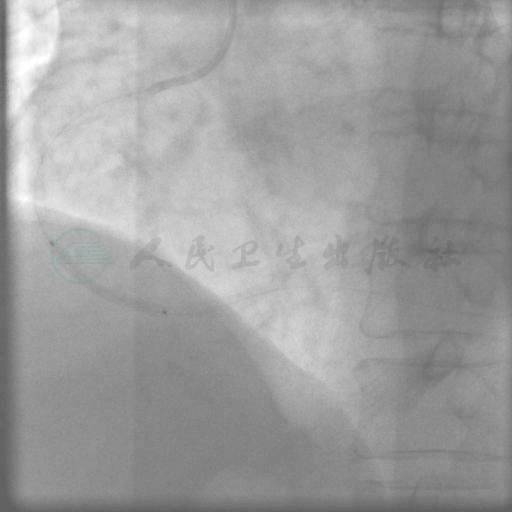
图11 植入STENT2:2.75mm×24mm
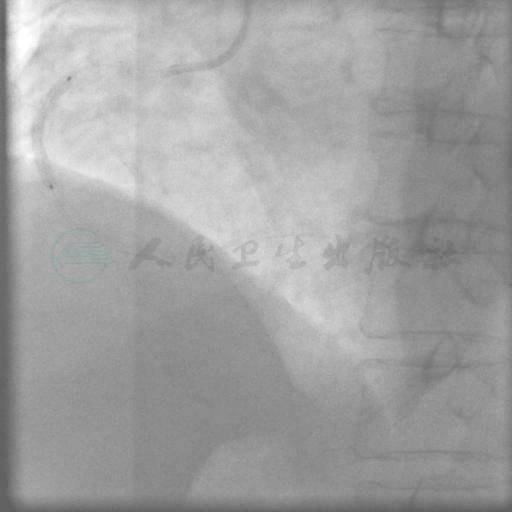
图12 植入STENT3:2.75mm×24mm
7天后处理左主干病变:选用6F EBU指引导管,植入4.0mm×13mm支架一枚(图15)。术中使用导丝保护LCX,点支架后LCX闭塞,使用Pilot 50成功穿越LCX 后,使用1.5mm×15mm球囊穿越成功(原导丝在球囊穿越时提供良好支持后撤离),6~8atm扩张后LCX,使用高压4.0mm×9mmNC球囊于左主干支架内16~20atm后扩张后与1.5mm×15mm球囊行对吻扩张。
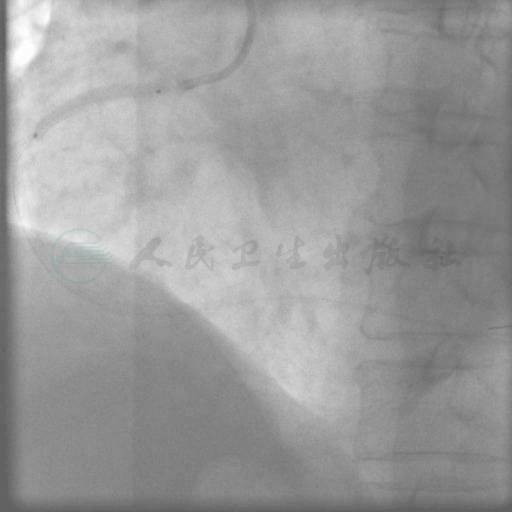
图13 植入STENT4:2.75mm×24mm
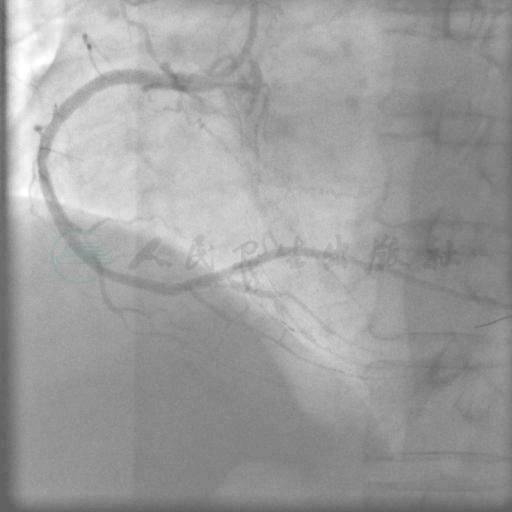
图14 后扩张结果
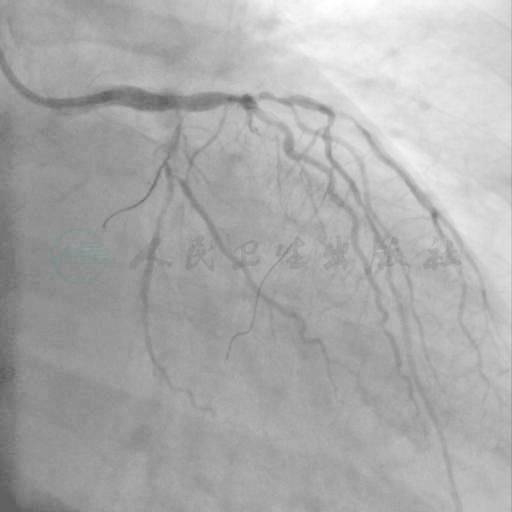
图15 左主干支架术后
随访
术后患者临床症状消失,随访3年,双联抗血小板治疗1年3个月后停用波立维,阿司匹林100mg维持,继续他汀调脂治疗。随访造影提示RCA、左主干支架状况良好,LCX存在血流良好,下一步随访:考虑行造影检查的同时行IVUS及FFR以再次评价支架及LAD病变。













