大肠多原发癌分为同时性癌(synchronous cancer,SC)和异时性癌(metachronous cancer,MC),多个原发病灶均于同一时间诊断或诊断相隔时间在6个月以内者,称之为同时性多原发大肠癌;超过6个月者则称之为异时性多原发大肠癌。SC并不少见,国内外文献报告占原发结直肠癌的1.2%~12.4%,由于易发生漏诊漏治,临床上应引起高度重视。我们对1例大肠同时性双原发癌实施了外科治疗,报道如下:
患者男性,56岁,主因便血、大便次数增多,在当地医院作肠镜检查发现直肠占位病变,于2010年7月收住院。入院血常规检查:Hb 10.2g/L,余正常;肝功能、血生化检查均正常范围;肿瘤标志物血CEA:7.9 ng/ml,余正常。
1.结肠钡剂灌肠造影(图1)
直肠中段有一长约3.8cm偏心性、不规则充盈缺损,黏膜破坏,管腔狭窄,余肠管未见明显异常。
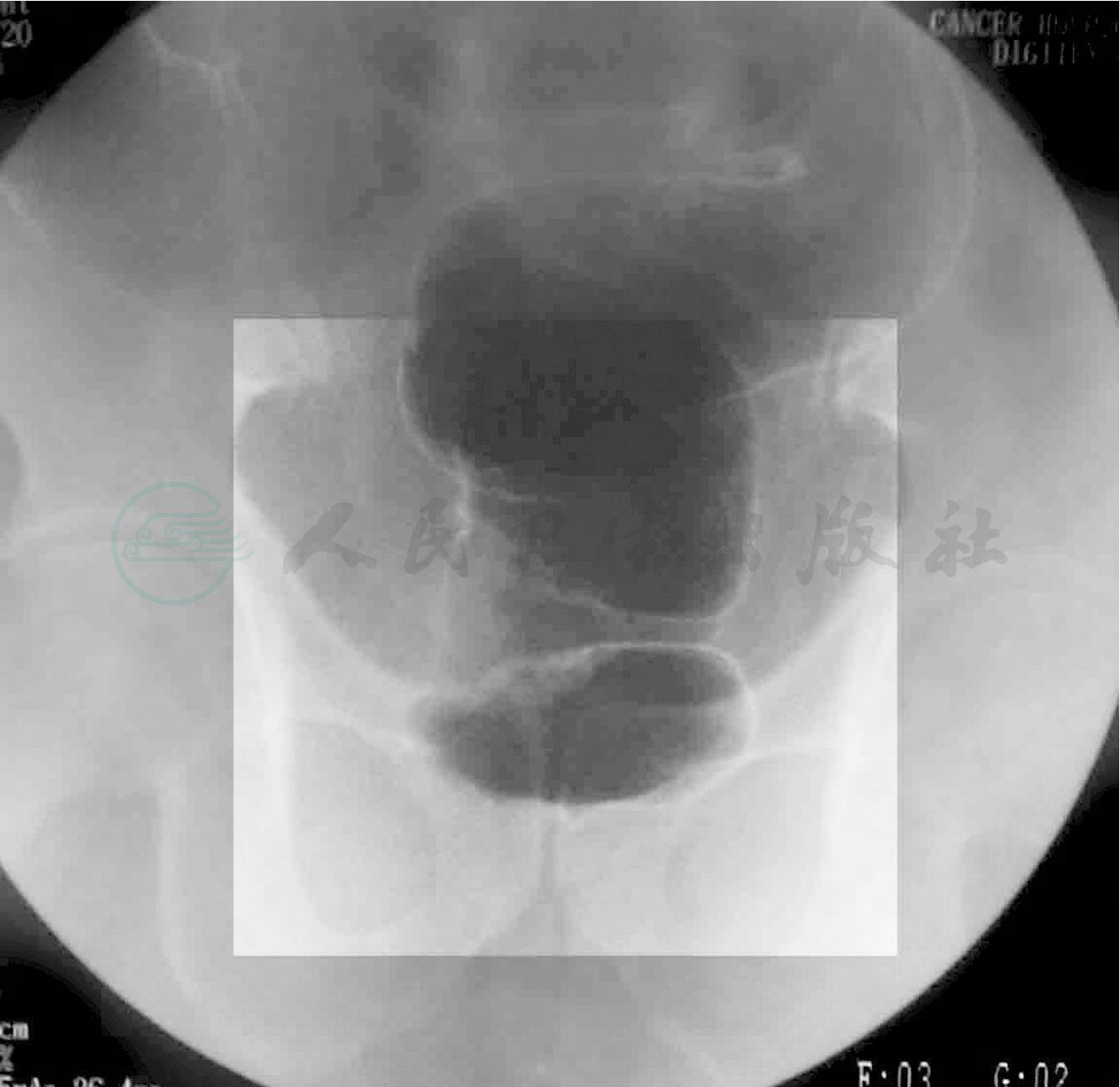
图1 结肠钡剂灌肠造影
2.结肠镜
距肛门缘约3~8cm处直肠可见一溃疡性肿物(图2),底深且覆以污物,溃疡堤不规则隆起,质脆,触之易出血,肿物处肠腔偏心性狭窄,内镜通过困难,但尚可通过,镜下诊断为直肠癌。距肛门缘约80cm结肠可见一宽基带蒂息肉样病变(图3),表面黏膜充血、粗糙,息肉癌变待除外。
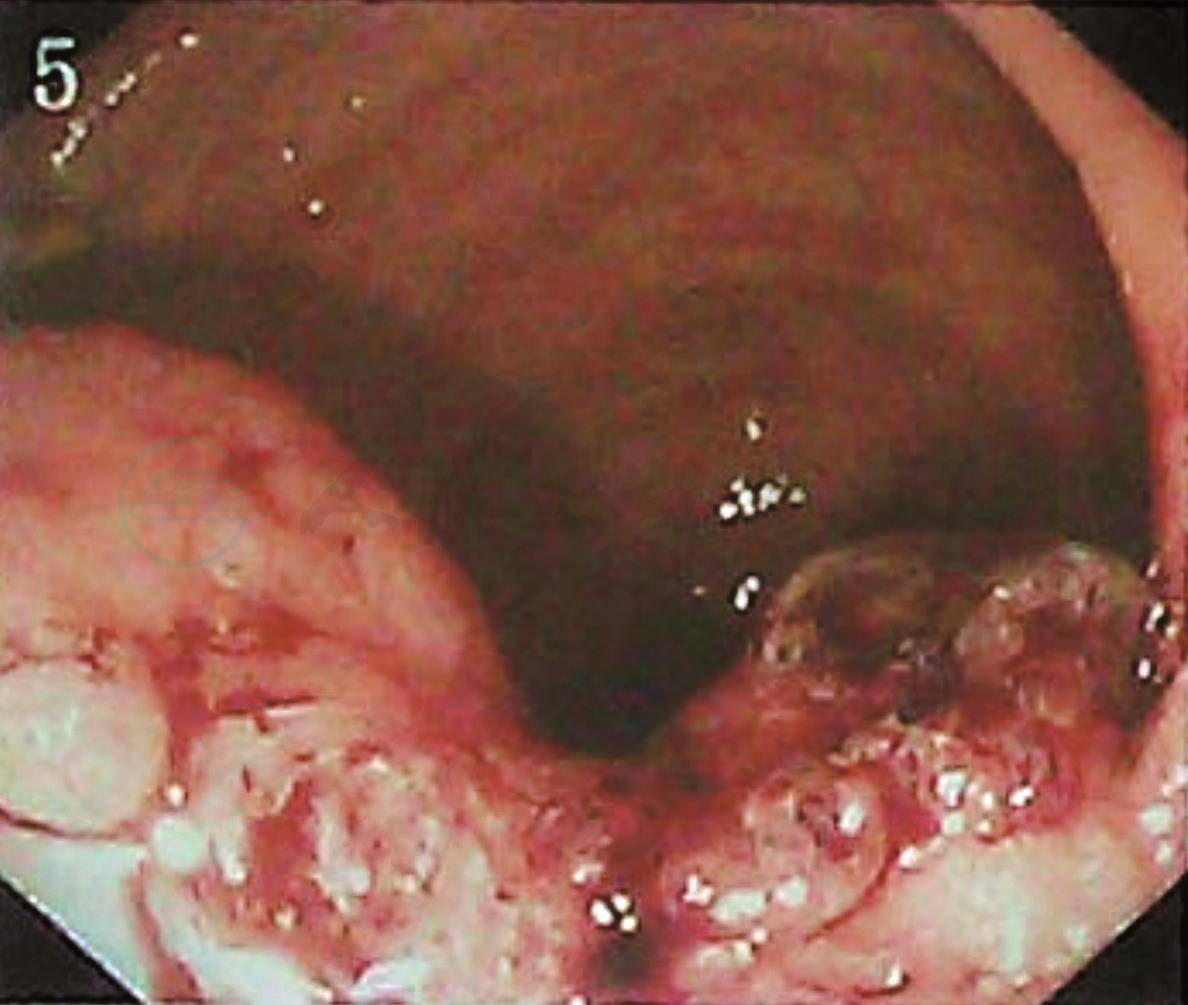
图2 溃疡性肿物

图3 蒂息肉样病变
3.结肠镜活检病理结果
(结肠距肛门缘80cm)绒毛状管状腺瘤;(直肠距肛门缘3~8cm)绒毛状腺瘤,伴腺上皮中度不典型增生,局灶重度不典型增生(高级别上皮内瘤变)。
4.腹盆腔CT(图4)
直肠左前壁不规则增厚,最厚处约2.3cm,黏膜强化,局部浆膜面模糊。
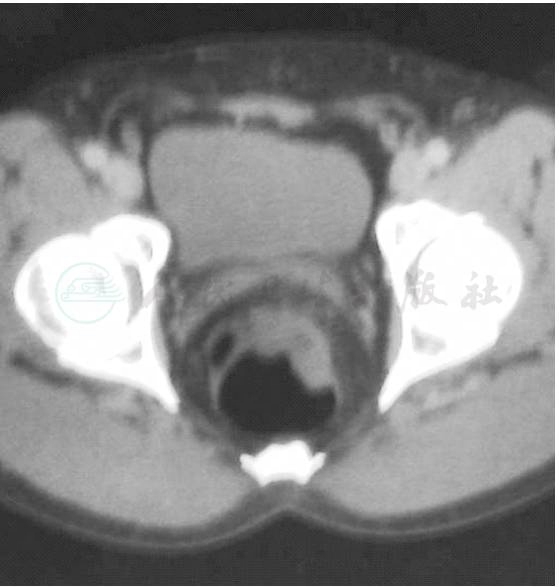
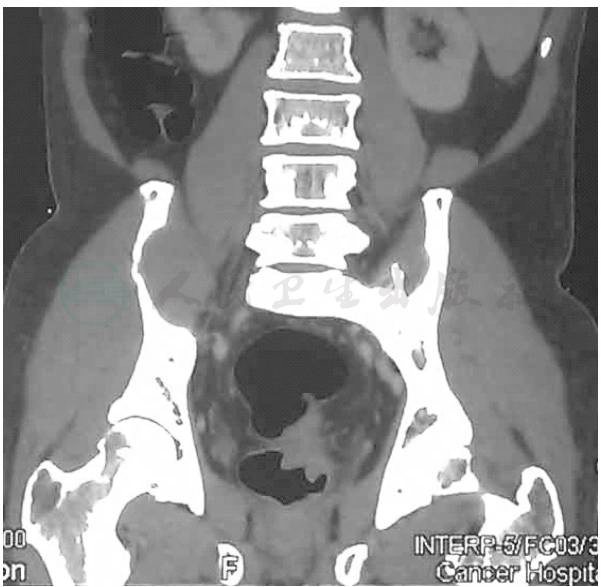
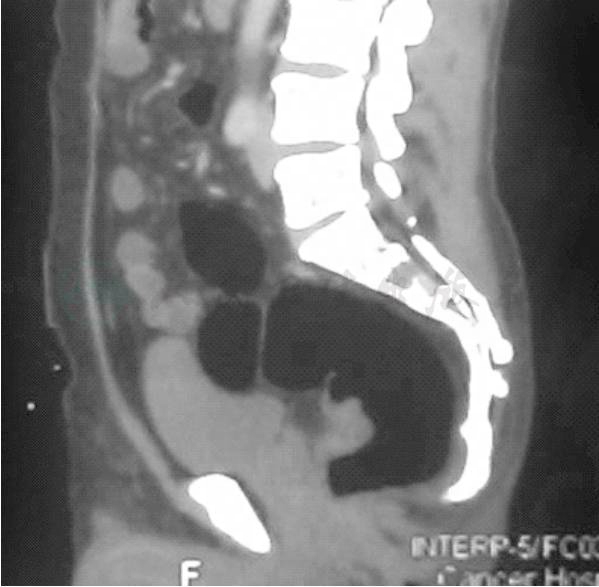
图4 腹盆腔CT
操作细节:
1.全麻成功后取截石位,直肠指检肿瘤位于直肠左前壁,距肛门3cm,活动度好,用活检钳钳夹一块送病理,报告为腺癌,决定行Miles手术。
2.取下腹部正中切口,上至脐上2~3cm,下至耻骨联合上缘。切开皮肤、皮下脂肪后,注意在脐旁容易找到下腹正中线的位置,再向上下延伸切开腹白线,这样可避免损伤肌肉。在脐旁打开腹膜后,宜沿脐尿管韧带的左侧切开腹膜,可避免损伤膀胱。
3.腹腔探查未见腹水与转移灶,肝脏未及结节,腹主动脉旁、肠系膜下血管和髂内血管附近淋巴结无肿大。直肠肿瘤位于腹膜返折以下,盆腔未能触及。降结肠近脾曲处触及一直径约2.5cm的息肉,浆膜面光滑。余结肠未及异常。
4.把降结肠向内牵拉,锐性分离其与左侧壁层腹膜的黏连,至降结肠近脾曲处触及一直径约2.5cm的息肉,行局部切除,切缘距息肉根部1cm,切口横行全层缝合加浆肌层缝合。
5.提起乙状结肠,锐性分离其系膜与左侧壁层腹膜之间先天性融合与黏连,至乙状结肠、直肠系膜左侧根部与腹膜交界处剪开并向上下延伸。同样位置打开右侧后腹膜并于直肠膀胱陷凹处与左侧会合,此处注意把输尿管、精索血管显露并保护在腹膜切开线的外侧,可避免其损伤(图5)。
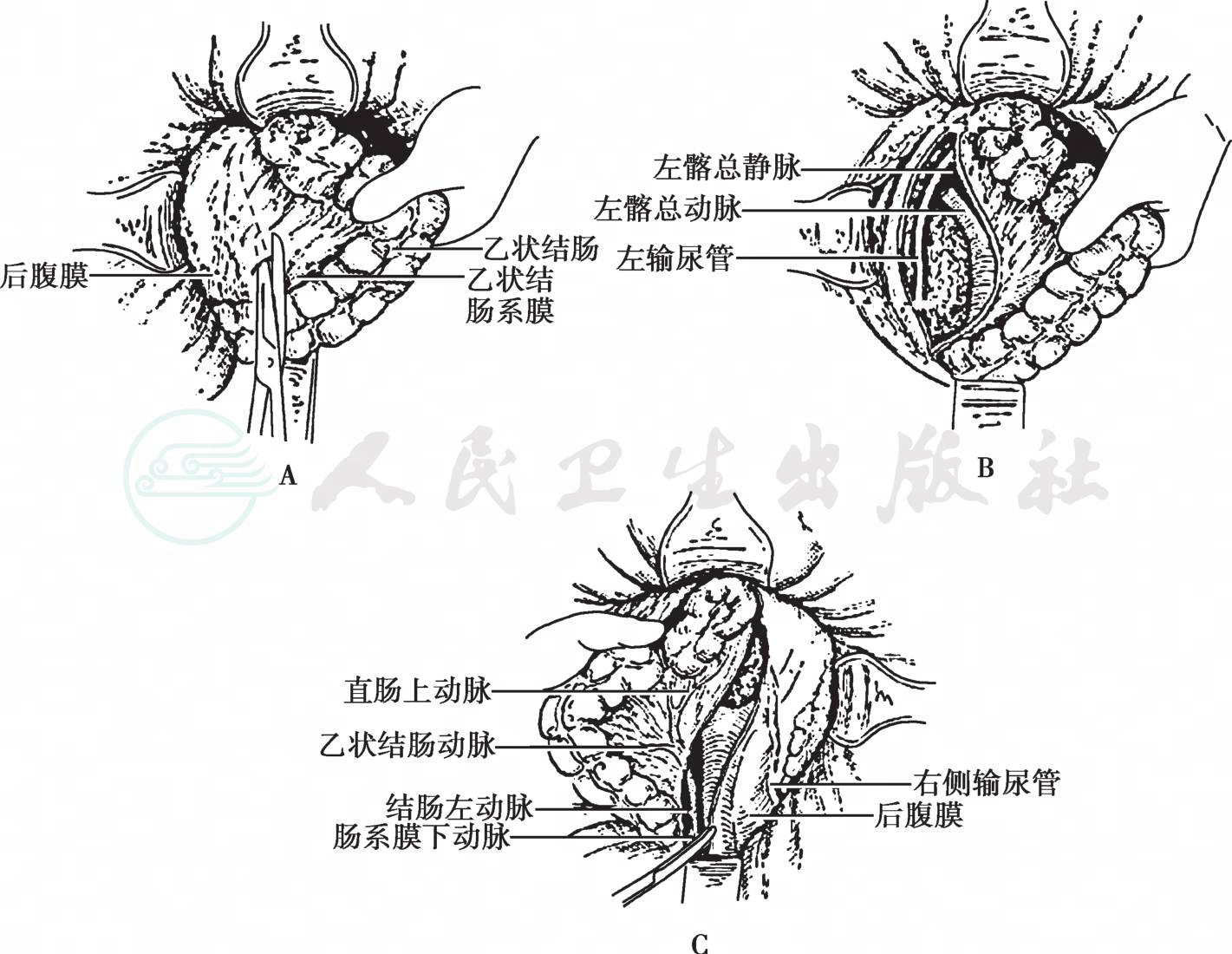
图5 锐性分离其系膜与壁层腹膜之间先天性融合与黏连
6.右侧后腹膜打开至肠系膜下动脉根部,清扫肠系膜下血管根部,向下剥离淋巴脂肪组织至乙状结肠血管分叉以下,切断结扎直肠上血管,近端双重结扎。
7.提起乙状结肠及其系膜,锐性分离直肠后骶前间隙,沿腹下神经浅面向下,直视下电刀分离,直达尾骨尖肛提肌水平,保持直肠系膜完整,保留腹下神经丛。直肠前壁沿直肠膀胱前列腺间隙向下分离,可以看到双侧精囊腺,在其后间隙向下分离。两侧沿后腹膜切线分离,侧韧带直接电刀切断。将直肠前后左右都分离到肛提肌平面,此时测量肿瘤下缘距齿状线1cm,长约4cm,占肠周径2/3。
8.切断乙状结肠肠管及其系膜,近端于左下腹造瘘,同时会阴组手术开始。
9.从会阴部中点绕过肛门两侧至尾骨尖做一梭形切口。沿坐骨结节和臀大肌内侧缘加深切口,尽量切除坐骨直肠间隙内的脂肪组织,显露尾骨和肛提肌注意切断、结扎由两侧阴部内动脉分出的肛门动脉(图6)。
10.将肛门向前方牵拉,切断肛尾韧带,在尾骨直肠间切开盆膈与骶骨前间隙连通,左手示指伸入,引导切断左右两侧肛提肌及盆膈,直至前列腺附近。
11.以卵圆钳伸入盆腔,将已经游离、切断的乙状结肠及直肠从骶前拉出,左手示指及中指伸入盆腔内,置于前列腺与直肠之间,向后、向下稍用力抵住直肠,切断直肠前的附着肌肉,将直肠切除。在分离直肠前壁时,应紧靠直肠隔及前列腺包膜,防止损伤尿道球部及膜部,但亦不应过于紧靠直肠,以免分破直肠前壁,污染伤口。
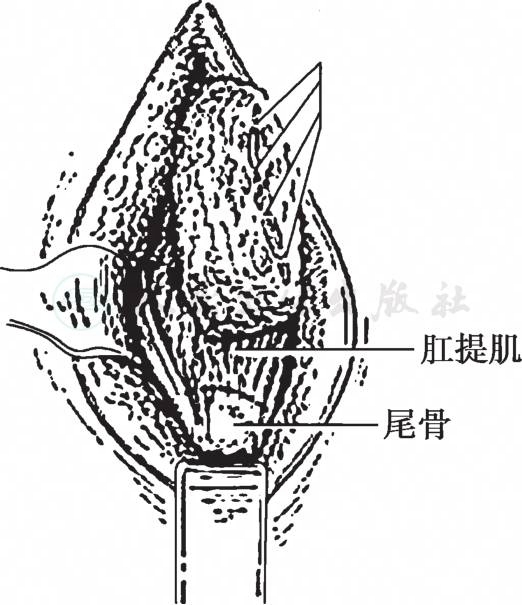
图6 切断、结扎由两侧阴部内动脉分出的肛门动脉
12.冲洗盆腔,确切止血,缝合盆腔底部腹膜,重建盆底。置两根引流管于骶前间隙,逐层缝合会阴部切口,常规关腹。
术后病理(图7):
1.直肠盘状隆起型中分化腺癌,部分为黏液腺癌。肿瘤浸透肌层达纤维膜,未累及齿状线。上及基底切缘未见癌。淋巴结转移性癌(1/16),其中肠壁淋巴结1/6,肠系膜淋巴结0/10。
2.结肠绒毛状管状腺瘤,伴高级别上皮内瘤变,基底切缘净。
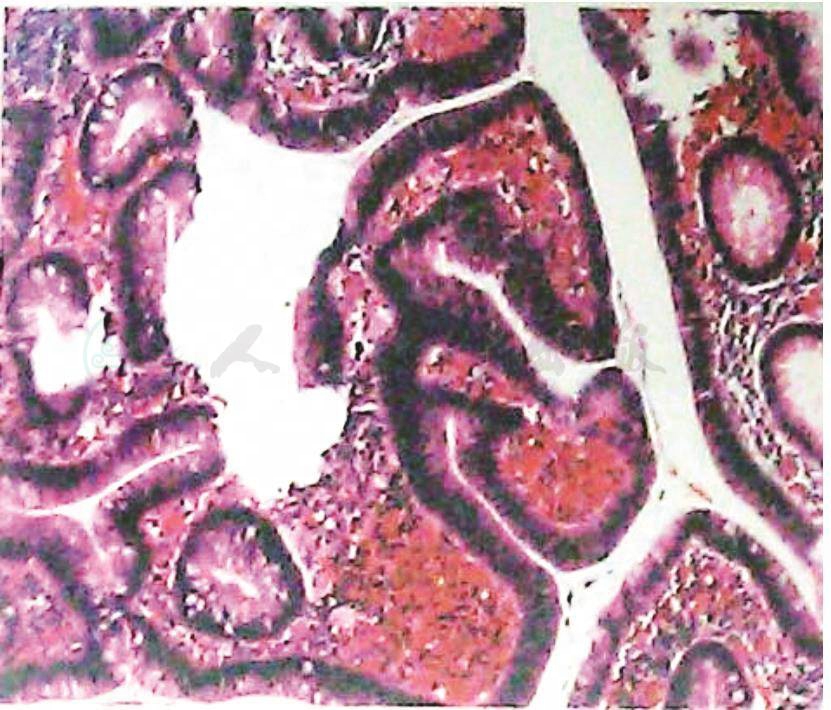
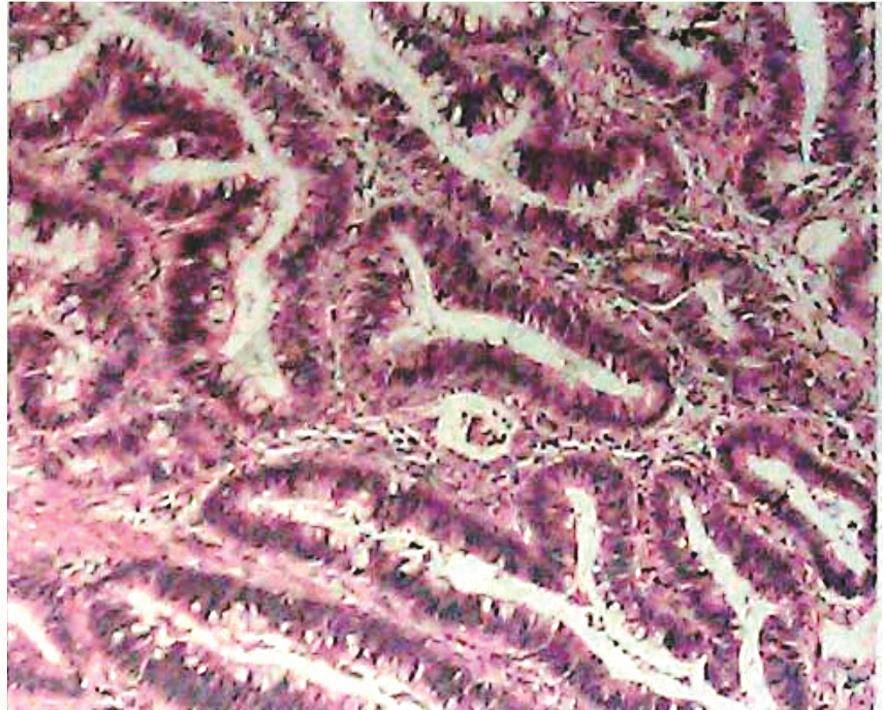
图7 术后病理
随访:患者术后恢复顺利,健康状况良好,至复查无复发。













