综合治疗是当前直肠癌治疗的模式,即根据肿瘤分期将手术、放疗和化疗有机结合起来。进展期直肠癌通过手术前的放化疗,可达到肿瘤降期的目的,并会显著提高治疗效果。
患者男性,55岁。主因大便带血2个月入院。
查体:肛诊距肛门6cm可触及菜花样肿物,主要位于前壁,基底固定,肿瘤上界未触及,指套染血。肠镜活检病理为中分化腺癌。CT、MRI:均提示直肠全周性肿物,外侵明显,肠周见结节及条索影。结合查体及辅检结果,考虑病期较晚,手术困难且可能无法达到根治效果(图1,图2)。决定行术前同步放化疗,方案为盆腔三维适形放疗,瘤床总量50Gy/25次,同步给予卡培他滨+奥沙利铂方案化疗。同步放化疗后3周复查,肛诊肿物基底略活动。CT和MRI检查直肠环周增厚,较放疗前明显减轻,肿瘤侵及直肠系膜的范围较前明显缩小(图3)。放化疗前CEA 20.3ng/ml,放化疗后CEA 6.0ng/ml。血常规、肝肾功能、生化全项、凝血功能、病毒指标无异常。心电图无异常。胸片、B超未见转移。故于放化疗结束后4周行手术治疗。
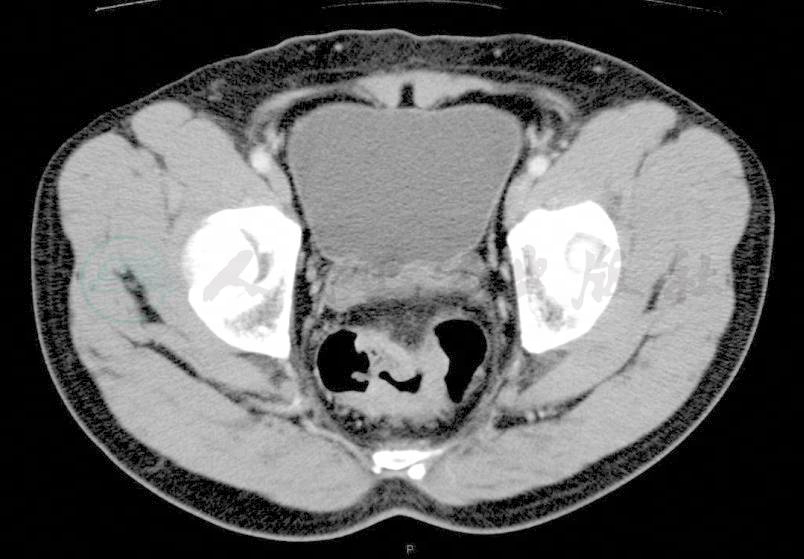
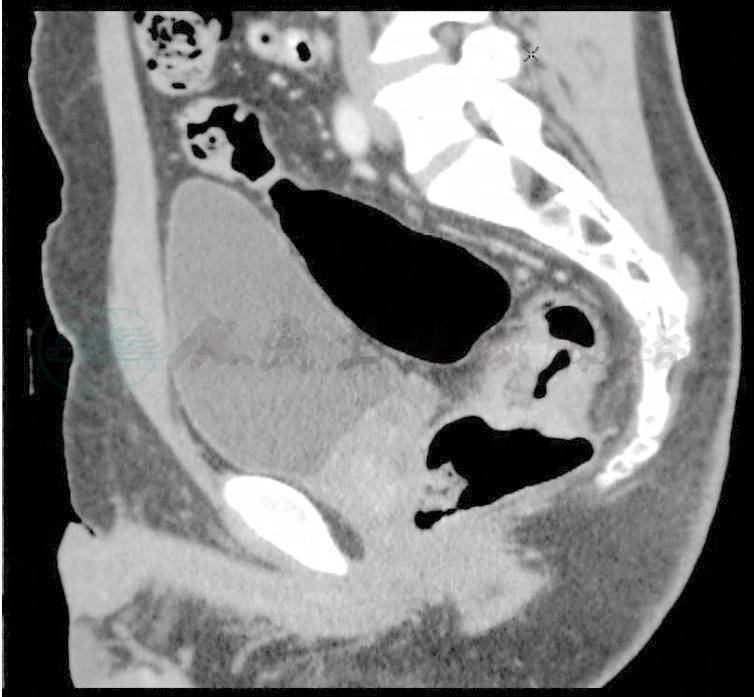
图1 放疗前CT
距肛门5cm直肠肠壁增厚,最厚处1.7cm,表面有龛影,病变局部纤维膜模糊,直肠周脂肪间隙可见条索、颗粒影
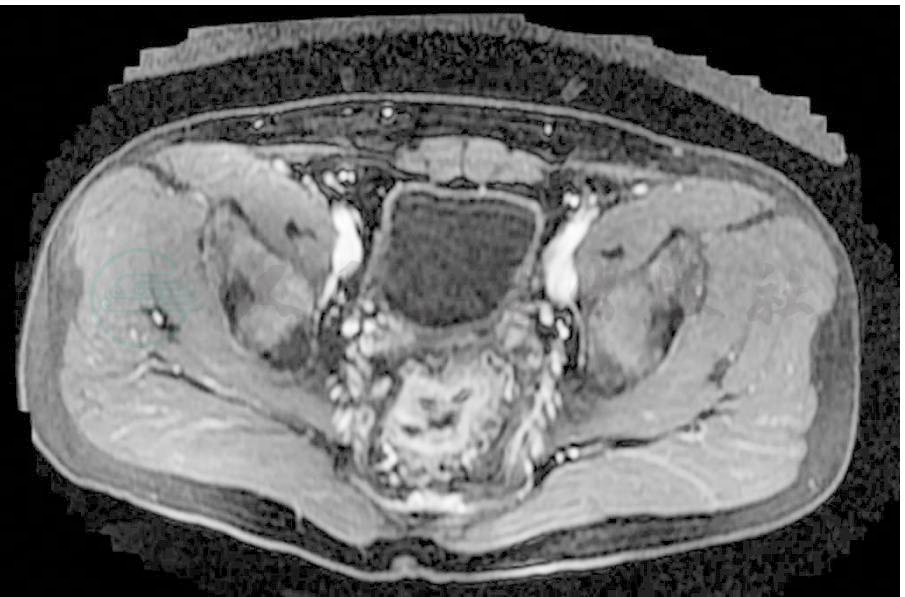
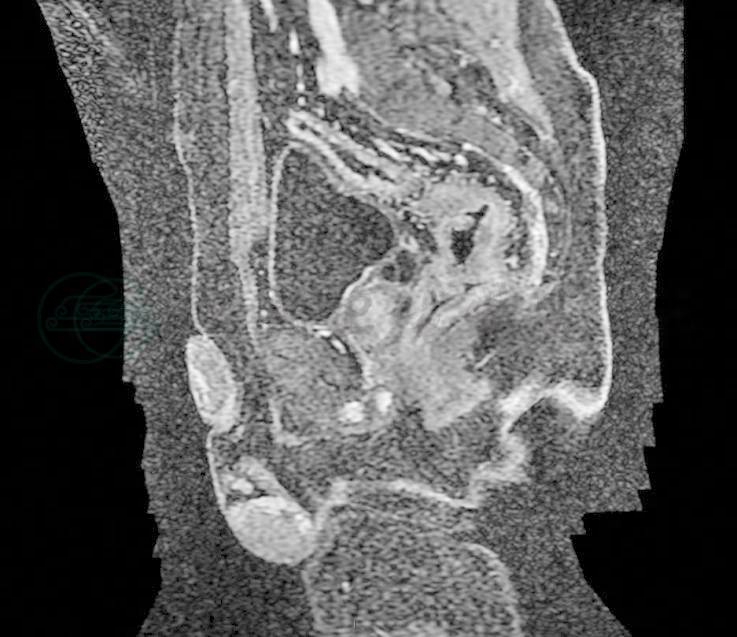
图2 放疗前MRI
直肠中段可见直肠环周增厚,长约4.5cm,肿瘤侵及直肠系膜内,局部呈毛刺和条索影
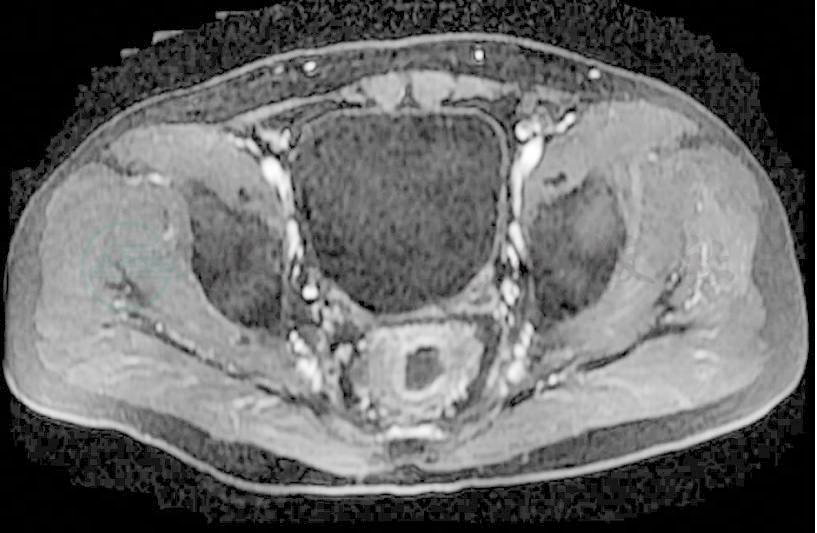
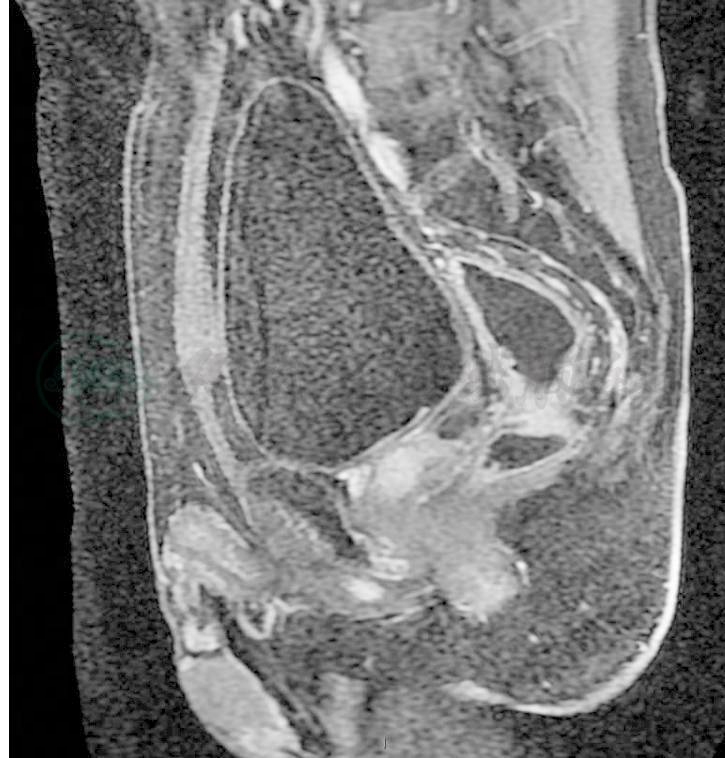
图3 放疗后MRI
直肠中段可见直肠环周增厚,较放疗前明显减轻,肿瘤侵及直肠系膜的范围较前明显缩小
操作细节:
患者在全麻下按照直肠全系膜切除(TME)的标准行直肠癌前切除术。
1.术中探查无腹水、腹盆腔及肝脏未见转移,肠系膜下血管及腹主动脉旁未触及明显肿大淋巴结。肿瘤位于直肠中下段,侵出纤维膜。
2.分解腹腔内黏连,沿乙状结肠系膜根部左侧打开后腹膜,延长到盆腔底部,显露并保护左侧输尿管,电刀锐性分离骶前间隙,注意保护两侧腹下神经。进一步探查,确定肿瘤能够切除。打开乙状结肠系膜根部右侧,向盆底延长并与对侧汇合。
3.于肠系膜下血管根部钳夹、切断,近端双重结扎。将乙状结肠系膜提起,清扫乙状结肠系膜淋巴结,注意结扎其中的血管。
4.在距肿瘤上缘15cm处切断乙状结肠,荷包钳缝合荷包,并置入吻合器钉砧。远端肠管结扎,外覆无菌手套加以保护。沿骶前间隙分离直肠系膜到盆腔底部,用电刀切断两侧侧韧带,切断、结扎两侧直肠下动脉。沿间隙仔细分离直肠前壁,显露、保护精囊和前列腺。充分游离直肠到盆腔底部肛提肌,完全切除直肠系膜。
5.于肿瘤下方3cm应用闭合器闭合并切断直肠,移出整块切除的直肠及直肠系膜。应用吻合器行直肠乙状结肠吻合。更换无菌手套和手术敷料,冲洗腹盆腔,检查无出血点,于骶前放置两根乳胶管引流,经左下腹壁戳孔引出。为预防吻合口瘘,于右上腹做横结肠双腔造口,逐层关腹。
组织学检查和疗效观察:
直肠组织内可见少许分化较好的腺癌残留,表面黏膜脱落,纤维组织增生,肿瘤细胞中度退变,符合中度治疗后改变。肿瘤侵至纤维膜外,未见脉管瘤栓,上下切缘净。淋巴结转移(3/16)。
术后辅助化疗(卡培他滨+奥沙利铂)6周期。现在术后已1年7个月,复查未发现复发和转移。













